视频眼震电图在良性阵发性位置性眩晕患者诊断中的临床应用价值研究*
惠 晶,訾定京,范秀博△
1.西安医学院第二附属医院(西安 710038);2.空军军医大学第二附属医院耳鼻咽喉头颈外科(西安 710038)
良性阵发性位置性眩晕(Benign paroxysmal positional vertigo, BPPV)又称耳石症(Otolith disease, OD),是耳鼻喉科常见的周围性前庭功能障碍性疾病,属于源于内耳的眩晕性疾病,以累及后半规管为主[1]。BPPV的发病原因,考虑与椭圆囊变性耳石在半规管内淋巴处脱落沉积,淋巴流体动力学改变有关[2]。BPPV具有自限性,与体位改变密切相关,好发于老年人群;近年来发病率升高,占所有周围性眩晕疾病的20%左右[3]。患者头部运动到某一特定位置时可诱发短暂的眩晕,并伴有眼震和自主神经症状[4]。临床中,BPPV的诊断以体位改变所诱发的典型眼震特点为主要参考,结合定位定侧判断;因此,准确判断眼震方向具有重要的临床意义[5]。患者在裸眼状态下,较弱的眼震及扭转的眼震不易被发现,且眼震强度及方向识别较为困难[6]。近年来,随着眩晕医学的不断发展与深入研究,诊疗设备不断完善,视频眼震电图(VNG)在临床中被广泛应用,其利用数字视频记录技术,定性定量分析眼震特征,可准确定位BPPV患者受累半规管,记录旋转性眼震,判断眼震方向、强度及时间参数等,疾病检出率高[7]。我们于2016年2月至2018年8月共收治BPPV患者120例,采用VNG进行诊断,旨在为此类患者的临床诊断治疗提供科学理论依据,现报道如下。
资料和方法
1 一般资料 所有病例选自2016年2月至2018年8月于两院就诊的121例BPPV患者。其中男56例,女65例,年龄18~75岁,平均(46.14±8.27)岁;病程1~21 d,平均(11.20±2.09) d;BPPV类型:后半规管型81例、前半规管型25例、水平半规管型15例。纳入标准:①所有患者符合中华医学会耳鼻咽喉科学分会制定的BPPV诊断标准[8]:变位试验皆表现典型眼震特点;于起、卧床或在床上翻身过程中诱发;伴或不伴有恶心、呕吐等症状;②年龄≥18岁;③所有患者签署知情同意书。排除标准:①中枢性眩晕、脑血管病变;②严重颈椎病、脊柱病患者;③严重脑、肺、肝、肾功能障碍者;④对本研究涉及方法不能配合完成者。
2 研究方法 对所有患者详细询问病史,常规耳科及神经内科检查,并同时给予裸眼检查及VNG检查。裸眼检查内容包括有无眼震,眼震方向、强度及诱发条件等。裸眼检查眼震强度分级:①Ⅰ度:眼震的发生仅限于向快相侧注视;②Ⅱ度:眼震的发生见于向快相侧及向前正视时;③Ⅲ度:向快相侧、向前正视及慢相侧注视,均可发生眼震。裸眼检查眼震最小幅度为0.5°。VNG检查应用视频眼震电图仪进行操作,Dix-Hallpike变位试验及Roll滚转试验,观察患者是否出现眩晕、眼震及眼震方向、大小、持续时间等,根据眼震特点确诊。其中,变位实验嘱患者于检查床上坐立,医师站在患者身后,双手扶头部转向患侧45°;变换姿势为仰卧位,头部后悬至床沿外侧,与水平面呈30°角,详细记录患者当下的感受,是否出现眩晕及眼震,记录眼震大小、方向及持续时间等。Roll滚转试验嘱患者仰卧位,头部给予木板支撑,保持上身与水平面呈30°角,头部快速向一侧转动90°,保持此姿势2 min或眼震不发生时。详细询问并记录患者三种头位状态下,眩晕及眼震发生情况。判断受累半规管,受累于前半规管、后半规管,嘱患者头部向患侧转45°后立马平卧,头悬至床下并保持20°夹角,患耳向地,出现眼球上的垂直扭转性眼震;回到坐位,眼震发生逆转。在VNG监视下,给予手法复位治疗;前半规管、后半规管受累给予Epley复位法,水平半规管受累给予Barbecue翻滚法。
3 观察指标及评价标准 比较不同类型BPPV裸眼及VNG检查的检出率及临床疗效。评价标准[8]:①痊愈:眩晕或位置性眼震(PN)完全消失;②有效:眩晕或PN明显的减轻,但还没有全部消失;③无效:眩晕或PN 没有改变,甚至出现加剧或转为其他类型的BPPV。
4 统计学方法 采用SPSS 20.0统计学软件对数据进行统计学处理;计数资料采用频数(%)表示,组间比较采用卡方检验,共同检测频数分布经Mc Nemar检验。P<0.05为差异有统计学意义。
结 果
1 后半规管型检出率比较 见表1。81例后半规管型患者中视频眼震电图检测出75例(92.59%),裸眼检测出63例(77.78%),两种方法比较差异具有统计学意义(P<0.05)。
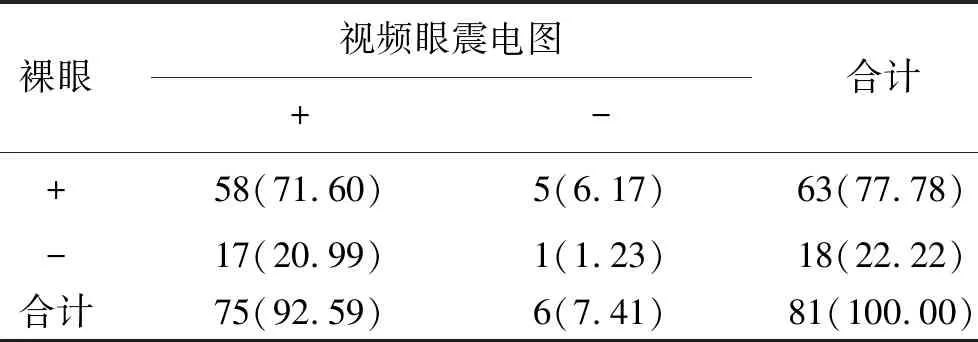
表1 后半规管型检出率 [例(%)]
注:经Mc Nemar检验,χ2=0.116,P=0.017
2 前半规管型检出率比较 见表2。25例前半规管型患者中视频眼震电图检测出23例(92.00%),裸眼检测出14例(56.00%),两种方法比较差异具有统计学意义(P<0.05)。
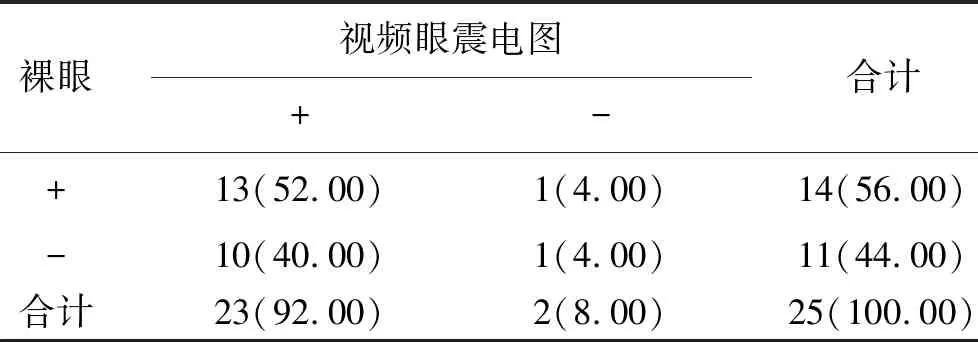
表2 前半规管型检出率 [例(%)]
注:经Mc Nemar检验,χ2=0.032,P=0.012
3 水平半规管型检出率比较 见表3。15例水平半规管型患者中视频眼震电图检测出14例(93.33%),裸眼检测出10例(66.67%),两种方法比较差异无统计学意义(P>0.05)。
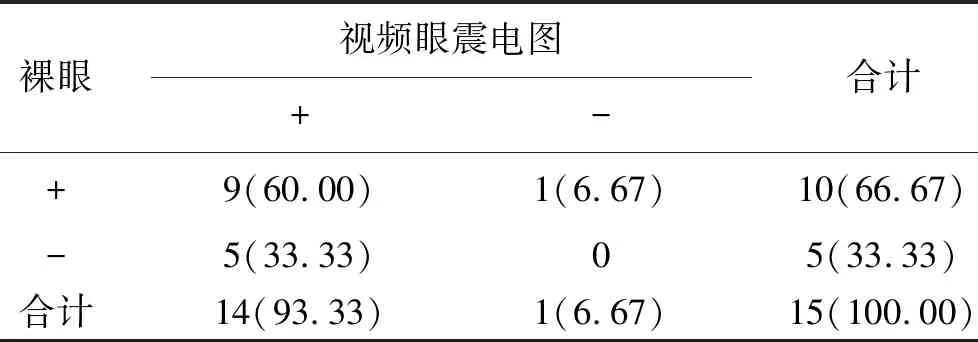
表3 水平半规管型检出率 [例(%)]
注:经Mc Nemar检验,χ2=0.536,P=0.219
4 临床疗效 见表4。经治疗,总有效率为119例(98.35%),其中后半规管型、前半规管型、水平半规管型临床有效率为98.77%、96.00%和100.00%。 三组两两比较,差异无统计学意义(P>0.05)。

表4 三组临床有效率比较[例(%)]
讨 论
眩晕是临床常见综合征,我国眩晕人数约4000万人以上,女性患病人数远高于男性,老年患病人数高于青壮年[9]。BPPV是临床常见周围性位置性眩晕疾病,占所有眩晕病人的1/3以上;发病率占所有门诊头晕患者的20%~30%,终身发病率约为2.4%[10]。BPPV患者头部运动到某一特定位置时,出现剧烈眩晕症状,与体位改变密切相关;多伴有眼球震颤,阵发性发作,单侧发病为主,持续时间可为数秒至数分钟[11]。BPPV的发病原因,考虑与患者内耳缺血、活动减少等相关;外伤是常见诱因,也多见于抬头、弯腰后直立、翻身、平卧坐起等动作后[12]。受累可来源于不同类别半规管,包括前半规管、后半规管、水平半规管、混合型半规管等,可以通过特定变位实验引发不同特征性的眼震加以鉴别;以后半规管受累为主,可能与后半规管在前庭器官位置最低,结石易掉落有关[13]。
临床中,BPPV的诊断依据主要为临床症状及体位改变诱发的典型性眼震,故眼震的精准定位定侧,变位眼震特点的分析判断具有重要临床意义[14]。通过裸眼及眼震电图,可以观察眼震变化所定位的受累半规管;其不足之处在于,眼震持续时间短、强度弱、次数少,微弱的眼震变化、旋转性、扭转性眼震不易被发现辨认;另外,裸眼实施存在一定误差及困难,微弱眼震可能会被裸眼固视查看需求抑制,进而影响到下一步的手法复位治疗[15]。
近年来,VNG在临床中被广泛应用,利用红外摄像头及数字视频实时记录眼动图像及不同体位变化下典型位置性眼震、眼动特点,可对潜伏期、眼震强度、幅度、方向及持续过程等眼震变化过程进行播录;有效进行资料存储、资料回放;通过利用电子计算机,对眼球运动轨迹及参数等进行分析,提高诊断客观准确性[16]。VNG可客观记录、判断旋转性、扭转性眼震,可有效提高诱发眼震的检出率,准确定位受累半规管;价格低廉,操作简单,无创,且可重复[17]。本研究结果显示,对后半规管型、前半规管型眼震,VNG检出率明显高于裸眼检出率;说明VNG可检测出裸眼无法区别的微弱眼震。前半归管及后半规管的眼震特点为,患者头部向患侧旋转45°后尽快倒下,头部悬置床下,与水平面保持30°角,患耳向地,出现眼球上的垂直扭转性眼震;当患者回到坐位时,眼震方向发生逆转;且管结石症眼震持续时间<1 min,嵴帽结石症眼震持续时间≥1 min。外半规管眼震特点为,在双侧的变位检查过程中,管结石症均可导致向地性、背地性水平眼震发生,且眼震持续时间<1 min;嵴帽结石症眼震可导致背地性水平眼震发生,持续时间≥1 min[18]。但是,少数患者仅有眩晕,无眼震发生;考虑原因为,耳石数量过少或过于分散,无法达到病理刺激标准;因此,应同步结合临床症状及病史进行综合判断。
受累半规管确定后,在VNG的监视下,给予对应的复位手法。手法复位是治疗BPPV的有效手段,可使游离耳石从非壶腹侧排出半规管回归至前庭,观察眼震变化判断效果[19]。眼震电图的变化对把握耳石运动方向具有重要意义,可有效避免耳石进入其他半规管,同时应给予手法纠正,已达到最佳效果。手法复位操作简单,治愈率高,可有效降低复发率。最后,通过VNG观察眼震图形的变化及患者临床症状,评估手法复位的临床疗效,为临床眼震分析、治疗提供有效的技术支持[20]。本研究结果示,总有效率为98.35%,其中后半规管型、前半规管型、水平半规管型临床有效率为98.77%、96.00%和100.00%。
综上所述,VNG可准确观察BPPV患者眼震发生情况,提高临床检出率,值得推广应用。

