MRI平扫及DWI在宫颈癌术前分期评估中的应用研究
谢 宾,滕陈迪
(温州市中心医院放射影像科,浙江 温州325000)
宫颈癌的发病率在发展中国家妇科恶性肿瘤中位居第2位,属于最常见的女性生殖系统恶性肿瘤之一[1]。近年来,宫颈癌在我国的发病率有明显上升,且日趋年轻化,对我国女性健康和生命安全构成严重危险[2]。宫颈癌治疗方式包括根治性手术治疗、化疗、放疗等。根治性手术仅适用于宫颈癌Ⅰ~ⅡA的患者,而中晚期患者大多以同步放化疗为主[3]。因此,宫颈癌的分期是制定治疗策略的关键,治疗策略的选择也直接影响患者预后以及生活质量。故对宫颈癌患者进行可靠、精确的疾病分期具有至关重要的意义。以往宫颈癌的疾病分期主要通过妇科检查、组织活检、阴道超声等方法进行评估,但具有较强的主观性、片面性,分期准确性相对较低[4]。近年来,有研究显示磁共振成像(MRI)及磁共振弥散加权成像(Diffusion Weighted Imaging,DWI)在宫颈癌分期诊断中具有明显优势[5]。为了MRI平扫及MRI联合DWI在宫颈癌术前分期评估中的显像特点及应用价值,本研究对400例宫颈癌患者的MRI诊断结果进行了分析,从而为临床采用MRI对宫颈癌进行分期诊断提供研究依据。
1材料与方法
1.1一般资料
回顾性选择2017年1月至2018年5月于温州市中心医院进行诊治的400例宫颈癌患者为研究对象。纳入标准[6]:①所有患者均经宫颈组织活检和手术病理确诊为宫颈癌,术后有明确病理分期;②于手术前接受MRI检查,并进行分期;③于术前进行临床分期;④术前未接受过化疗或放疗;⑤入组者均为自愿参加,已签知情同意书。排除标准[7]:①磁共振禁忌症患者,如带有心脏起搏器患者;②伴有精神系统疾病患者;③临床资料保存不完整患者。本研究经由医院伦理委员会批准。本研究纳入的 400例宫颈癌患者年龄介于29~71岁之间,平均为(46.08±6.39)岁;主要临床表现为:阴道性交后出血、阴道不规则接触性出血、急性阴道大出血、腰骶部疼痛、阴道排液体、绝经后出血、腹痛、腹部包块、经期延长以及经量增多等;宫颈癌类型:宫颈鳞癌患者314例、宫颈腺癌患者67例、腺鳞癌患者19例。
1.2分期诊断方法
所有患者均于术前进行临床分期,是由两位主治医师根据2009年宫颈癌FIGO分类法[8],结合术前的专科检查进行诊断分期,意见不一致处经讨论达到统一意见。
所有患者均于手术前接受MRI、DWI诊断,采用仪器德国SIEMENS公司生产的Skyra3.0T超导型磁共振成像仪,使用体部表面线圈,具体方法如下:患者饮水至膀胱充盈后将身上所有金属物件取下,取仰卧位。所有患者均接受横断位、矢状位以及冠状位常规扫描,包括T1W1、T2W1扫描,设置参数为:层间距为0.8mm,层厚为4mm,FOV为23×23,扫描层数为20。其中T1W1选用SE序列,TR为4 500~5 000ms,TE为70~90ms;T2W1选用TSE序列,TR为3 500~4 000ms,TE为100~110ms;T2/脂肪抑制选用STIR序列,TR为4 000~4 500ms,TE为50~75ms,T1为150~800ms。DWI参数为TR为6 000ms,TE为60ms,层厚为4~5mm,层据为1mm,脉冲重复继发次数为4次,b值为300s/mm2或者600s/mm2。扫描结束后,将原始数据传送到工作站,使用 Functool 2.0软件对患者进行图像后处理,并获取不同宫颈癌患者的DWI图。由两名经验丰富影像学医师共同阅片,分别观察常规平扫图像、DWI图像上的恶性肿瘤病灶特点,判断其病变的范围、对周围组织结构的浸润情况,同时对病灶自身的信号特点、盆腔内淋巴结节及盆壁软组织、骨质信号等的病灶特点进行观察,以观察结果为依据,分别对常规MRI平扫以及MRI+DWI扫描进行分期评价,意见不一致处经讨论达到统一意见。同时,对病灶的表观弥散系数(Apparent Diffusion Coefficient,ADC)和指数化表观弥散系数(Exponential Apparent Diffusion Coefficient,eADC)的值进行测量,比较不同肿瘤分期患者ADC值及eADC值之间的差异。
所有患者均进行了手术治疗,并且对手术标本进行了病理分析,包括肿瘤的病理类型、肿瘤的分化级别、肿瘤侵犯宫颈基质的深度、长度、肿瘤大小、阴道侵犯、宫旁侵犯以及左右盆壁是否受累等。根据病理结果,由1名经验丰富的病理科医师对照2009年宫颈癌FIGO分期[8],得出最终的病理分期诊断。
1.3观察指标
①观察所有患者的MRI显像特点,包括宫颈形态、病灶大小、信号特点、浸润情况;②分别记录临床分期、MRI诊断分期及MRI+DWI诊断分期情况及准确性,准确性为病理确诊为某期的人群中经其他方法也确诊为同一期的人群所占的比例;③以手术病理诊断为准,分析临床分期、MRI诊断分期、MRI+DWI诊断分期与病理分期诊断的一致率,并分析三种方法诊断一致率之间的差异,进而评估各指标的诊断价值,其中诊断一致率=(经某方法和手术病理同时确诊为某期的人数+经某方法和手术病理同时确诊为非该期的人数)/总人数×100%;④观察不同MRI分期之间宫颈癌组织弥散加权成像的ADC和eADC值的变化。
1.4统计学方法
2结果
400例宫颈癌患者经手术病理确诊的ⅠB期有42例,ⅡA期有88例,ⅡB期有146例,ⅢA期有45例,ⅢB期有42例,ⅣA期有31例,见表1。
2.1宫颈癌MRI诊断的显像特点
400例宫颈癌患者的MRI显像特点为:①宫颈形态表现:类圆形患者152例、不规则形患者131例、团块状患者45例、结块状患者32例、斑片状和条带状患者23例、单纯宫颈增大患者11例、正常形态患者6例;②病灶大小:病灶最小为0.65cm×0.61cm,病灶最大为6.95cm×6.02cm;③信号特点:T1W1序列呈现为低信号或等低信号的患者387例、呈现为略高信号的患者9例、信号不清的患者4例,T2W1序列呈现为高信号的患者351例、呈现为低信号的患者31例、呈现为等信号的患者18例;④DWI上均呈现为高信号影;⑤宫颈中间带表现:显示完整的患者为235例,显示不完善的患者为265例;⑥侵犯情况:宫颈全层受侵但无宫旁受侵患者86例,单侧宫旁受侵患者72例,盆壁受侵患者38例,直肠受侵患者30例,膀胱受侵患者19例,阴道受侵患者11例。
2.2临床分期与病理分期的比较
在400例宫颈癌中,临床分期与病理分期相比结果相符的ⅠB期有36例(85.71%),ⅡA期68例(77.27%),ⅡB期119例(81.51%),ⅢA期30例(66.67%),ⅢB期31例(64.58%),ⅣA期28例(90.32%),临床术前分期诊断的总体准确率为78.00%,见表1。

表1临床分期与病理分期的对照表(n)
2.3 MRI诊断分期与病理分期的比较
在400例宫颈癌中,MRI分期与病理分期相比结果相符的ⅠB期有36例(85.71%),ⅡA期76例(86.36%),ⅡB期137例(93.84%),ⅢA期41例(91.11%),ⅢB期35例(72.92%),ⅣA期30例(96.77%),MRI诊断分期总的准确率为88.75%,见表2。

表2MRI诊断分期与病理分期的对照表(n)
2.4 MRI+DWI诊断分期与病理分期的比较
在400例宫颈癌中,MRI+DWI诊断分期与病理分期相比结果相符的ⅠB期有40例(95.24%),ⅡA期82例(93.18%),ⅡB期141例(96.58%),ⅢA期48例(95.56%),ⅢB期42例(87.50%),ⅣA期30例(96.77%),MRI诊断分期总的准确率为94.50%,见表3。
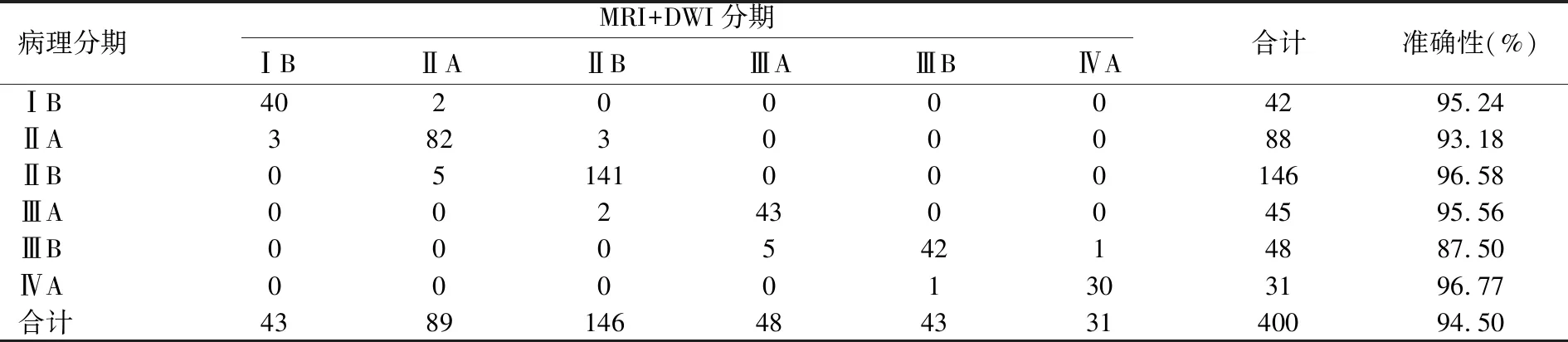
表3MRI+DWI诊断分期与病理分期的对照表(n)
2.5临床分期、MRI及DWI+MRI诊断分期的符合率比较
结果显示,ⅡA期、ⅡB期、ⅢA期、ⅢB期临床分期、MRI及DWI+MRI诊断分期的一致率之间存在显著差异(χ2值分别为18.97,37.80,23.65,8.15,均P<0.05),见表4。两两比较的结果显示,MRI分期诊断在ⅡA期、ⅡB期和ⅢA期的诊断一致率显著高于临床分析(χ2值分别为6.61,15.63,6.02,均P<0.05),MRI+DWI在各期的诊断一致率均高于常规MRI检查,但仅在ⅢA期具有统计学意义(χ2=6.48,P=0.01)。对总体符合率进行对比分析,结果显示常规MRI检查的总体一致率明显高于临床分析(χ2=29.44,P<0.01),但明显低于DWI+MRI诊断(χ2=16.25,P<0.01)。

表4临床分期、MRI及DWI+MRI诊断一致率的比较(%)
注*与MRI诊断符合率相比,P<0.05。
2.6MRI分期的宫颈癌组织弥散加权成像的ADC和eADC的比较
ADC的平均值随MRI分期增加呈下降趋势,eADC的平均值随MRI分期增加而呈上升趋势,且不同MRI分期的宫颈癌组织弥散加权成像的ADC值之间的差异具有统计学意义(F=2.59,P<0.05),见表5。
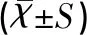
表5MRI分期的宫颈癌组织弥散加权成像的ADC和eADC的比较
3讨论
3.1宫颈癌患者MRI诊断的显像特点
大量研究表明,治疗前对宫颈癌患者进行准确的临床分期有助于依据患者病变情况选取恰当的治疗方法,提高患者生存率以及生活质量[9]。MRI具有相当高的软组织分辨能力,可多方位、多参数、多序列成像,可准确的提供患者的病灶部位、大小、信号特点以及对周围间质和宫道的浸润情况[10-12]。近年来MRI在宫颈癌分期诊断中的应用也逐渐增加。通过MRI对400例宫颈癌患者诊断可知,其显像特点为:病灶主要表现为类圆形、不规则形状、结节状、团块状,宫颈轮廓异常检出率为100%,在T1WI 呈等、低信号,在T2WI 呈稍高信号,与子宫内膜、宫颈基质及宫旁脂肪等对比有明显区别;当宫颈癌病灶位置仅限于宫颈间质时,MRI扫描在T2WI高信号上可见正常间质的低信号,若T2WI在高信号中的正常间质低信号消失或中断,同时宫体外表光华,与子宫颈脂肪间隙有明显分界时可判断宫颈癌已浸润宫颈全层间质,若发现直肠与肿瘤之间的缝隙缩小或消失,可认为宫颈癌已浸润直肠或膀胱,若在T2WI上的正常阴道壁信号升高,可判断宫颈癌浸润至阴道,若在T2WI上宫体壁正常的三层结构消失,表明宫颈癌已浸润至宫腔。
3.2 MRI在宫颈癌分期诊断中的应用
本次研究对400例宫颈癌患者进行了MRI分期,经与手术病理分期对比发现,MRI分期总体准确性为88.75%,并且高于临床分期的准确性。宫颈癌Ⅰ期患者肿瘤主要局限于宫颈内部,宫颈间质环完整[13]。本次MRI诊断宫颈癌ⅠB期、ⅡA期、ⅡB期、ⅢA期、ⅢB期、ⅣA期的诊断一致率分别为97.25%、94.25%、95.00%、95.00%、96.50%、99.50%,表明MRI分期具有较高的准确性,在宫颈癌分期评估中具有较高的推广应用价值,与相关研究结果一致[14-15]。推测原因在于:MRI在宫颈癌浸润情况的检出方面具有独特优势,且MRI的T2WI序列成像快、信噪比低、宫颈分层显示效果佳、肿瘤浸润深度显示清晰[16]。结合T2WI上的信号特点和MRI成像特点可清晰观察到宫颈癌浸润情况,准确进行分期。MRI误判45例,分析认为与宫颈癌侵犯阴道后穹窿、宫颈水肿、病灶小、宫颈炎症而引起的MRI成像干扰有关[17]。此外,MRI对宫颈癌分期诊断仍有局限性,即对无法检出宫颈癌ⅠA期病变,需结合其他诊断方法进行判断[18-19]。
3.3 MRI+DWI在宫颈癌分期诊断中的应用
ADC值是DWI的定量参数,能够反映水分子的弥散能力。有研究表明,ADC值有助于辨别病变组织类型及特征,宫颈癌患者的ADC低于正常宫颈,eADC高于正常宫颈[20]。本次研究显示,随着宫颈癌分期的增加,患者的ADC均值呈下降趋势,eADC值呈现上升趋势。这可能是因为随着肿瘤病理分期的增加,其恶性程度增加,水分子弥散运动愈发明显受限所致,因此,ADC会逐渐下降,进而导致eADC上升。由此提示,通过ADC值有助于判断宫颈癌的分期。由于DWI显示解剖结构的能力较差,因此DWI需结合常规MRI进行诊断。本次研究表明,MRI平扫联合DWI诊断分期的符合率高于常规MRI平扫,与手术病理分期的一致性更好。经MRI平扫联合DWI诊断分期误诊22例,分析原因可能有两点:一是患者合并盆腔慢性炎症,二是宫颈活检引起宫旁水肿而导致误判浸润情况。
综上所述,MRI平扫及MRI联合DWI在宫颈癌分期诊断中有较高的准确性,尤其是对中晚期宫颈癌的诊断能力较高,建议作为宫颈癌常规检查方法推广应用于临床。

