cT2期直肠癌术前MRI分期的价值
王秋明 陈小凤 郭维新 杨志君 黎佳全
[摘要] 目的 探讨早期直肠癌术前磁共振成像(MRI)分期的准确性。 方法 回顾性分析2015年12月~2018年9月在我院行根治性手术治疗的47例分期为cT2N0-1M0期和cT2NxM0期的早期直肠癌患者,所有患者术前均行盆腔MRI检查,且在检查后2周内行根治性手术,术前均未行新辅助治疗。分析比较术后病理分期与术前MRI分期的差异。 结果 MRI检查T分期准确率为53.2%,T分期低估比例为27.7%,高估比例为19.1%;中段直肠癌MRI的T分期准确率最低(38.1%);MRI检查N分期准确率为54.2%。MRI对N分期诊断的灵敏度为63.2%,特异度为20.0%。Kappa检验显示MRI的N分期和病理N分期的一致性差(κ=-0.138,P=0.477);MRI对下段直肠癌N分期准确率最低(50.0%)。 结论 研究结果提示MRI在鉴别早期直肠癌T2期和判断淋巴结是否转移的准确性均较低,特别是在中下段直肠癌患者,准确性更低。
[关键词] 直肠恶性肿瘤;磁共振成像;肿瘤分期;准确率
[中图分类号] R735.3 [文献标识码] B [文章编号] 1673-9701(2019)07-0117-04
[Abstract] Objective To investigate the accuracy of preoperative magnetic resonance imaging(MRI) staging of early rectal cancer. Methods A retrospective analysis of 47 patients with early rectal cancer staged cT2N0-1M0 and cT2NxM0 who had undergone radical surgery in our hospital from December 2015 to September 2018 was conducted. All patients were given pelvic MRI before surgery, and radical surgery was conducted within 2 weeks after the examination. No neoadjuvant therapy was used before surgery. The differences between postoperative pathological staging and preoperative MRI staging were analyzed and compared. Results The accuracy of T stage was 53.2% by MRI, the T stage underestimation rate was 27.7%, and the overestimation rate was 19.1%. The accuracy of T stage in middle rectal cancer was the lowest (38.1%). The accuracy of N stage by MRI was 54.2%. The sensitivity of MRI to N-stage diagnosis was 63.2% and the specificity was 20.0%. Kappa test showed poor consistency between N stage by MRI and pathological N-stage(κ=-0.138, P=0.477); The accuracy of N staging by MRI in the lower rectal cancer was the lowest(50.0%). Conclusion The results suggest that MRI has a low accuracy in identifying T2 and lymph node metastasis in early rectal cancer, especially in patients with middle and lower rectal cancer, with lower accuracy.
[Key words] Rectal malignancy; Magnetic resonance imaging; Tumor staging; Accuracy
直肠癌術前分期的准确性是制定合理治疗策略的关键。磁共振成像(MRI)是局部晚期中下段直肠癌分期的最重要检查手段,但准确鉴别T2和T3期、淋巴结是否有转移仍有争论。本研究回顾性分析一线选择手术治疗且术前MRI分期为cT2N0-1M0和cT2NxM0期的早期直肠癌患者,以术后病理分期为标准,探索MRI在早期直肠癌cTNM分期中的准确性及存在问题,以期进一步提高早期直肠癌术前MRI分期的准确性,为实施治疗决策提供依据。
1 资料与方法
1.1 一般资料
回顾性分析2015年12月~2018年9月在我院行根治性手术治疗的47例早期直肠癌患者,所有患者术前均行高分辨率盆腔MRI平扫+增强、胸腹CT平扫+增强及其他相关检查,排除远处转移,术前分期为cT2N0-1M0和cT2NxM0期,并且在检查后1~2周内行根治性手术治疗,术前均未行新辅助治疗。
1.2 MRI检查方法
所有直肠癌患者在盆腔MRI检查中行非抑脂、小FOV轴位高分辨T2WI扫描和DWI扫描及T1WI压脂多期动态增强扫描。根据肿瘤对肠管壁的浸润程度及淋巴结边缘、形态、大小、内部信号特征,由影像学诊断医师判断肿瘤T分期、N分期、直肠系膜筋膜(MRF)状态及有无EMVI(壁外脉管癌栓)。并由至少1名5年以上MRI诊断经验的医师重新判读确定。肿瘤位置参照肿瘤下缘、肛直肠环距离,根据距离分为上段直肠癌:10 cm以上,中段直肠癌:5~10 cm以内,下段直肠癌:5 cm以内。
1.3 研究方法
根据术后病理组织学TNM分期,对比术前MRI检查的T分期和N分期,计算MRI分期的准确性、敏感度和特异度。
1.4 统计学方法
采用SPSS 19.0统计学软件进行数据分析,以病理学TNM分期为金标准,计算Kappa一致性系数评价MRI分期与术后病理分期的一致性,以P<0.05表示差异有统计学意义。计算MRI对早期直肠癌TNM分期诊断的灵敏度、特异度及准确率。灵敏度=真阳性例数/(真阳性例数+假阴性例数)×100%。特异度=真阴性例数/(真阴性例数+假阳性例数)×100%。准确率=(真阳性例数+真阴性例数)/所有观察例数×100%。
2 结果
2.1 患者一般情况及术前MRI检查结果
47例直肠癌患者中位年龄为67(45~85)岁,其中年龄≥70岁20例。男30例,女17例;肿瘤位于直肠下段17例,中段21例,上段9例;肿瘤病灶长度2 cm以内10例,2~4 cm 28例,>4 cm 9例。所有患者术前MRI分期T分期均为T2期;mrN分期中,N0期16例,N1期8例,Nx期23例。术前临床TNM分期示,Ⅰ期16例、ⅢA期8例、cT2NxM0期23例。
2.2 术后病理及分期情况
47例患者均在MRI检查后2周内行腹腔镜下直肠癌根治术,中下段直肠癌均采用TME手术原则。其中36例患者行Dixon术,11例行Miles术。术后病理示45例患者病理类型均为腺癌,组织分化分别为中分化42例、低分化2例、高分化1例;另外2例为黏膜内癌,未进一步行核分级。3例患者肿瘤组织中见脉管癌栓。术后病理T分期示,Tis期2例、T1期7例、T2期25例、T3期13例。术后病理N分期示,N0期38例,N1期 7例(N1a期4例、N1b期2例、N1c期1例),N2期2例(N2a期1例、N2b期1例)。术后病理TNM分期示,0期 2例,Ⅰ期24例、ⅡA期12例、Ⅲ期9例。
2.3 MRI在早期直肠癌分期诊断中的灵敏度、特异度和准确性
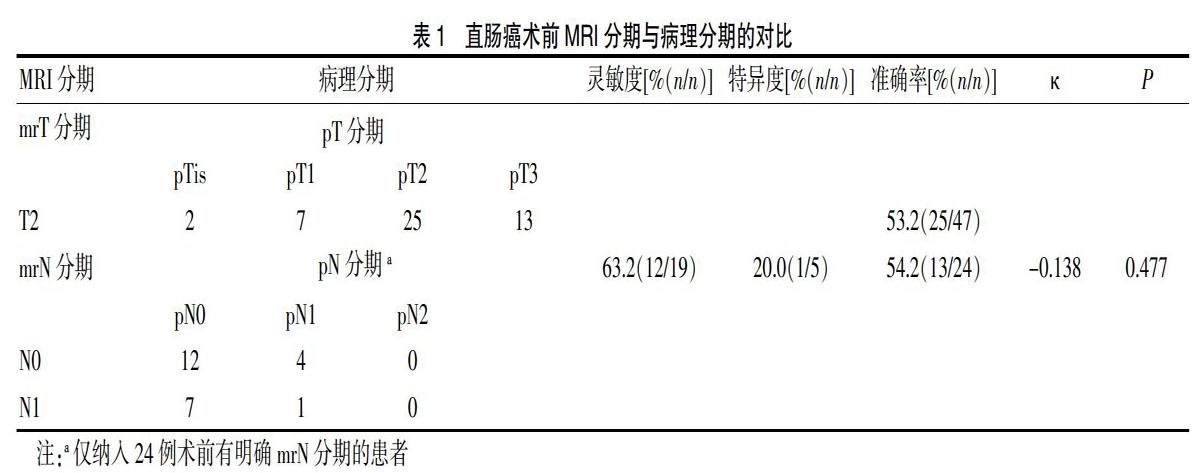
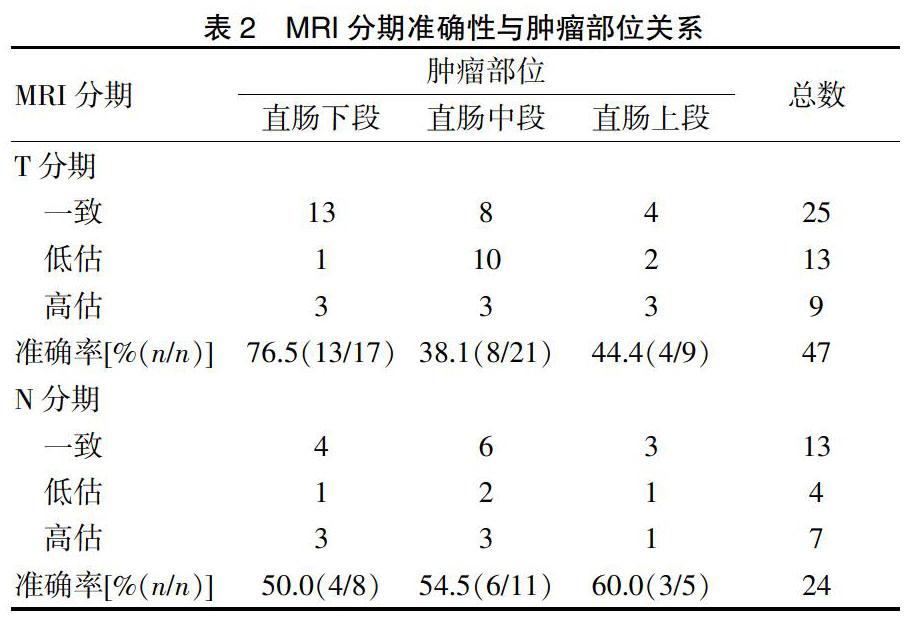
47例术前MRI分期为cT2期早期直肠癌患者,术后病理分期证实为pT2期25例,准确率53.2%(25/47);13例pT3期患者被MRI低估为cT2期,分期低估比例为27.7%(13/47);2例pTis期和7例pT1期患者被MRI高估为cT2期,分期高估比例为19.1%(9/47)(表1)。进一步分析肿瘤部位与T分期准确性关系,发现中段直肠癌MRI的T分期准确率最低,为38.1%(8/21),10例pT3期患者被MRI低估为cT2期,分期低估比例为47.6%(10/21)(表2)。
24例有明确术前MRI淋巴結分期的患者,对比术后病理淋巴结分期,其准确率为54.2%(13/24)。MRI对N分期诊断的灵敏度为63.2%(12/19)、特异度为20.0%(1/5)。Kappa检验显示MRI的N分期和病理N分期的一致性差(κ=-0.138,P=0.477)。术前MRI诊断为Nx期的23例患者,19例(82.6%,19/23)术后病理分期为pN0,2例(8.7%,2/23)为pN1,2例(8.7%,2/23)为pN2。进一步分析肿瘤部位与N分期准确性关系,发现MRI对下段直肠癌的N分期准确率最低,为50.0%(4/8)(表2)。
术前MRI检查提示有明确cTNM分期的24例患者中,10例(41.7%,10/24)与术后病理pTNM分期一致,MRI分期低估和高估比例均为29.2%(7/24)。其中术前MRI分期Ⅰ期的16例患者中,8例(50.0%,8/16)与术后病理分期一致,5例(31.3%,5/16)术后病理分期为ⅡA期,术后病理分期为O期、ⅢA期、ⅢB期各1例。术前MRI分期为ⅢA期的8例患者中,2例(25.0%,2/8)与术后病理分期一致,4例(50.0%,4/8)术后病理分期为Ⅰ期,2例(25.0%,2/8)术后病理分期为ⅡA期。术前MRI分期为T2NxM0的23例患者中,12例(52.2%,12/23)术后病理分期为Ⅰ期,5例(21.7%,5/23)术后病理分期为ⅡA期,4例(17.4%,4/23)术后病理分期为ⅢA期,术后病理分期为0期、ⅢC期各1例。
3 讨论
盆腔MRI和直肠腔内超声是早期直肠癌局部分期最重要的检查方法。直肠腔内超声在判断肿瘤肠壁早期浸润程度上有优势,但受限于不能发现远离肿瘤的转移淋巴结,不能对肠梗阻和严重肠腔狭窄的患者作出完整分期,重复性差且还受检查者的经验限制,一般不单独使用,多结合盆腔MRI检查。MRI具有较高的可重复性,可以准确评估肿瘤局部浸润深度和远端淋巴结扩散情况,包括测量直肠系膜受累程度和确定潜在的手术环切缘,是直肠癌术前分期首选的检查。术前分期直接指导治疗方案的制定,分期为cT1-2N0M0期的中下段直肠癌患者国内外指南均建议先行根治性手术治疗,而分期为T3期及以上或有淋巴结转移的中下段直肠癌患者建议先行新辅助放化疗后再行手术治疗[1-3]。所以术前分期的准确性是制定合理治疗策略的关键。国内外研究均显示MRI对直肠癌T分期有较高的准确性,但结果差异较大,准确率44%~100%[4-7]。
本研究结果显示MRI对T2分期诊断准确率53.2%,分期低估比例为27.7%,分期高估比例为19.1%。本研究结果显示的MRI对T2期诊断的准确性低于国内姚旬等[4]研究报道的87.8%和国内孙应实等[7]研究报道的T2分期准确率70.7%,但与国外White R等[5]研究报道的T2期的诊断准确性(17/36)相近。MRI判断为T2期的定义是肿瘤侵犯固有肌层,但未穿透肌外膜;T3期定义为肿瘤突破固有肌层外膜,到达直肠周围系膜脂肪内。目前研究显示MRI在鉴别T2和T3期患者上存在一定困难,可能与医生将直肠肿瘤周围组织的纤维增生、炎性反应、感染或血管病变造成的肠壁及其周围组织产生类似肿瘤浸润征象误以为是肿瘤浸润,使部分T2期患者被高估判断为T3期有关;另一方面,误将肿瘤浸润所产生的改变认为是正常炎性反应,又使T3期患者低估判断为T2期[8,9]。如何更有效地鉴别MRI成像中直肠肿瘤周围组织的异常改变是反映纤维增生还是肿瘤浸润、提高T2和T3分期准确性的关键。本研究还发现中段直肠癌MRI的T分期准确率最低(38.1%),10例pT3期患者被MRI低估分为cT2期(47.6%)。与White R等[5]报道pT3-4期下段直肠癌患者被MRI低估为cT1-2期的机率为42%,而中上段直肠癌被MRI低估率为27%不符。可能与本回顾性研究、病例数少及病例选择的偏倚相关,需前瞻性研究进一步证实。提高中下段直肠癌术前分期的准确性具有重要意义,术前更准确的分期可以使T2期患者避免接受不必要的新辅助放化疗,同时又可以使T3期直肠癌患者接受新辅助放化疗后获得更好的局部控制率,避免根治性术后放化疗,既增加了毒副反应,又降低了疗效[10]。
MRI判断直肠癌患者是否有淋巴结转移需综合淋巴结边缘、形态、大小及内部信号特征等进行综合评价。但在诊断标准上仍存在较大的争议,难度较大且准确性不高,各文献报道准确率、敏感度和特异度不一[11-19]。本研究显示MRI对淋巴结分期的准确率为54.2%,Kappa检验显示MRI的N分期和病理N分期的一致性差(κ=-0.138,P=0.477)。宋幸鹤等[15]研究发现MRI对N分期准确率达到87.7%~93.8%,与术后病理学检查结果一致性均较高;但淋巴结形态学特征与大小结合的评估标准,并不能提高淋巴结转移阳性诊断准确率。本研究准确性低,可能与病例数少(24例)、Nx例数比例偏高及回顾性选择偏倚相关。本研究还发现MRI对下段直肠癌的N分期准确率最低(50.0%)。对淋巴结转移的准确评估同样影响中下段直肠癌治疗方案制定,若术前判断为淋巴结转移患者,建议先行新辅助放化疗。所以目前仍需进行相关前瞻性研究,进一步完善直肠癌淋巴结转移诊断标准,以期提高分期准确性。
总之,本研究结果显示MRI在鉴别早期直肠癌T2期和判断淋巴结是否转移的准确性均较低,特别是在中下段直肠癌患者,准确性更低,对治疗方案制定影响甚大。与国内外研究报道结果相差较大,可能与回顾性、小样本研究及选择偏倚相关。研究结果提示我们仍需进一步提高对cT2期直肠癌的鉴别诊断能力,完善诊断淋巴结转移的标准,以期做出更准确的诊断以指导临床治疗。
[参考文献]
[1] 中华人民共和国卫生和计划生育委员会医政医管局,中华医学会肿瘤学分会. 中国结直肠癌诊疗规范(2017年版)[J]. 中华外科杂志,2018,56(4):241-258.
[2] Glynne-Jones R,Wyrwicz L,Tiret E,et al. Rectal cancer:ESMO Clinical Practice Guidelines for diagnosis,treatment and follow-up[J].Ann Oncol,2018,29(Supple-ment_4):iv263.
[3] National Comprehensive Cancer Network. (NCCN) Clinical Practice Guidelines in Oncology. Rectal Cancer,Version3. 2018[J]. https://www.nccn.org/professionals/phy-sician_gls/pdf/rectal.
[4] 姚旬,宋幸鹤,王屹,等. 3.0 T高分辨磁共振成像对直肠癌浸润深度的诊断价值[J]. 中华胃肠外科杂志,2016, 19(6):668-674.
[5] White R,Ung KA,Mathlum M. Accuracy of magnetic resonance imaging in the pre-operative staging of rectal adenocarcinoma:Experience from a regional Australian cancer center[J]. Asia Pac J Clin Oncol,2013,9(4):318-323.
[6] Al-Sukhni E,Milot L,Fruitman M,et al. Diagnostic accuracy of MRI for assessment of T category,lymph node metastases,and circumferential resection margin involvement in patients with rectal cancer:A systematic review and meta-analysis[J].Ann Surg Oncol,2012,19(7):2212-2223.
[7] 孫应实,张晓鹏,李晓婷,等. 直肠癌高分辨率磁共振成像T分期与病理T分期的对照研究[J]. 中华外科杂志,2012,50(3):207-210.
[8] Laghi A,Ferri M,Catalano C,et al. Local staging of rectal cancer with MRI using a phased array body coil[J]. Abdom Imaging,2002,27(4):425-431.
[9] Beets-Tan RG,Beets GL. Rectal cancer:review with emphasis on MR imaging[J]. Radiology,2004,232(2):335-346.
[10] Sauer R,Becker H,Hohenberger W,et al. Preoperative versus postoperative chemoradiotherapy for rectal cancer[J].N Engl J Med,2004,351(17):1731-1740.
[11] Brown G,Richards CJ,Bourne MW,et al. Morphologic predictors of lymph node status in rectal cancer with use of high-spatial-resolution MR imaging with histopa-thologic comparison[J]. Radiology,2003,227(2):371.
[12] Kim NK,Kim MJ,Park JK,et al. Preoperative Staging of Rectal Cancer With MRI:Accuracy and Clinical Usefulness[J]. Annals of Surgical Oncology,2000,7(10):732-737.
[13] Kim JH,Beets GL,Kim MJ,et al. High-resolution MR imaging for nodal staging in rectal cancer:Are there any criteria in addition to the size?[J]. Eur J Radiol,2004,52(1):78-83.
[14] Bipat S,Glas AS,Slors FJ,et al. Rectal cancer:local staging and assessment of lymph node involvement with endoluminal US,CT,and MR imaging-a meta-analysis[J].Radiology,2004,232(3):773-783.
[15] 宋幸鹤,杨素行,王屹. 高分辨率MRI检查诊断直肠癌淋巴结转移及分期的准确性[J]. 中华消化外科杂志,2017, 16(8):865-873.
[16] 林伟达,骆衍新. MRI在直肠癌术前分期中的准确性分析[J]. 中国医药导报,2017,24(28):113-116.
[17] 李金晶,陆文明,茹翱,等. 直肠癌术前CEUS与MRI检查对T分期的诊断效果对比观察[J]. 中国现代医生,2017,55(27):105-108.
[18] 肖寒冰. 磁共振成像(MRI)与多层螺旋CT(MSCT)对直肠癌术前分期诊断的价值[J]. 当代医学,2018,24(2):80-81.
[19] 姚灵君,赵柳燕,颜桂明,等. 磁共振成像在直肠癌术前局部分期中的应用价值[J]. 中国现代医生,2016,54(20):92-94.
(收稿日期:2018-12-14)

