社区获得性金黄色葡萄球菌肺炎合并镰刀菌感染一例
张 建 杨梦琪 翟京宇
金黄色葡萄球菌(Methicillin Sensitive Staphylococcus Aureus, MSSA)所致社区获得性肺炎(community-acquired pneumonia, CAP)通常起病急,来势凶猛,病情进展快,具有趋向于危重化的临床特征。而镰刀菌是条件致病菌,是一种土壤中常见的腐生菌,可引起侵袭性或局限性的感染。近20年来免疫抑制患者如恶性血液病、骨髓移植、实体器官移植、化疗、严重的烧伤等由镰刀菌引起的侵袭性和播散性感染逐渐增多[1-2]。而非免疫抑制患者,国内外尚未见镰刀菌侵袭性或者播散性感染的报道,仅有数例外伤后创面或者皮肤、黏膜的局限性镰刀菌感染报道[3-4]。本文报道1例CAP病例,患者为非免疫抑制患者,在侵袭性MSSA肺部感染的基础上同时合并侵袭性镰刀菌感染,现报道如下。
病例资料
患者男,57岁,因“咳嗽、咳痰、胸闷、胸痛2周,加重伴发热4 d,于2018年5月9日收入,2周前患者无明显诱因出现咳嗽,少量白粘痰,自服头孢类抗生素、感冒颗粒,症状未改善,逐渐出现胸闷,双侧胁肋部针刺样疼痛,深吸气时明显。咳嗽、胸痛逐渐加重,于入院前4 d发热,最高体温达39.0 ℃,入院时神志清,精神差,T: 39.0 ℃,P: 190次/min,R:44次/min ,BP: 100/72 mmHg,双肺呼吸音粗,闻及湿性啰音,腹软无压痛,双下肢无浮肿。全身皮肤无皮疹及破溃。胸部CT示双肺多发斑片状密度增高影,呈团簇状分布,见图1,心电图:异位心律,心房扑动(2︰1下传)。血气分析:(吸氧浓度 29.00%,体温 39.0 ℃)pH 7.49,PaCO226.40 mmHg,PaO261.40 mmHg,BE -2.20 mmol/L,SaO292.60%,HCO3-23.20 mmol/L。全血细胞分析+CRP: 白细胞 6.49×109/L,红细胞 4.56×1012/L,血红蛋白 154.00 g/L,血小板计数 80.00×109/L,淋巴细胞百分比 11.14%,中性粒细胞百分比 84.24%,嗜酸细胞百分比 0.04%,单核细胞百分比 4.54%,C-反应蛋白260.20 mg/L。 降钙素原(PCT) 76.53 ng/ml,次日复查PCT>100 ng/ml。 NT-proBNP 3 543.00 pg/ml。糖化血红蛋白5.5%。血生化:天门冬氨酸氨基转移酶 97.20 IU/L,丙氨酸氨基转移酶 41.60 IU/L,总胆红素 24.60 μmol/L,非结合胆红素 10.90 μmol/L,胆碱酯酶 3 870.00 IU/L,尿素氮 8.2 mmol/L,肌酐96.6 μmol/L,肌酸激酶 4 292.50 IU/L,肌酸激酶同工酶 17.14 IU/L,乳酸脱氢酶 1 194.00 IU/L,葡萄糖 6.33 mmol/l,尿素氮8.20 mmol/l,肌酐96.60 μmol/L,总蛋白 53.70 g/L,白蛋白 27.80 g/L,乳酸 3.00 mmol/L,碱性磷酸酶 39.00 IU/L,钾 3.43 mmol/L,钠 127.50 mmol/L,氯96.00 mmol/L,钙 1.98 mmol/L,无机磷 0.60 mmol/L。凝血测定:PT 15.2 s,APTT 43.8 s,FIB 5.57 g/L,DD 2.9 μg/ml;腹部B超:慢性胆囊炎,肝胰脾双肾未见明显异常。心脏彩超:主动硬化,室壁运动正常。
依据2016年中国CAP诊断与治疗指南及重症CAP诊断标准:此患者社区发病;起病急;咳嗽、咳痰、胸闷伴发热;肺部啰音;白细胞不高但中性粒细胞百分比增高、C-反应蛋白明显增高、PCT显著增高;肺部CT双肺对称非均一浸润病灶呈实变趋势,多发斑片状密度增高影;呼吸频率大于30次/min、血尿素氮大于7.14 mmol/L、氧合指数小于250、多肺叶浸润;依据sepsis3.0脓毒症诊断标准:此患者氧合指数小于300(2分);血小板计数小于100(2分);胆红素大于20(1分)初步诊断为重症社区获得性肺炎,脓毒症。再次追问病史患者诉此次起病前1周有拔牙史,治疗予补液、氧疗、呼吸支持、经验性抗感染予亚胺培南西司他丁钠1.0 g Q 8 h、盐酸莫西沙星0.4 g Qd以覆盖革兰氏染色阴性菌、厌氧菌及敏感阳性菌,经治疗后患者自觉精神好转,PCT较前明显下降(6.35 ng/ml),但仍有发热,体温38~39 ℃,治疗5 d后复查肺CT示双下肺病变较前有吸收,但双上肺病变进展,病灶出现空腔影,见图2。考虑初始治疗虽有效,但发热未退并且肺部病变进展,此时痰培养及2套血培养(需氧)、(厌氧)均回报:MSSA。故明确诊断为MSSA脓毒症、MSSACAP,予目标性抗感染治疗,调整为肺组织浓度较高的利奈唑胺 600 mg Q 12 h联合哌拉西林他唑巴坦 4.5 g Q 6 h,观察患者体温下降到38 ℃左右、呼吸道及全身症状好转,又出现颈背部红色斑疹、皮肤干燥、瘙痒明显。此次调整治疗后6 d复查肺部CT提示肺部病灶进一步进展,见图3,为明确病原菌及进一步诊断及治疗,行电子支气管镜检查示:支气管黏膜炎性改变。肺泡灌洗液曲霉菌半乳甘露聚糖(GM)试验阳性,同时痰真菌培养回报提示:茄病镰刀菌,见图4。1-3β-D葡聚糖(G试验):<10 pg/ml。血清曲霉菌半乳甘露聚糖(GM试验):<0.25 μg/ml。(0~0.65 阴性,0.65~0.85灰区,>0.85阳性)TB-IGRA 16.5 pg/ml,参考区间(0~14)。提示合并真菌感染,调整治疗为注射用伏立康唑0.4 Q 12 h负荷剂量;0.2 g Q 12 h维持、两性霉素B 25 mg Qd,疗程7 d,在治疗第5天时,患者体温正常,精神恢复,食欲增加,各项炎性指标明显好转,肺部病变逐渐吸收,见图5,予出院,出院后患者继续口服伏立康唑和利奈唑胺片,后电话随访诉症状明显改善,体温未再反复,未再出现咳嗽咳痰等呼吸道症状,临床疗效评估为痊愈。

图1患者胸部CT图
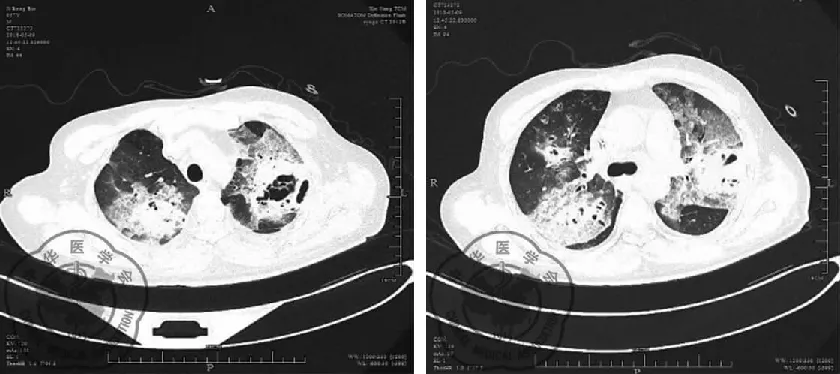
图2复查肺CT图

图3调整治疗6天后复查肺部CT图

图4痰真菌培养
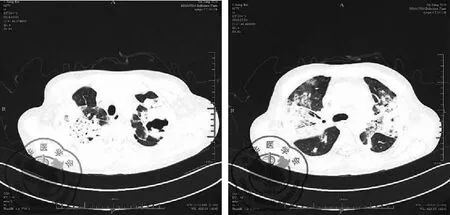
图5肺部CT图
讨 论
本例患者起病急,病情危重,符合2016年中国CAP重症肺炎及2018中国脓毒症/脓毒性休克急诊治疗指南脓毒症的诊断标准[5-6],入院时PCT 70以上,次日升至>100,有拔牙史,经亚胺培南西司他丁钠、莫西沙星经验性抗感染治疗后PCT快速下降,病情趋于平稳,但仍有高热,痰、血培养均为MSSA,MSSA CAP及MSSA脓毒症诊断明确,予调整抗感染治疗,予组织浓度较高的利奈唑胺治疗后体温热势下降,但仍有中度发热,肺部CT见双侧肺野内见散在、多发斑点状、大片絮状渗出及实变,边缘模糊,分布无明显规律性,部分较大病灶内可见“充气支气管征”;双肺病变进展,在大片实变病灶内出现多发大小不等空洞性病变,洞壁厚薄不均,以薄壁为主,未见液平,经过MSSA目标性治疗后病情相对平稳,但体温仍不能降至正常,复查CT肺部空洞性病灶反增大,考虑在MSSA肺炎基础上合并二重感染可能性不除外,气管镜检查肺泡灌洗液GM实验阳性,提示肺部空洞型病变内继发曲霉菌感染不除外,最终痰培养鉴定为镰刀菌感染,给予伏立康唑及两性霉素B抗真菌治疗后患者体温正常、炎症指标进一步好转、肺部病变趋于吸收,最终痊愈出院。结合患者临床表现、治疗后反应及微生物学依据,难以用单一菌感染解释所有病情变化及治疗后的反应,综合考虑,此患者为复数菌感染的可能性大。
镰刀菌是土壤中常见的腐生真菌,是一种条件致病菌,可以引起侵袭性或局限性感染。在人类病理学中最常见的镰刀菌属包括茄病镰刀菌(F.solani)、串珠镰刀菌(F.moniliforme) 、尖孢镰刀菌(F.oxysporum)和细枝镰刀菌(F.fujikuroi)[7]。在免疫功能良好的宿主,临床表现相对温和,主要引起局部感染;免疫抑制宿主常引起镰刀菌肺病,普通抗菌治疗无效。在白血病患者、实体器官移植受者和异体骨髓移植等高危人群间,镰刀菌是第二大常见病原菌,仅此于曲霉菌[8]。侵袭性镰刀菌所致的侵袭性感染多发生于免疫功能缺陷或免疫功能抑制的患者[9-10],侵袭性镰刀菌病的病死率极高,即使采取适当的强化治疗措施仍高达50%以上[7,11],欧洲临床微生物感染疾病学会指定的透明丝孢霉菌诊疗指南中指出:60%~80%播散性镰刀菌感染患者出现皮肤损害[12]。此外,镰刀菌播散性感染多引起肺部感染、脑脓肿和泌尿系感染,极少出现镰刀菌性心内膜炎[13-15]。镰刀菌病诊断由宿主、临床特点、实验室检查及病理学组成,实验室诊断只能通过血培养确立[16]。临床特点多为持续不规则发热,抗菌治疗无效;诊断标准为实验室检查痰直接镜检发现菌丝,BAL发现菌落,真菌培养阳性,G试验2次阳性,不同于曲霉菌属,40.0%~75.0%的镰刀菌感染病例可以在血标本中培养出镰刀菌[17];组织病理检查为确诊依据。镰刀菌病能否得到有效治疗取决于能否早期诊断。及早诊断及合理有效的治疗对疾病的转归及预后至关重要,实时定量PCR等快速的检测方法常用于镰刀菌的早期诊断[18-20]。抗真菌指南推荐伏立康唑或两性霉素B作为侵袭性镰刀菌病的治疗选择[21-22],并有研究指出两性霉素B治疗恶性血液病患者的侵袭性镰刀菌感染有效率高达45%~47%,伏立康唑治疗镰刀菌感染的有效率为45%~47%[23-24]。而泊沙康唑亦可作为初始治疗或二线治疗[25-26]。此外镰刀菌感染多继发于免疫功能受损的患者,免疫状态在治疗中也很关键,粒细胞输注或纠正免疫功能可能会获得更好的疗效。
此病例社区发病,除心律失常(房扑)外,无其他特殊病史,为非免疫抑制宿主,皮肤未发现疖肿等皮损,发病前拔牙可能为MSSA血流感染继发肺部侵袭性感染的诱发因素。MSSA致病力强,经血流引起肺部播散性侵袭性损害,病情凶险、在肺部侵袭性MSSA感染基础上合并了侵袭性镰刀菌感染。文献报道近年来镰刀菌引起的真菌性肺炎发病率大幅度上升,白血病是目前为止最易合并镰刀菌肺炎的疾病,造血干细胞移植治疗后的发生率可达0.2%~2.0%[9]。此病例无糖尿病、无长期使用糖皮质激素、无放化疗史、无血液系统恶性肿瘤等侵袭性真菌感染的高危因素,属非免疫抑制宿主,在非免疫缺陷成年人罹患社区获得性肺炎中镰刀菌感染十分罕见,此前尚未见相关报道。发病机制考虑可能为机体感染后免疫力低下,气道及肺局部免疫屏障破坏,镰刀菌通过气溶胶的形式被气道吸入,移行到肺部空洞病灶,局部繁殖继而引起肺部侵袭性感染,导致在病情趋于平稳、炎症指标明显好转的情况下肺部病灶反而扩大,持续发热。此病例提示我们虽然是非免疫抑制宿主,也常常会面临病情复杂多变,临床治疗困难的情况,尤其是面对CAP病原菌可能存在复杂性、多重性的特点。因此在非免疫抑制患者CAP的临床诊治过程中,如果遇到初始经验性治疗疗效欠佳,或者虽然有明确的病原菌经目标性治疗后病情反复的患者,仍需考虑到二重感染或者复数菌感染的可能,应根据临床具体情况留取患者的合格痰、气管镜下呼吸道分泌物、灌洗液、经皮肺活检等标本,通过涂片、培养或者病原体宏基因检测等方法获得病原学依据,采取针对目标病原体有效的治疗方案,才能达到临床痊愈的效果。

