人乳头瘤病毒感染与阴道微生态环境的相关性研究
涂 梅
广西壮族自治区容县妇幼保健院保健部,广西容县 537500
人乳头瘤病毒(HPV)根据亚型致病力大小或者致癌危险性不同分为低危型,高危型两类,高危型可引起生殖器疣病外,还会引起外生殖器癌,子宫颈癌和高度宫颈上皮内瘤变[1]。阴道pH值、过氧化氢以及白细胞酯酶等是主要的反应乳酸杆菌功能的指标。有研究显示[2],性活跃女性中,细菌性阴道病与高危型HPV感染有共生关系,常同时发生。而细菌性阴道病患者引导乳酸杆菌显著减少或者消失,乳酸杆菌导致宫颈黏膜屏障被破坏,过氧化氢水平下降,增加HPV持续感染的风险[3]。有研究显示[4]阴道滴虫感染增加HPV感染后促进宫颈上皮内瘤变的发生,对后者诱发子宫颈癌有协同作用。因此,研究阴道的微生态环境与HPV感染的相关性研究对于预防HPV感染有一定的临床指导作用。本研究选择2016年6月~2017年5月在我院妇科门诊妇科检查的患者486例为研究对象。现报道如下。
1 资料与方法
1.1 一般资料
选择2016年6月~2017年5月在我院妇科门诊妇科检查的患者486例为研究对象。纳入标准:非妊娠期及哺乳期,月经周期规律,无阴道出血,无其他系统严重疾病,3d内无阴道冲洗治疗及其他阴道操作史,3d内无性生活史,1个月内无服用任何药物,1年内宫颈细胞学检查无异常,对本次研究知情同意。排除标准:不符合上述纳入标准,合并有其他系统疾病,无性生活史,不同意参加本次研究。本研究经过医院医学伦理委员会同意。根据HPV检测结果分为HPV阳性组101例与HPV阴性组385例。阳性组年龄(36.1±5.9)岁,月经周期(28.8±4.2)d,初孕年龄(24.1±4.9)岁,孕次(2.9±1.0)次,产次(1.8±0.5)次,性生活频率(4.1±1.5)次 /月;阴性组(37.0±6.3)岁,月经周期(29.1±4.6)d,初孕年龄(24.6±7.1)岁,孕次(2.7±1.1)次,产次(1.9±0.6)次,性生活频率(4.2±1.2)次/月。两组患者一般资料比较差异无统计学意义(P>0.05)。本研究经过医院医学伦理委员会同意。
1.2 方法
采集阴道及宫颈分泌物标本,分别进行宫颈液基细胞学检测,高危型HPV感染检测,阴道环境进行判断等。宫颈液基细胞学检测采用液基波层制片进行检测,用特制的细胞刷,刷取宫颈细胞,收集在保存瓶内,离心,弃除杂质,将细胞转移在特制的玻片上,染色后,制作为优质涂片,在显微镜下进行观察;参考2001年修订的TBS分类标准进行分类:(1)鳞状上皮细胞:非典型鳞状上皮细胞,低度鳞状上皮内病变,高度鳞状上皮内病变,鳞癌;(2)腺上皮细胞:非典型腺上皮细胞,倾向于肿瘤的不典型腺细胞,颈管原位癌,腺癌。高危型HPV感染检测,采用HC2技术进行检测(德国凯杰DH系列,采用高危型HPV-DNA试剂盒),为直接核酸检测,对宫颈粘液脱落细胞溶解细胞,解链,变性核算,释放HPV DNA单链,全长病毒RNA探针与HPV病毒靶DNA结合,形成RNA:DNA复合物,复合物被包被在微孔板上的抗体捕获,一抗特异性结合RNA:DNA复合物,二抗结合捕获后的复合物,二抗偶联有碱性磷酸酶,加入碱性磷酸酶底物,产生化学发光信号,采用仪器,读取发光信号,判断标准:RLU/CO>1.0pg/mL为阳性,共检测15种高危型HPV。阴道环境进行判断:收集阴道壁分泌物检测乳酸杆菌、念珠菌、滴虫、BV等,并判断清洁度。
1.3 检测指标
根据患者HPV检测结果分为HPV阳性组与HPV阴性组,比较两组阴道念珠菌、滴虫、BV的检测结果,比较两组乳酸菌缺乏、过氧化氢缺乏、白细胞酯酶阳性发生率。比较两组混合型阴道炎、细菌性阴道病发生率。细菌微生态改变对高危型HPV感染的影响采用多因素Logistic回归分析。
1.4 统计学方法
采用SPSS17.0统计学软件对数据进行分析,计数资料采用χ2检验、校正χ2检验或Fisher精确概率法,计量资料采用(±s)表示,采用 t检验,影响分析采用多因素Logistic回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 HPV检测结果
486例患者101例HPV阳性,感染率为20.78%。
2.2 两组阴道炎发病率比较
HPV阳性组细菌性阴道病、外因阴道假丝酵母菌病的发生率分别为9.9%,19.8%,显著高于HPV阴性组的3.6%与7.3%,差异有统计学意义(P<0.05)。两组滴虫阴道炎发生率、混合型阴道炎、细菌性阴道病+滴虫阴道炎、细菌性阴道病+外因阴道假丝酵母菌病、细菌性阴道病+滴虫阴道炎+外因阴道假丝酵母菌病比较差异无统计学意义(P>0.05)。见表 1~2。
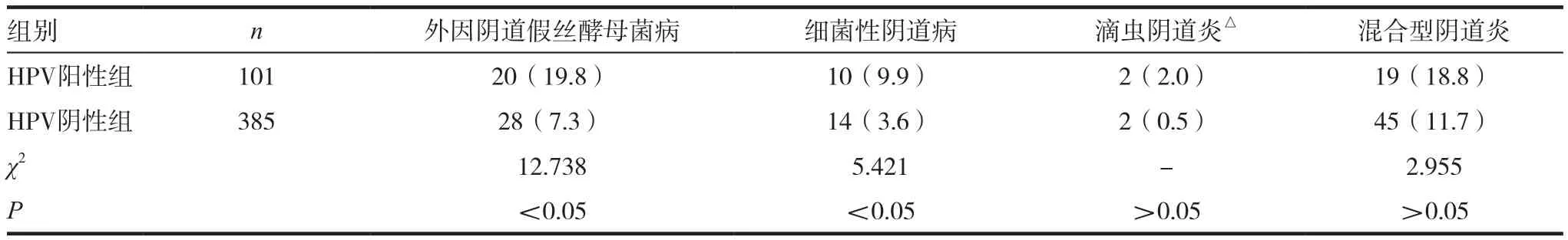
表1 两组阴道炎发病率比较

表2 两组混合型阴道炎比较[n(%)]
2.3 两组阴道乳酸菌、过氧化氢、白细胞酯酶、阴道微生态检测结果比较
HPV阳性组乳酸杆菌量少或无、H2O2缺乏的发生率(68.3%,39.4%)显著高于HPV阴性组(39.5%,19.7%),差异有统计学意义(P< 0.05)。两组白细胞酯酶阳性率(1.0% vs 1.6%)、阴道微生态正常率(13.5% vs 20.0%)比较,差异无统计学意义(P>0.05)。见表3。

表3 两组阴道乳酸菌水平、过氧化氢缺乏、白细胞酯酶阳性、阴道微生态正常率比较[n(%)]
2.4 阴道微生态改变对HPV感染的影响分析
乳酸杆菌量少或者缺乏、细菌性阴道病是高危型HPV感染的独立危险因素(OR=4.474,3.935,P<0.05)。见表4。

表4 阴道微生态改变对HPV感染的影响分析
3 讨论
大约10%~30%的成人感染HPV,而性生活活跃人群甚至更高,达到50%~80%,好发年龄段是20~29岁。感染HPV后,部分患者持续感染高危型HPV,发生宫颈上皮内瘤样病变,经过10~15年,发展为早期宫颈癌,进而发展为晚期宫颈癌[5]。高危型HPV是引起宫颈癌的主要病因,99%的宫颈癌HPV阳性,其中HPV16、HPV18占到大约70%。HPV感染是引起宫颈癌的必要条件,但HPV-DNA的拷贝数并不与疾病进展直接相关,只有持续的高危型HPV感染才会增加宫颈癌的风险[6]。目前HPV监测是宫颈癌的初筛方法,作为对细胞学记过不明确女性分流、追踪方法,是对宫颈病变治疗后的复查及追踪方法,是宫颈上皮内瘤变样病变风险的指标[7]。
阴道微生态系统是人体四大生态系统中较为复杂的系统,对预防微生物入侵具有重要的作用。乳酸杆菌是阴道微生态环境中的优势菌,其产生乳酸,降低局部pH值,抑制其他细菌的感染,其还有竞争粘附作用,能产生H2O2,发挥杀死其他细菌的作用,维持微生态的平衡[8]。阴道乳酸杆菌检出率降低增加患者阴道炎症的风险。在本次研究中,HPV感染患者阴道乳酸杆菌量少或无的发生率(9.9%,19.8%)显著高于HPV阴性的患者,并且在影响因素分析中也显示其是HPV感染的独立危险因素。周丹等[9]研究显示HPV16/18感染患者阴道黏膜乳酸杆菌的定植密度为104(68~186)个/HP,低于正常对照组234(161~326)个/HP(P<0.05),HPV感染组阴道内卷曲乳酸杆菌、惰性乳酸杆菌、加氏乳酸杆菌明显减少(P<0.05),认为HPV16/18感染可能与阴道黏膜乳酸杆菌减少、阴道菌群失调相关;卷曲乳酸杆菌、惰性乳酸杆菌、加氏乳酸杆菌可能在维持阴道微生态环境中起主要作用。阴道乳酸杆菌水平下降,阴道内pH值升高,产生的股氧化氢以及抗微生物因子减少,对其他病原菌的入侵的抑制作用下降,增加HPV感染的风险。在本次研究中,HPV感染的患者H2O2缺乏率(39.4%)升高,但在多因素分析中排除了该因素,考虑H2O2缺乏与乳酸杆菌水平下降关联。
细菌性阴道炎的发生与乳酸杆菌减少密切相关,乳酸杆菌水平下降,粘蛋白降解菌增加,宫颈黏膜屏障破坏,H2O2数量减少,影响细胞因子产生,增加了高危型HPV的感染风险,这也是持续HPV感染的因素之一[10-13]。滴虫性阴道炎是阴道毛滴虫感染,有研究认为滴虫性阴道炎能够协同HPV促进宫颈上皮内瘤变以及子宫颈癌的发生,但是不增加高危型HPV感染的风险。在本次研究中,HPV感染患者与阴性患者滴虫性阴道炎的发生率没有显著差异。外因阴道假丝酵母菌病即霉菌性阴道炎,其中白色念珠菌是主要的感染菌。阴道假丝酵母菌患者阴道乳酸杆菌数量下降,H2O2水平下降。假丝酵母菌感染后导致乳酸杆菌下降,增加其他细菌感染的风险[14-16]。在本次研究中HPV阳性组外因阴道假丝酵母菌阴道炎的发生率更高,但是在多因素分析中该因素被排除。混合性阴道炎是2种及以上病原体感染导致的阴道炎,而细菌性阴道病在混合性阴道炎中最常见。在本次研究中HPV阳性患者与阴性患者混合型阴道炎的发生率无显著差异,也可能是与纳入的样本数较少有关,期望今后能增加样本量进一步研究。
综上所述,高危型HPV感染与阴道微生态具有密切的关系,尤其细菌性阴道病、乳酸杆菌量少或缺乏等,明显增加高危型HPV感染的风险。

