血清胃功能检测与14C尿素呼气试验对胃部疾病筛查的价值
罗婧 方晓芬
虽然在近几十年里胃癌的发病率有所下降,但其死亡率仍高居恶性肿瘤的第三位[1]。胃癌的发生与幽门螺杆菌(HP)感染、遗传及环境等因素有关,其中幽门螺杆菌已被WHO 列为人类胃癌第Ⅰ类致癌原[2]。血清胃功能检查(GastroPanel)可用于胃粘膜状况和胃分泌功能的判定、萎缩性胃炎及胃癌的筛查等,因其存在无创、经济等优点,逐渐成为体检人群胃部疾病重要的一种筛查手段。它包括胃蛋白酶原(PG)及血清胃泌素17(G-17),其中胃蛋白酶原是胃蛋白酶的无活性前体,根据其免疫生化活性特征,它又可分为胃蛋白酶原Ⅰ(PG Ⅰ)、胃蛋白酶原Ⅱ(PG Ⅱ)两种亚型。PG Ⅰ主要由胃底腺的主细胞和颈粘液细胞分泌,而PG Ⅱ主要由胃底腺、贲门腺、幽门腺及Brunner 腺所分泌。PG Ⅰ、PG Ⅱ代表不同部位胃粘膜的状态,与胃的形态和功能变化有关。胃是胃蛋白酶原的唯一来源,约1%的胃蛋白酶原能进入到血液循环并呈稳定状态被检测,因此胃蛋白酶原检测又被称为胃的“血清学活检”[3]。胃泌素G-17 主要由胃窦的G 细胞分泌,在胃受到机械性扩张及某些化学刺激的时候,通过胃内迷走神经的传导,引起胃泌素释放,从而促进胃酸分泌。G-17 能反映胃窦分泌功能,也能用来提示萎缩性胃炎。因此,检测胃的几种血清学标志物及是否有幽门螺杆菌感染对胃癌的二级预防具有重大意义。本研究对我院健康体检人群中完善了血清胃功能检测与14C 尿素呼气试验及一般生化检查(血糖、血脂、血尿酸等)的体检者进行回顾性分析,旨在发现以上检查在健康体检中的价值。
1 材料与方法
1.1 研究对象 2018年1~6月在我院健康管理中心同时进行血清胃功能检测及14C 尿素呼气试验的体检者,所有受检者均为衡阳地区常住人员,共702人。其中男482 人,女220 人,年龄18~80 岁。
1.2 研究方法
1.2.1 样本采集和测定方法 血清样本采集前10h应保持空腹,停止抽烟、饮酒。所有患者均晨起空腹采集静脉血。其中血清胃功能检测采用芬兰 Biohit 公司的ELISA 试剂盒及Rayto 酶标分析仪;幽门螺杆菌检测使用深圳海德威公司生产的尿素[14C]呼气检测设备及试验药盒;血脂、血糖、血尿酸检查于清晨空腹时采肘静脉血,使用日立7600 全自动生化分析仪进行检测。
1.2.2 检测标准 PG Ⅰ正常值为70~165μg/L,PGⅡ正常值为3~15μg/L,胃蛋白酶原比值(PGⅠ/PGⅡ,PGR)正 常 值≥7,G-17 正 常 值 为1~15pmol/L。CPM ≥50 为14C 尿素呼气试验阳性,考虑存在幽门螺杆菌感染。
1.3 统计学方法 采用SPSS 21.0 进行数据的整理与分析,计量资料采用t检验,计数资料采用卡方检验,分类变量相关性分析采用Kendall's tau-b 等级相关系数,P<0.05 为差异有统计学意义。
2 结果
2.1 不同性别、年龄与血清胃功能检测的关系 在受检的702 名体检者中,PGⅠ、PGR 及G-17 三项均正常者(正常组)269 人,男185 人,女84 人;有一项异常(低危组)者274 人,男189 人,女85 人;有两项异常(中危组)者138 人,男96 人,女42 人;三项均为异常者(高危组)21 人,男12 人,女9 人。不同性别之间血清胃功能检测结果差异无统计学意义(P>0.05)。
将702 名受检者按18~29 岁、30~39 岁、40~49岁、50~59 岁、60 岁以上分为5 组,比较不同年龄受检者PGⅠ、PGR、G-17 的差异,发现随着年龄的增长,PGⅠ、PGR 逐渐降低,差异具有统计学意义(P<0.05),而G-17 与年龄变化无明显关系(P>0.05),见表1。
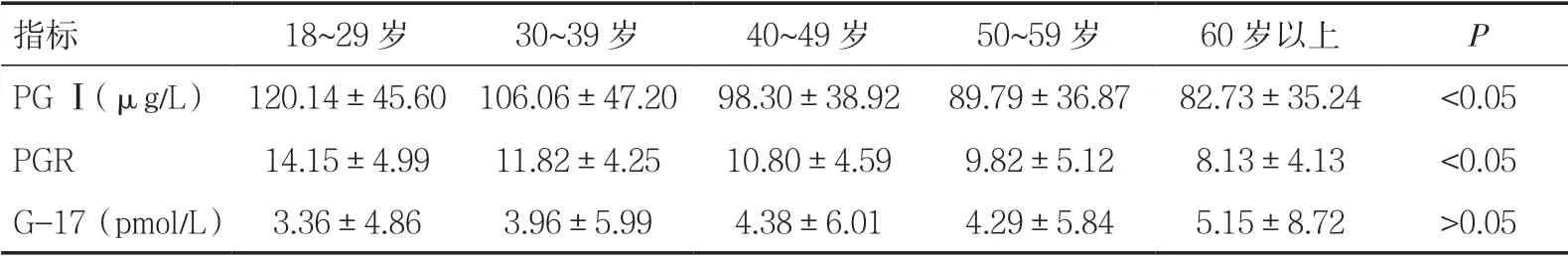
表1 年龄与血清胃功能检测的关系
2.2 HP 感染与血清胃功能检测的关系 受检者中HP 阳性474 人,其中男336 人,女138 人。HP 阳性受检者PGⅠ、PGⅡ、G-17 较无HP 感染受检者更高,而PGR 更低,差异有统计学意义(P<0.05),见表2。
2.3 血生化指标与血清胃功能检测的关系 受检者中血清胃功能检测正常、低危、中危及高危组中低密度脂蛋白、高密度脂蛋白、总胆固醇、甘油三酯、血糖及血尿酸差异无统计学意义(P>0.05),见表3。

表2 幽门螺杆菌感染与血清胃功能检测的关系

表3 血生化指标与血清胃功能检测的相关性
3 讨论
近年来,随着国家对医药卫生体制改革的不断深化及人们健康意识的逐渐提高,人们对医疗卫生服务提出了更高要求,健康管理逐渐得到大家的认可。中国是胃癌的高发国家,40 岁以上人群的胃癌发病率显著上升。据2015年中国恶性肿瘤数据统计提示,我国每年估计胃癌新发病例67.91 万人,死亡病例 49.80 万人[4]。而多数胃癌患者常常是出现明显的临床症状如上腹痛、恶心、呕吐或是体重减轻才就诊,往往已处于进展期或终末期。胃癌的治疗手段有很多,例如内镜下治疗、手术治疗、介入治疗、化疗、免疫治疗等。胃癌的预后与患者的诊治时机密切相关,直径<2cm 无淋巴结转移的早期胃癌甚至可以通过内镜下粘膜剥离切除术进行根治,但进展期胃癌即使接受了外科手术,5年生存率仍低于30%[5]。对比亚洲地区日本、韩国等发达国家,我国早期胃癌的诊断率仅为10%[6]。虽然胃镜+病理活检是胃癌及相关癌前疾病的“金标准”,但因其属于侵入性检查且结果受医生技术水平影响较大而难以被体检人群所接受。因此,加强卫生防病知识的宣传,寻找一种简便、有效、无创的筛查手段能有效提高胃癌及胃癌癌前疾病的诊断率,降低胃癌的发病率及死亡率。
大部分肠性胃癌是由非萎缩性胃炎、萎缩性胃炎、肠上皮化生及上皮内瘤变逐级发展而来,其中萎缩性胃炎是胃癌重要的一环,因此及时发现萎缩性胃炎并密切随访,必要时加以干预能大大提高早期胃癌的发现率,显著降低胃癌的死亡率。胃癌的风险与年龄增长密切相关。本研究中我们发现,随着年龄增长,血清胃功能中PGⅠ、PGR 逐渐降低,差异具有统计学意义(P<0.05),与许多国内流行病学研究资料相似,但G-17 的变化与年龄增长无明显相关性,这与一些研究结果不相同[7~9]。此外,不同性别的体检者血清胃功能的差异也不明显(P>0.05)。
众所周知,在非萎缩性胃炎-萎缩性胃炎-肠上皮化生-上皮内瘤变-胃癌这一过程中各个阶段的胃粘膜上皮细胞均可能检测到HP 感染。不同国家与地区、不同人种之间HP 感染均存在差异,我国HP 感染率相对于世界其他国家更高,为40%~90%,平均约59%,这可能与我国的饮食生活习惯(如居住条件、共用餐具等)有关[10]。本次调查研究发现2018年上半年我中心体检者HP 感染率为67.52%,显著高于国内平均水平。而感染了幽门螺杆菌的体检者血清PGⅠ、PGⅡ、G-17 较未感染幽门螺杆菌的体检者更高,PGR 更低,提示幽门螺杆菌感染能加重感染者的胃部炎性反应,长此以往,胃上皮组织持续受损,最终引起胃粘膜萎缩、肠上皮化生、胃癌等病变[8,9]。事实上,目前国内外许多学者对血清胃功能及幽门螺杆菌在胃癌中的共同作用进行了相关研究[11,12],血清胃功能与幽门螺杆菌联合检测并结合一些其他指标如EB 病毒的检测等,有助于对不同胃部疾病进行筛查。此外,我们还比较了血清胃功能检查与血糖、血脂、血尿酸之间的关系,发现它们之间无明显的相关性。
综上所述,血清胃功能检测结合14C 尿素呼气试验对胃部疾病筛查具有较大价值,在体检人群中普及以上两种检查有助于及早发现胃部癌前病变,对胃癌的早诊断、早治疗具有重要作用。

