乙型肝炎病毒感染的弥漫大B细胞淋巴瘤患者临床特点及预后分析
孙媛媛,张明智
0 引 言
弥漫大B细胞淋巴瘤(diffuse large B cell lym⁃phoma,DLBCL)是最常见的非霍奇金淋巴瘤(non⁃Hodgkin lymphoma,NHL),占全部 NHL的 30%~40%,具有侵袭性及强异质性[1-2]。我国是乙型肝炎病毒(hepatitis B virus,HBV)感染的高流行地区,一般人群中乙型肝炎表面抗原(HBsAg)阳性率达7.18%[3-4]。淋巴瘤患者中HBV感染率高于一般人群与其他实体肿瘤患者,尤其是B细胞来源的淋巴瘤[5]。HBV在我国的高感染率及DLBCL的高发病率使得探究HBV与DLBCL的关系具有更大的现实意义。然而,目前HBV感染与DLBCL患者的临床特点及预后关系的报道尚不明确。乳酸脱氢酶(lactate dehydrogenase,LDH)是国际预后指数(inter⁃national prognostic index,IPI)评分组成之一,与肿瘤负荷有关,影响患者预后,而LDH与HBV对DLBCL疗效作用的相互关系尚未明确。本研究旨在探讨HBV感染与DLBCL临床特点及预后关系。
1 资料与方法
1.1 研究对象回顾性分析2012年1月1日至2017年12月31日郑州大学第一附属医院肿瘤科199例初治DLBCL患者。其中,HBsAg阳性19例(9.5%)、HBsAg阴性180例(90.5%);乙肝两对半5项指标全阴66例(33.2%)、仅乙肝表面抗体(HBsAb)阳性41例(20.6%)、乙肝核心抗体(HBcAb)阳性73例(36.7%)。根据HBV感染情况将患者分为2组:HBV组(HBV携带者与HBV既往感染者,n=92)、对照组(HBsAg-和 HBcAb-,n=107)。纳入标准:①所有入选患者都经过病理组织形态学、免疫组化确诊,并参照2008版WHO淋巴造血系统肿瘤分类标准,符合病理诊断;②治疗前均接受血清学酶联免疫法乙肝两对半检测,包括HBsAg、HBsAb、乙型肝炎e抗原(HBeAg)、乙型肝炎e抗体(HBeAb)和HBcAb,且获得性免疫缺陷病毒(HIV)、丙型肝炎病毒(HCV)、EB病毒(EBV)、梅毒等检测结果均为阴性;③化疗方案:标准CHOP(环磷酰胺+表柔比星+长春新碱+泼尼松)方案、R(利妥昔单抗)-CHOP方案或者类CHOP方案;④未合并其他肿瘤。排除标准:①侵犯中枢神经系统;②不能耐受化疗;③治疗期间更换治疗方案。
1.2 观察指标患者基本资料包括性别、年龄、疾病确诊时间、病理结果、肿瘤起源、Ki67、发病时临床分期(Ann Arbor)、体能状况评分(Eastern Coopera⁃tive Oncology Group performance status,ECOG)、IPI评分、结外累及病灶和数目、是否累及肝、脾,以及LDH、β2微球蛋白水平;HBV感染情况:乙肝两对半检查结果、HBV-DNA复制水平、治疗过程中是否有HBV再激活;肝功能指标:丙氨酸转氨酶(ALT)、天冬氨酸转氨酶(AST)、谷氨酰转肽酶(γ-GT)、总胆红素等。根据患者LDH水平及是否有HBV感染分为无感染者(无HBV感染且LDH水平正常,n=67)、无感染LDH升高者(无HBV感染且LDH水平升高,n=40)、有感染LDH正常者(HBV感染且LDH水平正常,n=59)、有感染LDH升高者(HBV感染且LDH水平升高,n=33)。
1.3 疗效评价通过影像检查进行疗效评价(参照国际淋巴瘤工作组标准),分为完全缓解、部分缓解、病情稳定和疾病进展。有效率=完全缓解+部分缓解。每2个化疗周期后,进行一次评价。
1.4 随访通过电话随访及医院资料管理系统获取患者的疾病进展时间和总生存时间,至2018年6月30日随访结束,中位随访时间为22个月。无进展生存期是指患者开始治疗到疾病进展的时间,总生存期指患者开始治疗至死亡或末次随访的时间。
1.5 统计学分析采用SPSS23.0统计软件进行分析。计量、计数、等级资料分别采用独立样本的t检验、χ2检验、秩和检验;生存分析采用Kaplan-Meier法,并行Log-rank检验。以P≤0.05为差异有统计学意义。
2 结 果
2.1 DLBCL患者的临床特点HBV组有效率(67.4%)较对照组(84.1%)明显降低(P<0.05)。HBV组年龄、近期疗效与对照组比较差异有统计学意义(P<0.05)。化疗前,HBV组肝功能损害的阳性率较对照组明显升高(P<0.05);化疗期间差异无统计学意义(P>0.05)。见表1。
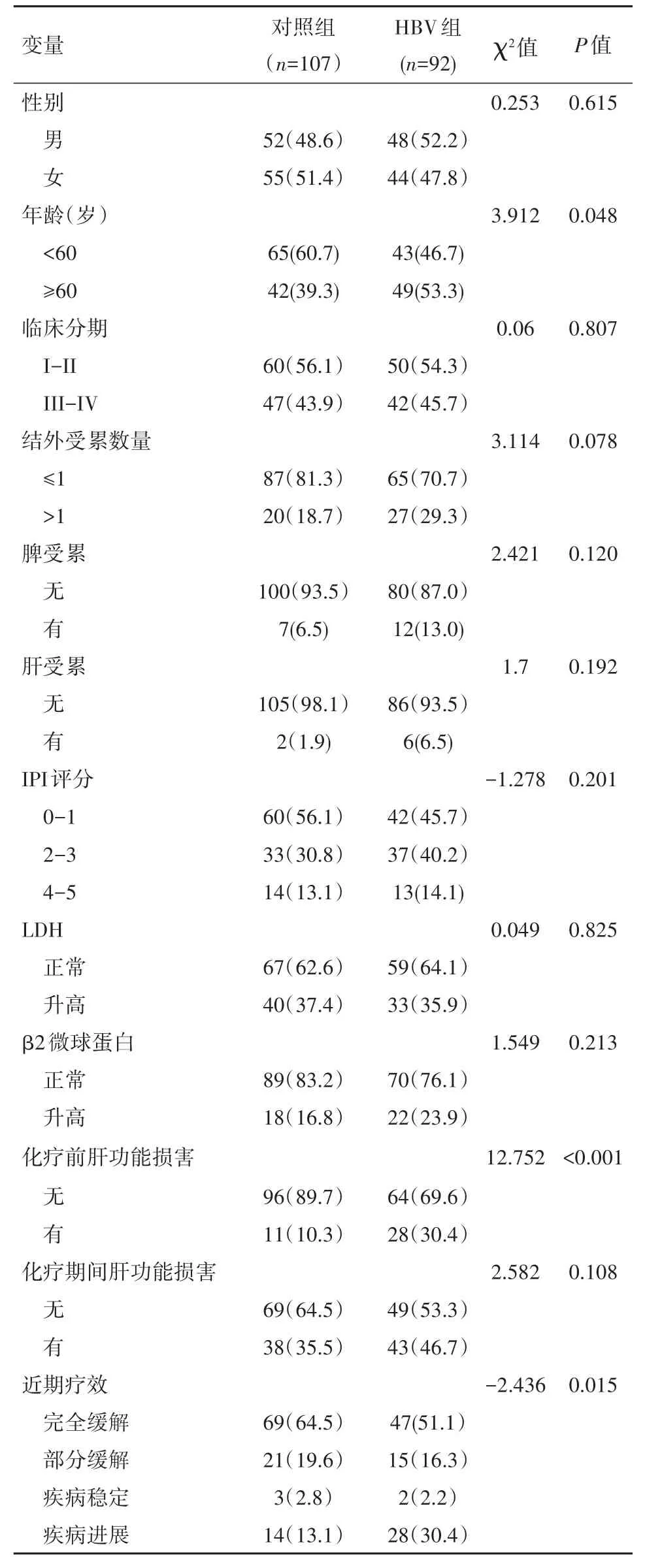
表1 DLBCL患者的临床特征比较[n(%)]Table 1 Clinical characterization of the patients with dif⁃fuse large B-cell lymphoma n(%)
2.2 HBV再激活情况199例DLBCL患者中5例HBV再激活,均来自HBV组,其中4例患者表现为HBsAg(+)HBsAb(-),1 例 HBsAg(-)HBsAb(+)HBcAb(+);2例化疗前存在HBV-DNA复制增高,后因抗病毒治疗恢复正常,化疗过程中出现HBVDNA再升高,另外3例化疗前HBV-DNA未见异常,化疗过程中升高。
2.3 DLBCL患者生存预后分析对照组无进展生存期为(63.9±2.4)个月,无进展生存期率为87.9%;HBV组无进展生存期为(45.7±2.9)个月,无进展生存期率为69.6%,差异有统计学意义(P=0.004)。2组总生存期差异无统计学意义(P=0.092)。见图1。

图1 DLBCL患者生存分析曲线图Figure 1 Survival curves of the patients with diffuse large B-cell lymphoma
2.4HBV与LDH对DLBCL治疗效果的影响 有感染LDH升高者有效率较无感染者、无感染LDH升高者、有感染LDH正常者均明显降低(P<0.001)。见表2。

表2 DLBCL患者有效率的比较[n(%)]Table 2 Comparison of therapeutic effect among different groups of the patients with diffuse large B-cell lymphoma n(%)
3 讨 论
HBV具有亲肝细胞和亲淋巴细胞性,通过免疫机制、激活原癌基因、抑制抑癌基因使淋巴细胞克隆性增生,促进淋巴细胞增殖,导致淋巴瘤的形成[6-7]。HBV感染与 NHL的发生相关[8],与B细胞NHL的相关性强于T细胞NHL[9],尤其是侵袭性B细胞淋巴瘤,如DLBCL。有研究发现,DLBCL患者HBV阳性率,不仅高于非肿瘤患者,也高于其他肿瘤患者[10-11]。本研究中,HBVsAg阳性患者占9.5%,高于全国一般人群的7.2%,但低于既往报道。原因可能与抗病毒药物的使用、乙肝疫苗的普及和人员流动等有关。本研究对照组比HBV组年龄<60岁患者所占比例大,而2组在性别、临床分期、结外受累数目、肝和脾是否受累等方面无明显差异。
本研究显示治疗前,HBV组患者肝功能损害的阳性率明显高于对照组,而在化疗期间无明显差异。化疗前可能与HBV感染有关,而化疗期间,则受HBV感染、治疗药物的应用及其他多种因素共同影响。本研究患者再激活结果说明HBsAb缺失与HBV再激活高发生率有关,同既往报道[12]相一致。仅HBsAg(-)并不能排除HBV感染,个体在接触HBV后可产生HBcAb,HBV携带者(HBsAg+)及既往感染HBV(HBsAg-和HbcAb+)的患者在化疗期间,HBV都易再次激活,可导致患者肝功能急剧下降,甚至发生肝衰竭,影响预后[13]。这就要求医师在治疗及随访过程中,密切关注患者的肝功能、乙肝标志物、HBV-DNA水平等相关指标,评估患者是否需要进行抗病毒治疗,选择适合的抗病毒药物。
目前,国内外不同研究机构报道的HBV阳性与HBV阴性DLBCL患者的预后不尽相同[14-17]。DLB⁃CL与HBV相互作用机制尚不明确。本研究对照组和HBV组总生存时间无明显差异,对照组有效率比HBV组高、PFS长、PFS率高。研究报道,合并HBV感染易造成DLBCL患者在化疗过程中出现细胞免疫功能下降,CD4+/CD8+比例明显降低[18-19]。故感染HBV的患者淋巴瘤发生率显著增加,预后不佳。
IPI评分目前被认为是DLBCL的标准预后评估系统[20],其水平高低与患者治疗效果有关。本研究根据患者是否感染HBV及血清LDH是否正常分为4类,结果显示有感染LDH升高者较无感染者、无感染LDH升高者、有感染LDH正常者,有效率均明显降低,分析HBV感染与高LDH两者之间具有协同作用,对患者治疗效果产生负性影响。
综上,本研究结果显示DLBCL患者HBsAg阳性率高于一般人群。HBV感染在DLBCL发生、发展中发挥一定作用,但具体机制有待进一步探索。其次,HBV感染患者化疗前肝功能损害发生率较高,为防治HBV再激活,需定期检测乙肝标志物、肝功能、HBV-DNA定量等实验室指标,并根据患者病情及相关指标,判断是否需要对HBsAg(+)及HBsAg(-)、HBcAb(+)患者预防性应用抗病毒药物,预防再激活,降低肝功能损害发生率。另一方面,HBV与LDH可协同负向影响患者预后。本研究为回顾性研究,样本量偏小,随访时间较短,故需要前瞻性的研究进一步证实。