体外循环心脏手术中脑组织氧饱和度最低值与术后认知功能障碍相关性分析
常 昕,郭 震,施 丹,徐 花,邹良建
神经系统并发症是影响心脏手术预后的重要因素,其临床表现可以从轻微的认知障碍到严重的脑卒中[1]。据报道,心脏术后认知功能障碍(postoperative cognitive deficit,POCD)的发生率从 33%~83%不等[2]。各研究所使用的POCD定义尚未统一,但各研究结果显示发生率都不低[3]。POCD对住院时间、生活质量、患者的生活自理和自助康复有明显影响[4-5]。 POCD的原因是多方面的,增加POCD风险的术前因素包括:心脏病的病因和严重程度、糖尿病及神经系统病史;术中因素包括:低血压和微栓,这两种因素实际上都造成了脑低灌注和低氧[6-10]。
一些研究表明,术中神经监测如近红外光谱(near-infrared spectroscopy,NIRS)局部脑组织氧饱和度(rScO2)监测有助于预防POCD,减少住院时间与花费,减轻重要器官损伤[11-12]。 然而,也有研究未发现低rScO2与POCD相关[13]。不一致结果的原因可能是研究使用的评估测试不同,POCD的定义不同,以及患者群体的年龄差异等。
本研究旨在观察在 rScO2正常范围内,术中rScO2最低值是否与POCD有关,同时分析其他与POCD相关的危险因素。
1 资料与方法
1.1 研究对象 选取2017年7月至2017年11月上海市胸科医院行择期体外循环(cardiopulmonary bypass,CPB)下心脏瓣膜手术的成年(年龄>18岁)患者为研究对象。排除标准:急诊手术、中枢神经系统病史、精神病史、颈动脉狭窄>60%、术前认知功能障碍者、不能听、说普通话。采集患者一般资料,包括:年龄、性别、体质量指数(body mass index,BMI)、受教育程度(年)、合并症(高血压,糖尿病,肾功能不全)、是否为再次手术。
1.2 麻醉及CPB 患者入手术室后行常规心脏手术麻醉监测,包括心电图、脉搏血氧饱和度、脑电双频指数、经桡动脉测有创动脉压。麻醉诱导通过外周静脉给予丙泊酚(血浆靶浓度 1~2 μg/ml)、咪达唑仑(0.05 mg/kg)、舒芬太尼(1 μg/kg)、维库溴铵(0.1 ~ 0.2 mg/kg);右美托咪定持续给予[0.5 μg/(kg·h)]。气管插管后经颈内静脉穿刺置入三腔导管,麻醉维持药物通过中心静脉给予。麻醉维持期间,通过调整分钟通气量使呼气末二氧化碳分压(PETCO2)维持在 30~40 mm Hg。
CPB回路由美敦力Affinity NT氧合器(Medtronic,Minneaplis, MN, USA)、迈柯唯动脉微栓过滤器(Maquet,Rastatt,Germany)及管道(一次性 CPB 管道包,宁波菲拉尔医疗用品有限公司,宁波)组成,使用 Stockert 5型或 C型人工心肺机(Stockert,Freiburg,Germany)。采用浅低温平流灌注,维持鼻咽温 34.5~35.0℃,膀胱温 34.5~35.5℃。 CPB 灌注流量 2.2~2.8 L/(min·m2)。 CPB 中维持动脉血氧分压 150~250 mm Hg,PaCO235~45 mm Hg,维持平均动脉压(mean arterial pressure,MAP)50~80 mm Hg,混合静脉血氧饱和度(SvO2)大于75%。
1.3 NIRS监测 通过NIRS(近红外组织血氧参数无损监测仪EGOS-600,苏州爱琴生物医疗电子有限公司,苏州)监测rScO2。患者入室后,3 L/min面罩吸氧,在手术台上仰卧位时将两个NIRS探头固定于前额皮肤,左右各一,3 min后记录rScO2读数,作为基础值。术中维持rScO2的范围为:绝对值在55%以上且基础值的80%以上。手术结束后停止监测,回顾监测仪数据,记录患者rScO2最低值。最低值须为该水平数值持续1 min以上。
1.4 POCD评估 评估的测试包括简易智力状态检查量表(mini-mental state examination,MMSE)和蒙特利尔认知评估量表(Montreal cognitive assessment,MoCA)[14]。 术前 1 天测试评分作为基础值,术后第4天再次测试。参与测试的研究者经过有相关经验神经内科医生指导与培训,在研究前经过20例以上训练,测试时维持环境安静不受他人干扰。为避免生物节律的影响,测试均在上午8~12点间进行。
由于MMSE与MoCA得分与受教育程度的关系密切,因此评估分数需按受教育程度调整。术前进行MMSE测试取得基础值时同时作为筛查:文盲组(未受教育)17分,小学组(教育年限≤6年)20分,中学组22分,大学组24分,相应受教育程度如得分低于以上标准的患者从研究中去除。MoCA测试时若受试者受教育年限<12年,在测试结果上加1分,<9年加2分,以此校正受教育程度的偏倚。两项测试中任何一项术前减术后之差≥4分,在本研究中定义为POCD。
如术后第4天患者仍然机械通气,或血流动力学不稳定,或在测试当中由于疲惫等不适而不得不停止测试,均归为“不能完成评估测试”。
1.5 术中及术后临床资料 记录CPB时间、主动脉阻断时间、术中血红蛋白(hemoglobin,Hb)最低值、术中悬浮红细胞(red blood cell,RBC)输入量、术后机械通气时间、术后ICU停留时间、术后住院天数、是否接收连续肾替代治疗(continuous renal replacement therapy,CRRT)。 按照表 1为脑、肾、心、肺四个器官系统定义是否有重要并发症[15]。
1.6 统计分析 采用SPSS 20.0进行统计分析。计量资料以均数±标准差(±s)表示,组间比较采用随机t检验,参数为t值;计数资料以例数(百分比)表示,组间比较采用卡方检验,参数为卡方值;术后机械通气时间、术后ICU时间、术后住院时间以中位数,四分卫间距表示,组间比较采用非参数检验Mann-Whitney U检验,参数为Z值。POCD的危险因素分析及未能完成评估测试的危险因素分析采用二分类Logistic回归分析。P<0.05为差异有统计学意义。

表1 重要并发症定义
2 结 果
共有121例拟纳入研究,有12例在术中改变术式,因此最终有109例纳入研究。有1例住院死亡,1例发生脑卒中。有21例(19.3%)患者未完成术后测试,完成测试的88例中有25例(28.4%)患者发生POCD。术中没有患者的rScO2低于绝对值55%或基础值的80%。患者术前一般情况见表2,POCD患者与非POCD患者术前各指标无显著差异。
POCD患者与非POCD患者的术中rScO2最低值及其他术中、术后指标比较见表3,两组患者的术中rScO2最低值、术后机械通气时间、术后ICU时间、术后住院时间、重要并发症发生率有显著差异(P<0.05)。POCD的危险因素分析采用二分类Logistic回归分析(表4),显示rScO2<57%是POCD发生的危险因素(P<0.05)。
根据患者是否完成了术后评估测试,分为“完成组”与“未完成组”,两组的围术期临床资料见表5。两组间年龄、受教育程度、术后机械通气时间、术后ICU时间、术后住院时间有显著差异(P<0.05)。未能完成术后评估测试的危险因素分析采用二分类Logistic回归分析(表6),显示受教育程度是影响术后评估完成的危险因素(P<0.05)。
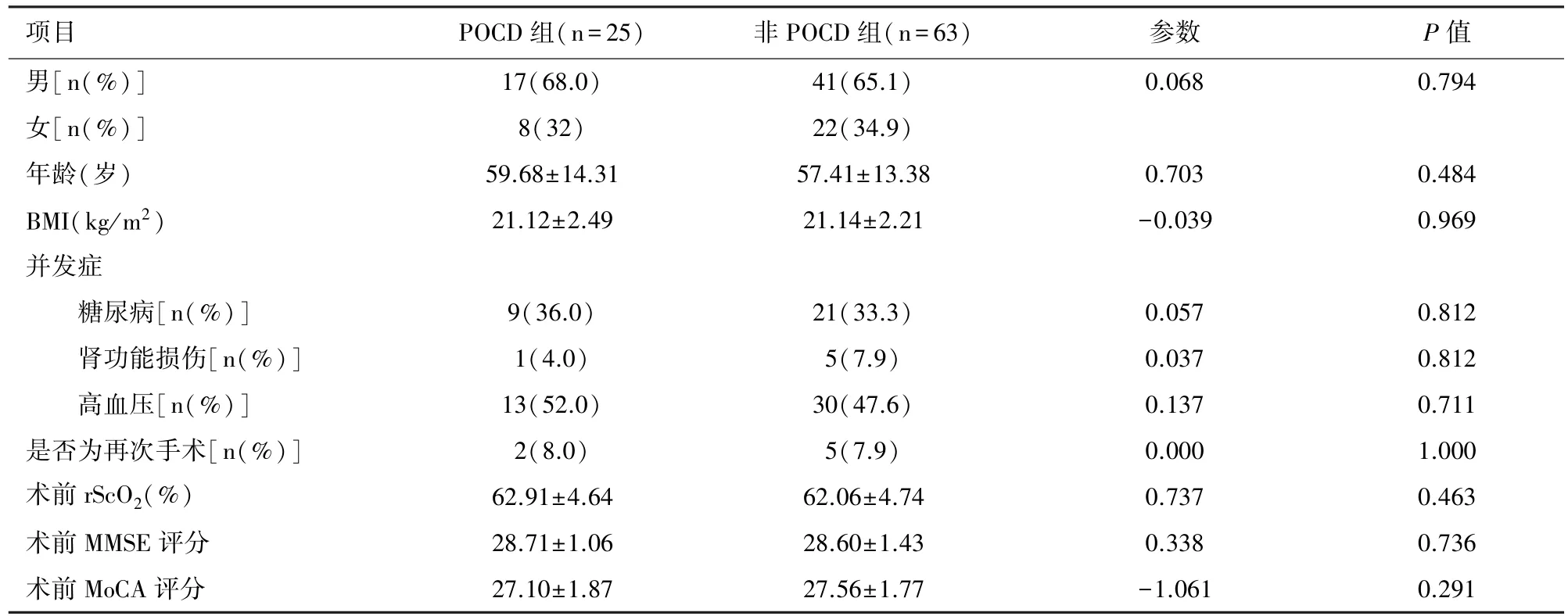
表2 完成测试的两组患者术前一般资料
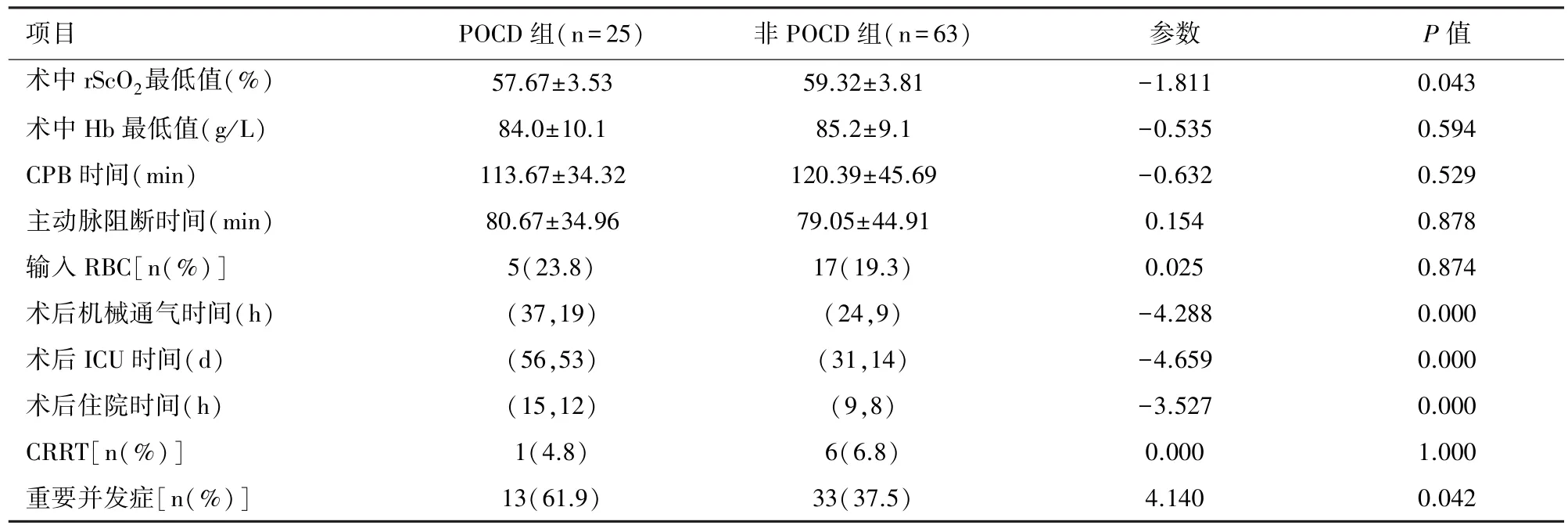
表3 POCD患者与非POCD患者的术中rScO2最低值及其他术中、术后指标比较
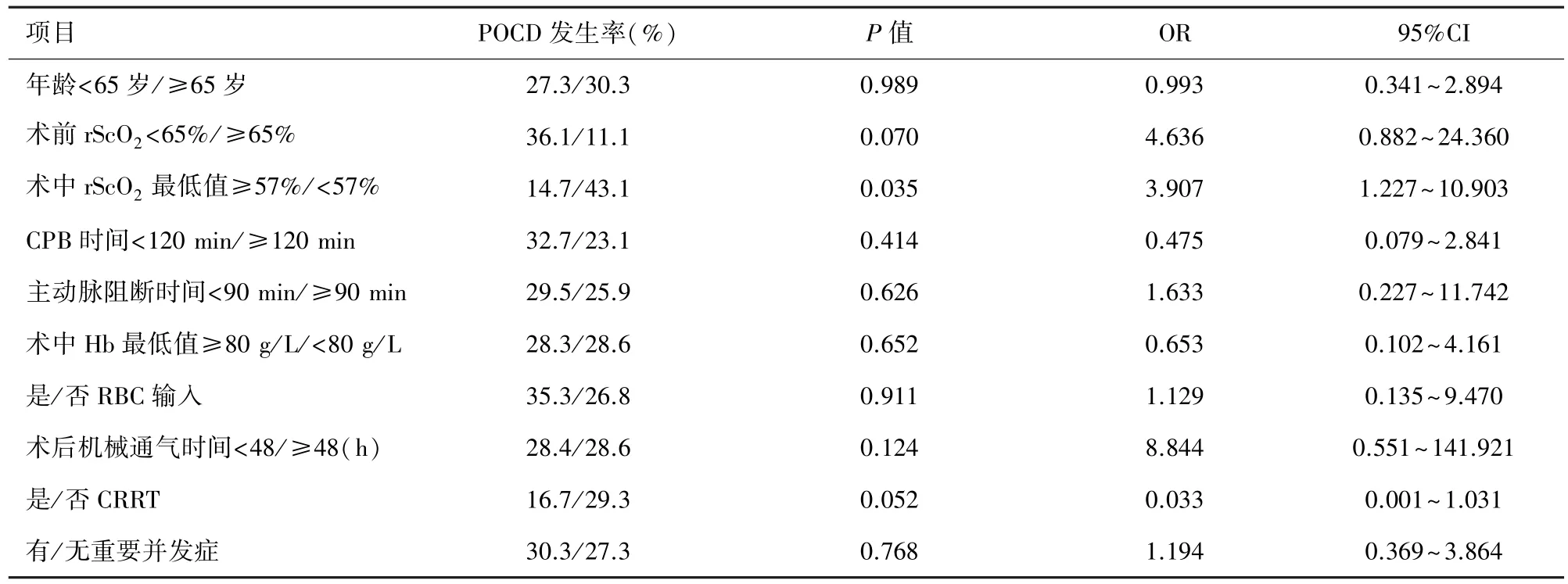
表4 POCD危险因素的Logistic回归分析
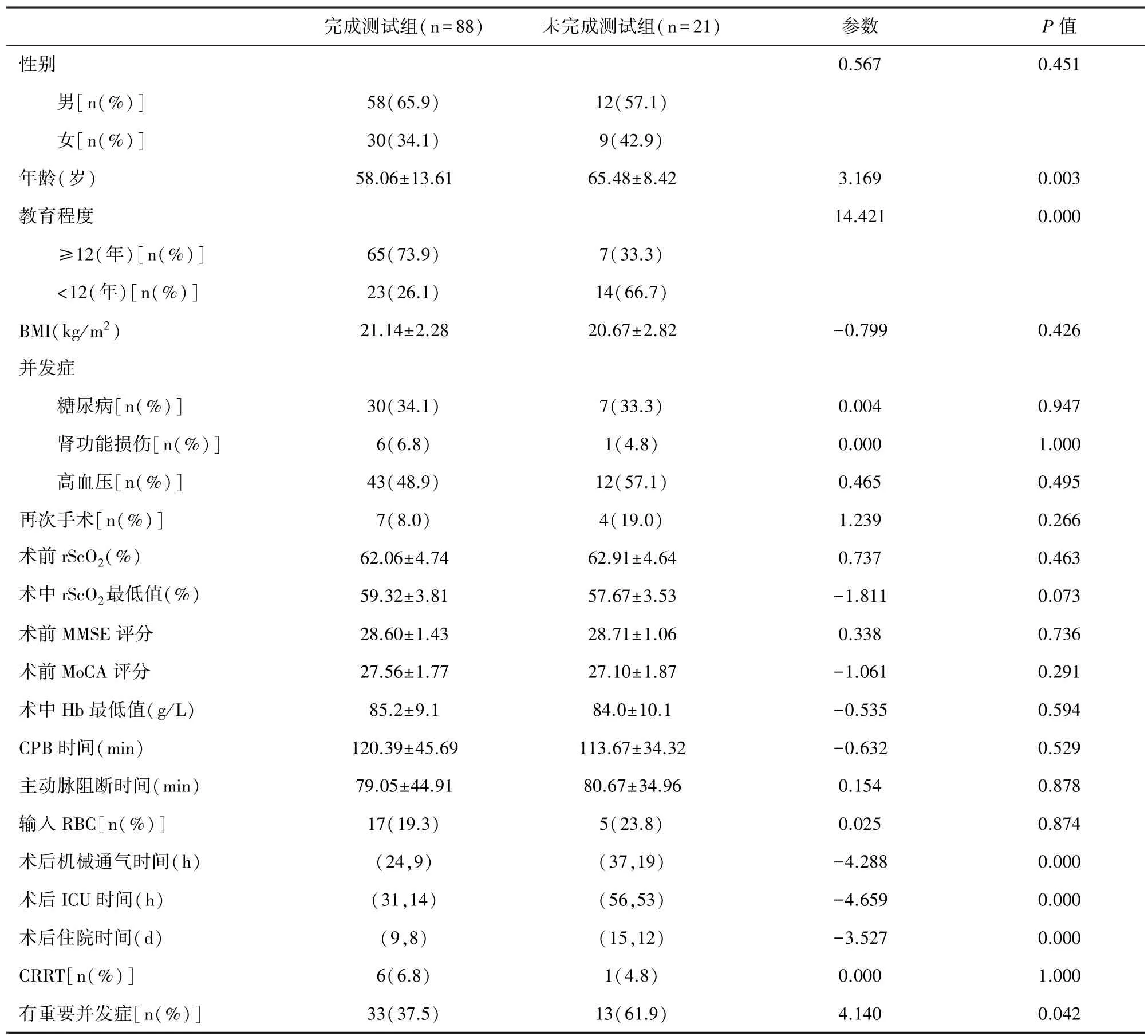
表5 完成与未完成测试两组患者的临床资料比较

表6 术后评估完成情况影响因素的Logistic回归分析
3 讨 论
本研究为观察性研究,其主要发现是:对于体外循环心脏瓣膜手术,当术中rScO2维持在绝对值在55%以上且基础值的80%以上时,术后第4天POCD发生率为22.9%;术中rScO2最低值与POCD显著相关,rScO2<57%是POCD发生的危险因素;受教育程度低是导致术后难以完成认知功能评估测试的因素。
随着心脏手术技术的进步,对围术期管理的要求也不断提高。受到关注的不仅是死亡和重要脏器功能衰竭这样的严重并发症,轻微甚至难以察觉的并发症日益得到重视。神经系统并发症与心脏手术预后密切相关。据报道,POCD的发生率为33%~83%[2]。各研究所使用的 POCD定义尚不统一,在Newman等的研究中,将POCD定义为术后评分比基础值下降20%,其结果为患者出院时POCD发生率为53%,6周后 36%,6个月后 24%,5年后 42%[3]。实际上,POCD并没有得到相应的重视,很大一部分原因是人们认为POCD是暂时的、可逆的。然而,POCD患者的对住院时间、生活质量、生活自理、自助康复有明显影响[4-5]。有研究表明,与POCD相关的因素有心脏疾病类型和严重程度、糖尿病史、神经系统病史、围术期低血压和微栓[6-10]。 这些因素都造成了脑部氧供不足。一些研究表明,术中用NIRS实时监测rScO2,避免低氧,有助于预防POCD,减少住院时间与花费,减轻重要器官损伤[11-12]。冠状动脉旁路移植术中使用NIRS监测rScO2的降低与认知功能障碍、其他神经系统并发症和住院时间延长有关[16-18]。 然而,也有研究未发现低 rScO2与 POCD 相关[13]。不一致的结果的原因可能是使用的评估测试不同,POCD的定义不同,患者群体的年龄不同等。
术后认知功能的评估通过一系列测试取得结果[19],这些评估包括了空间执行能力、命名、记忆、注意、语言流畅、抽象思维、延迟记忆、定向能力的测试[20]。然而这些已在欧美得到认可的测试多数没有中文版本。一项对亚洲范围使用的认知功能评估测试的调查研究表明,中国、日本、韩国、印度、马来西亚等国家与欧美的评估系统有较大差别,只选择其中个别有本国语言版本者,有些国家另有本国的评估测试[14]。MMSE和MoCA是国际上应用较广范的两个测试,有中文版本,是国内最常选用的认知功能评估测试,其敏感性和特异性都较高[21-23]。根据国内相关研究,将POCD定义为两项测试中任何一项术前减术后之差≥4分[23]。实际上,目前在国际上POCD仍没有统一的定义,这是POCD发生率高低不一的重要原因之一[20]。本研究的POCD发生率为 28.4%,与其他研究的结果[2-3,18]有差距,很可能是所用测试不同所导致。
与POCD不严格定义类似,rScO2的正常值也是一个范围。其影响因素有生产商的不同检测技术,患者的年龄、Hb浓度等[24]。由于基础值范围较宽,正常值难以定义,临床上对rScO2的参考多依赖于患者本人的基础值。以往研究将最低值定义为80%基础值同时绝对值50%[25],为提高安全性,本研究将绝对值低限定为55%。在本研究中,没有患者于术中rScO2低于80%基础值或绝对值55%,无患者需采取处理措施,然而仍有POCD的发生。原因可能有以下三个方面。首先,此rScO2低限值在个体化方面可能仍有不足,因此即使在此“正常范围”内,仍发现rScO2最低值与POCD相关。第二,影响认知功能的因素除rScO2还有其他因素,但在本研究的回归分析中,尚未发现所分析因素中有POCD的危险因素。第三,术中中枢神经系统损伤的机制有很多,NIRS可以实时反映一部分,如缺血、缺氧,但不是全部。例如,炎性损伤也是中枢神经系统损伤的机制之一[7]。另外,NIRS只监测额叶灌注情况,当全脑各区域灌注不一致时,NIRS不能反映其他区域的灌注不足。
在POCD危险因素的回归分析中,没有分析术后ICU时间和术后住院时间,因为它们与POCD可能互为因果。在本研究的组间比较中,术后ICU时间和术后住院时间确实有显著的组间差异,其他研究者也有同样的结果[18,26-27]。 另外,POCD 的危险因素分析也没有分析受教育程度。MMSE与MoCA评分都与受教育程度有关,并分别通过受教育程度进行了研究对象的筛选和评分校正。研究者认为评估分数已消除了受教育程度的偏倚,因此不再加入该因素形成干扰。Schoen J等在其对术后谵妄的研究中也是同样的理念[28]。而在对是否能够完成评估测试的分析中,观察了受教育程度的影响。回归分析显示受教育程度是与能否完成术后第4天评估测试的相关因素。
本研究的局限性是没有做术后近红外光谱监测,而术后1~5 d内由于血流动力血不稳定有可能发生低灌注;另外尚无长期随访评估。
综上,在体外循环心脏瓣膜手术中,将rScO2维持在绝对值55%以上且基础值的80%以上时,rScO2最低值与POCD相关。rScO2的安全低限仍需进一步研究以明确。

