颈内动脉次全闭塞与脑缺血相关性血流动力学研究
张楠 华扬 刘玉梅 周瑛华
由于颈内动脉次全闭塞(internal carotid artery subtotal occlusion,ICASO)患病率较低,仅占实行颈动脉内膜切除术(carotid endarterectomy,CEA) 治疗患者的0.5%~10.0%[1]。20世纪90年代末北美症状性颈动脉内膜切除试验(North American Symptomatic Carotid Endarterectomy Trial,NASCET)和欧洲颈动脉外科试验(European Carotid Surgery Trial,ECST)研究结果显示, ICASO患者卒中复发风险明显低于颈内动脉重度狭窄(internal carotid artery servere stenosis,ICASS)患者[2-3]。一项针对ICASO的Meta分析(186例)显示,ICASO的同侧卒中复发风险为6.1%[4],远低于ICASS患者(18.8%)[5],美国心脏病协会、美国卒中协会及欧洲血管外科学会颁布的颈动脉粥样硬化性病变指南均不建议对ICASO实施CEA干预[6-7]。
然而,近年有学者对ICASO的发病风险提出了质疑。2011年,Ogata等[8]随访了303例ICASS患者与34例ICASO患者,发现ICASO患者心脑血管事件发生率及病死率明显高于ICASS患者。2016年Jonhansson和Fox[9]对27例接受药物治疗的ICASO患者进行随访观察,显示每年再发卒中的风险高达26%。2017年,欧洲一项首次针对ICASO患者的前瞻性多中心注册研究结果显示,症状性ICASO患者早期同侧缺血性卒中复发率明显增加[10]。但是,对于ICASO卒中复发风险增加的机制尚不明确。本研究拟采用颅内外动脉超声联合检测,探讨分析ICASO患者颅内外动脉血管结构、血流动力学变化特征与卒中发生的相关性机制。
1 对象与方法
1.1 对象
回顾性连续纳入2013年7月至2019年1月入住于首都医科大学宣武医院神经外科,经DSA确诊为ICASO(60例)和ICASS(423例)患者。60例ICASO患者中,男57例,女3例;年龄35~82岁,平均(62±8)岁;423例ICASS患者中,男360例,女63例;年龄42~80岁,平均(63±7)岁。本研究方案经本院伦理委员会审核批准。
纳入标准:(1)年龄<85岁;(2)术前经DSA诊断为单侧或双侧ICASS、ICASO;(3)接受CEA治疗的患者。排除标准: (1)合并术侧颈总动脉和(或)无名动脉重度狭窄或闭塞患者;(2)合并术侧大脑中动脉重度狭窄或闭塞患者;(3)颈内动脉支架术后再狭窄或闭塞患者;(4)声窗不穿透者;(5)不能接受DSA 检查的患者,包括对比剂过敏者及有严重的全身多系统器官疾病的患者。
1.2 资料收集
收集所有患者的年龄、性别等一般资料及既往病史,如高血压病、高脂血症、冠状动脉粥样硬化性心脏病(简称冠心病)、糖尿病、吸烟等,以及患者的临床表现如短暂性脑缺血发作及脑梗死症状。
脑血管病相关危险因素的判断依照中国国家卒中登记研究中使用的方法[11]:高血压病为自诉既往高血压病史,或入院后相隔1周重复测量血压≥140/90 mmHg;高脂血症为既往具有高脂血症病史,或存在如下1项及以上情况,即血清低密度脂蛋白胆固醇≥3.12 mmol/L、总胆固醇≥5.80 mmol/L、三酰甘油≥2.25 mmol/L;糖尿病为自诉既往糖尿病病史,或入院测定快速血糖浓度>1 400 mg/L(7.8 mmol/L);吸烟为当前或既往吸烟≥1支/d。
TIA的诊断依据2009年美国卒中协会指南:脑或视网膜局灶性缺血表现、无急性脑梗死的短暂性神经功能障碍[12]。脑梗死的诊断:局灶性或全脑神经功能缺损,症状和体征持续数小时以上;头部CT或MRI有责任梗死病灶但排除脑出血和其他病变[13]。
1.3 研究方法
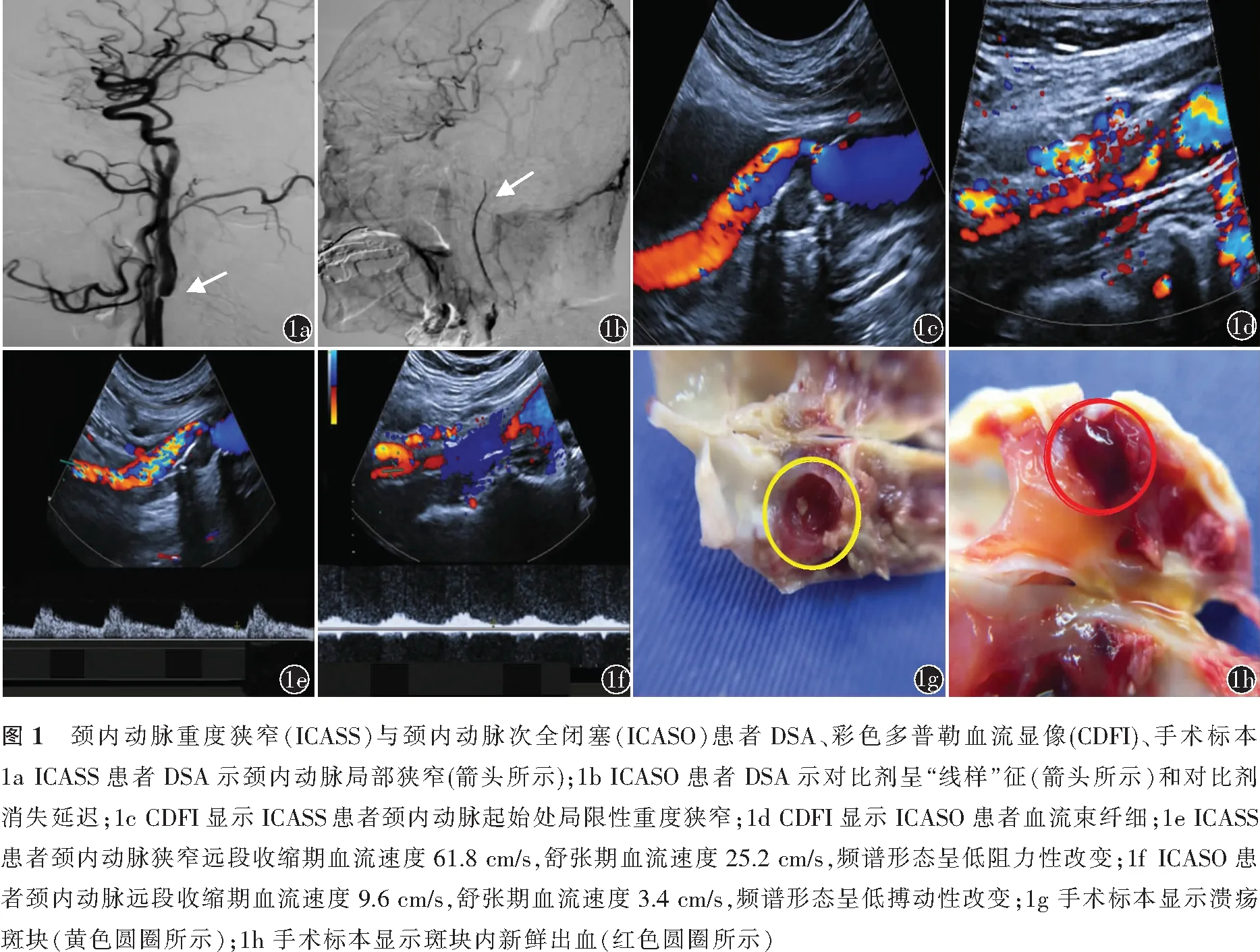
1.3.1分组及诊断标准:根据术前DSA及超声结果,将ICASS与ICASO患者分为重度狭窄组(423例)和次全闭塞组(60例)。ICASS的DSA诊断标准[14]:按NASCET标准计算狭窄率≥70%;超声诊断标准[15]:颈内动脉狭窄处峰值流速≥230 cm/s,舒张期流速≥100 cm/s,狭窄处流速与狭窄远段流速比值>4。 ICASO的DSA诊断标准[16]:(1)颈内动脉重度狭窄(狭窄率≥95%),对比剂呈线样征;(2)对比剂消失延迟。其超声诊断标准[17]:彩色多普勒血流显像显示彩色血流呈“线样”征。ICASS与ICASO患者的DSA、CDFI特点见图1a~1f。
1.3.2超声检查方法:超声仪器采用荷兰Philips公司EPIQ5及日立-阿洛卡公司Ascendus超声仪,选择3.0~12.0 MHz 超宽频线阵探头或4.0~8.0 MHz微凸探头及1.0~5.0 MHz凸阵探头进行颈部动脉检查,颅内动脉的检查采用1.0~5.0 MHz 经颅彩色多普勒超声纯净波探头。颞窗透声不良时,采用深圳德利凯公司经颅多普勒超声仪。检查方法与标准参照《中国脑卒中血管超声检查指导规范》[18]。记录病变侧颅外颈内动脉远段内径、血管阻力指数(resistance index,RI)及平均血流速度,患侧颅内大脑中动脉的平均血流速度、血管搏动指数(PI)及交通支开放情况。
1.3.3DSA 检查方法:采用德国西门子公司生产的NEUROSTAR PLUS/T.O.P双“C”形臂血管造影机,于术前行全脑DSA,包括主动脉弓上双侧椎动脉、双侧颈总动脉、颈内动脉和锁骨下动脉,成像采用正侧位和双斜位投照,根据需要对部分患者的颈动脉进行三维成像。采用NASCET 标准计算血管狭窄率[14,16]。
1.3.4CEA斑块标本观察:在CEA术中分离出颈总动脉、颈内动脉和颈外动脉,使用无创血管钳阻断甲状腺上动脉、颈外动脉、颈总动脉和颈内动脉,纵行切开颈总动脉及颈内动脉血管壁,剥除颈动脉斑块。以颈动脉管腔最狭窄处为识别标志,并以此标志点将标本纵断切开,即刻采用高倍相机获得斑块20倍微距照片,观察记录斑块内部结构特征,记录斑块是否有内出血及溃疡。溃疡斑块定义为斑块表面纤维帽缺损凹陷(图1g),斑块内出血定义为红细胞外渗或含铁血黄素沉积[19](图1h)。
1.4 统计学分析
2 结果
2.1 两组患者一般及临床资料比较
两组患者平均年龄及脑血管病相关危险因素如高血压病、冠心病、糖尿病、高脂血症、吸烟差异均无统计学意义(均P>0.05)。次全闭塞组男性患者比例及临床脑缺血相关TIA与脑梗死的发生率高于重度狭窄组(均P<0.05,表1)。
2.2 斑块特征及患侧颈内动脉远段内径、流速及RI比较
CEA术后病变处斑块大体标本即刻观察及20倍微距照片结果比较,两组患者斑块内出血及溃疡型斑块的发生率差异无统计学意义(均P>0.05,表2)。
次全闭塞组远段内径、平均流速均明显低于重度狭窄组(均P<0.01),RI值明显高于重度狭窄组(P<0.01,表2)。
2.3 颅内大脑中动脉及侧支循环开放比较
次全闭塞组患者前、后交通支及颈内-外侧支循环开放率均高于重度狭窄组(均P<0.01,表2)。次全闭塞组平均血流速度、PI均明显低于重度狭窄组(均P<0.01,表2)。
3 讨论
NASCET与ECST两大研究结果显示,ICASO患者卒中复发风险较低[2-3]。因此,欧美国家及我国目前的临床指南对ICASO仍推荐药物治疗[6-7,20]。2015年Mylona等[4]通过荟萃分析指出,全球仅有24项针对ICASO的相对高质量的研究,且大多研究开始于2010年之后,其中仅有3项研究纳入的患者样本为100例以上[16,21-22],说明临床一直以来认为ICASO发病率及风险较低[1],对ICASO的重视程度明显不足。本课题组前期针对601例前循环缺血性脑血管病的研究结果显示,ICASO患者占10%[23],说明ICASO的患者可能不在少数。
近年来,随着临床诊疗水平的提高,ICASO患者的检出率提高,在疾病早期得到抗血小板聚集等药物的治疗,一定程度上减少了ICASO导致的血栓形成和栓子脱落[6-7],延缓了ICASO患者的病变进程[22,24]。但是,对于ICASO与缺血性卒中的发生及复发性卒中的机制,有研究认为与颈内动脉远段内径纤细相关,颈内动脉内径纤细可增加卒中复发风险[25]。本研究结果也进一步证实,ICASO患者远段内径纤细,脑缺血症状的发生率显著高于ICASS患者。并且,本研究通过对两组患者颈内动脉血管RI的检测结果分析显示,RI值可以反映远段血管内血流的通畅性。当RI值升高时,提示远段血管仍存在重度狭窄或闭塞,管腔内血流通畅性降低,这一结果也进一步提示既往的研究机制的可靠性[26]。进一步对CEA术后责任斑块进行分析显示,ICASO和ICASS患者斑块内出血及溃疡型斑块的发生相当,提示在两组患者中,颈动脉不稳定斑块的存在为临床脑缺血与脑梗死发生的主要原因之一。

表1 颈内动脉次全闭塞患者与颈内动脉重度狭窄患者一般及临床资料比较[例(%)]

组别例数高脂血症吸烟临床症状无症状TIA脑梗死次全闭塞组060023(38.3)039(65.0)005(08.3)022(36.7)033(55.0)重度狭窄组423171(40.4)274(64.8)108(25.5)125(29.6)190(44.9)检验值0.096b0.001b8.675bP值0.757a0.973a0.013a
注:TIA为短暂性脑缺血发作;a为t值,b为χ2值
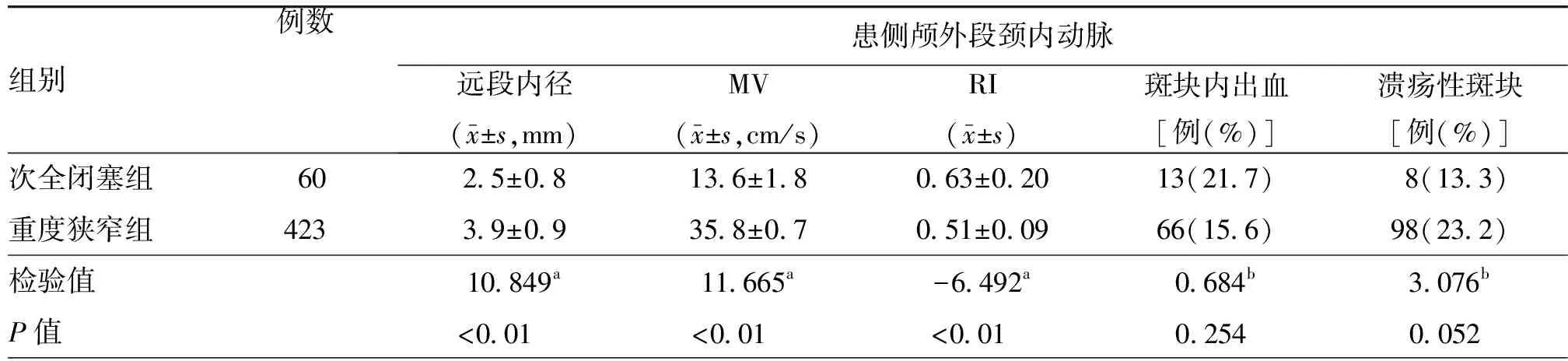
表2 颈内动脉次全闭塞患者与颈内动脉重度狭窄患者术前颈内动脉及颅内动脉超声结果比较

组别例数患侧大脑中动脉MV(x-±s,cm/s)PI(x-±s)侧支循环开放[例(%)]前交通支开放后交通支开放颈内-外侧支次全闭塞组6048±160.66±0.09040(66.7)037(61.7)051(85.0)重度狭窄组42361±190.73±0.14167(39.5)139(32.9)165(39.0)检验值4.221a3.579a15.859b18.826b44.963bP值<0.01000a<0.01000a<0.0100a<0.0100a<0.0100a
注:ICA为颈内动脉,MV为平均血流速度,RI为阻力指数,PI为搏动指数;a为t值,b为χ2值
随着颈动脉狭窄程度的增加,颅内动脉的低灌注是导致缺血性卒中的主要发病机制之一。但NASECT研究表明,ICASO患者存在很好的侧支循环开放,能够保持足够的脑血流量[27]。本研究结果显示,ICASO患者颅内侧支循环代偿增加,交通支开放率较ICASS者更高,与之前研究一致。但是,本研究中病变侧大脑中动脉血流速度及血管PI明显低于ICASS患者,提示ICASO患者的侧支循环开放率的升高并未引起脑血流灌注的增加,与Oka等[28]对ICASO患者脑血流动力学受损的发现一致。这是由于ICASO患者颈内动脉远段压力过低,导致开放的侧支循环部分血流沿压力差向颈内动脉颅外方向分流[9],而未进入患侧大脑半球提供有效的血流代偿。此外,ICASO患者的慢性病程使得侧支动脉血流负担加重,引起侧支动脉狭窄,甚至诱发血栓形成[29]。因此,ICASO患者颅内动脉侧支开放途径虽然相对多于ICASS,但不一定能够代偿患侧脑血流的有效灌注,临床发生脑缺血与脑梗死风险增加。因此,对于ICASO患者,特别是出现脑缺血症状的患者,通过颅内外动脉血管结构与血流动力学的超声筛查与综合评估,可为ICASO患者临床治疗方法的选择提供客观可靠的信息。
本研究为回顾性研究,存在一定局限性,对于脑梗死病变的影像学分类与血管结构、颅内外血流动力学变化及斑块声学特征的关系需进一步细化深入分析。
综上所述,本研究探讨了ICASO患者缺血性卒中复发风险的血流动力学机制,易损斑块和血流灌注的减低是与脑缺血相关的发病机制。血管超声对于次全闭塞性病变的准确评估,为临床治疗策略的个体化选择提供了客观依据。

