孕妇外周血无创DNA检测技术在产前诊断中的应用*
燕 凤,燕 飞,姚念玲,陈必良,徐 慧,郑 娇,任菊霞,程 璐,李春艳,张建芳
(1.空军军医大学第一附属医院妇产科,西安 710032;2.石家庄学院,石家庄 050035)
寻求一种安全、简单、经济、实用的产前筛查及诊断方案,对降低出生缺陷具有重要意义。随着分子生物学技术的发展,无创产前DNA检测(NIPT)是基于母体外周血中含有胎儿游离DNA片段(cell-free fetal DNA)的基础上发展起来的一种检测技术[1]。NIPT技术对常见的三大染色体非整倍体(T21,T18,T13)有较高的敏感度和特异度,但是,NIPT检测的准确性也远未达到以往报道的100%,因此,本研究通过对493例在西京医院妇产科产前诊断中心接受NIPT检查者的阳性结果进行分析验证,比较NIPT与有创产前诊断结果的符合率,探讨NIPT技术在胎儿染色体非整倍体疾病的早期诊断和预防中的优势和应用价值,为该技术在产前诊断的合理应用提供依据。
1 材料与方法
1.1 研究对象 回顾性分析从2015年11月~2018年6月在西京医院妇产科产前诊断中心因NIPT筛查结果高风险的孕妇羊水资料493例,孕妇年龄为33.71±3.43周龄,其中年齢超过35岁的孕妇81例。NIPT检测时的孕周为17.69±2.13周龄。双胎孕妇72例,单胎孕妇421例。孕妇NIPT筛查的指征:NT增厚,血清学筛查阳性,高龄孕妇年龄≥35岁,异常生育史,胎儿超声检查异常等。
1.2 试剂和仪器
1.2.1 试剂:无创DNA试剂采用博奥和贝瑞和康试剂盒,FISH试剂采用金菩嘉探针,芯片采用AffymetrixCytoScan 750K CNV+SNP芯片,羊水培养基采用张氏和Gibco细胞培养基。
1.2.2 仪器:无创博奥平台采用晶芯Bioelectron4000测序平台,无创贝瑞和康平台采用NextSeqCN500测序平台,FISH采用IMSTAR FISH荧光原位杂交分析系统,芯片采用Affymetrix CytoScan芯片平台,羊水培养采用Thermo培养箱。
1.3 方法
1.3.1 NIPT检测技术:抽取孕妇外周血5 ml 用EDTA抗凝,提取血浆游离DNA,经过末端修复,接头连接,构建文库,PCR扩增,富集后得到测序文库,质控合格后采用Ion Proton高通量测序仪检测,结果进行高通量分析,并通过生物信息学分析计算Z值,当Z值≥3,三体高风险,当Z值≤3,单体高风险。对高风险孕妇进行羊水穿刺验证结果。对无异常结果进行产前产后电话追踪随访,判断有无假阴性出现。
1.3.2 核型染色体制备:受检者妊娠孕周均在18~36周,B超定位经腹部羊水穿刺取样,每次取材的羊水量为20~30 ml,将新鲜的羊水移入15 ml离心管1 500 r/min离心5 min,去上清留沉淀0.5 ml,分别接种于两个培养瓶中,采用G显带法,进行羊水细胞染色体核型分析。
1.3.3 FISH:未培养的羊水6 ml,2 000 r/min离心10 min,弃上清。羊水细胞加6 ml的KCl,37℃低渗21 min,2 000 r/min离心10 min,弃上清。羊水细胞用甲醇∶冰醋酸3∶1固定液固定10 min,2 000 r/min离心10 min,弃上清,重复2次,第三次加1~2 ml固定液后,混匀滴片,烤片机上50℃干燥90 min,温度冷却至室温后放2×SSC 10 min,再逐次放入70 ml/dl,85 ml/dl和100 ml/dl的酒精中各2 min洗片,室温干燥,玻片放入70℃预热好的甲酰胺变性液中预变性5 min后,快速放入-20℃预冷的70 ml/dl,85 ml/dl和100 ml/dl的酒精脱水3 min,晾干。避光配好探针后放73℃水浴锅变性5 min,加探针到玻片上,封片胶封片,46℃杂交过夜16 h后,46℃预热好的2×SSC洗片10 min,室温70 ml/dl,85 ml/dl和100 ml/dl的酒精中各2 min洗片,室温避光干燥,加盖玻片镜下检测分析,每个杂交区至少数100个信号强、无重叠的杂交细胞。阳性判断标准:CSP18/X/Y探针和GLP13/21探针至少数100个细胞,非整倍体细胞比例>60%判为非整倍体,非整倍体细胞比列>30%为嵌合体。
1.3.4 基因芯片:抽取10 ml羊水行基因芯片分析,采用Affymetrix CytoScan 750K CNV+SNP芯片进行检测,以数据通过ChAs软件进行分析。CNV对比CNVs数据库OMIM(http://omin.o-rg),ISCA(https://www.iscaconsortium.org/isca/ucsc/hg19),DECIPHER(https://decipher.sanger.ac.uk) 比对分析,在Pubmed数据库上检索相同或相似区段的CNV研究文献,综合分析。
1.3.5 追踪随访:对因无创阳性做羊水穿刺确诊的孕妇进行电话随访,随访其妊娠结局或出生后孩子的性别及出生后的健康状况。

2 结果
2.1 无创DNA结果与介入性产前诊断结果的比较分析 见表1,表2,表3。

表1 NIPT高风险病例有创产前诊断结果
注:PPV为真阳性病例数/总病例数。
NIPT检出孕妇外周血493例阳性,其中21三体、13三体、18三体、性染色体和其他染色体阳性例数分别为:232,32,46,125和58。通过介入性产前诊断分别确定他们的真阳性为:21三体178例,13三体3例,18三体23例,染色体异常46例,其他染色体7例。阳性预测值(PPV)分别为:76.7%,9.4%,50.0%,36.8%,12.1%。五组阳性预测值间差异均无统计学意义(P>0.05)。
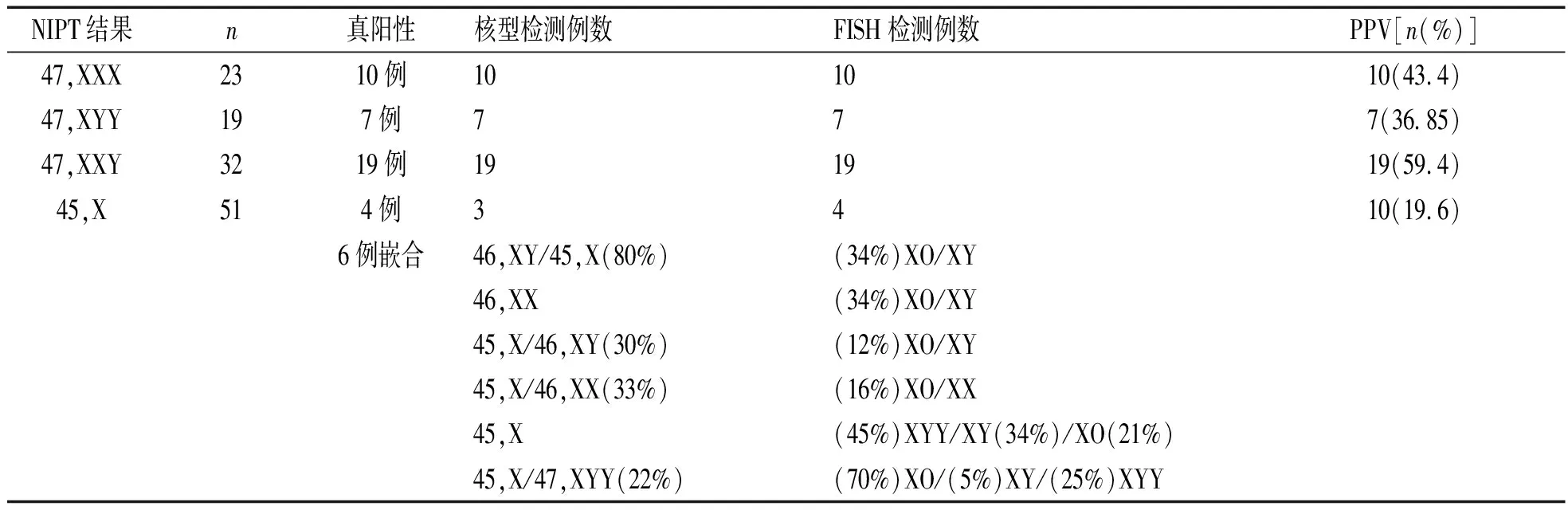
表2 NIPT性染色体非整倍体高风险病例有创产前诊断结果

表3 NIPT提示的其他非整倍体病例的有创产前诊断结果
2.2 随访结果 493例无创DNA结果异常的孕妇均对其进行了电话随访,其中经产前诊断确定染色体异常结果共236例,引产235例,其中1例胎儿核型46,XX/46,XY(17%),孕妇不想引产,经随访出生后3个月未发现异常,但这还需要长期跟踪随访其生育能力及性腺发育才能确定。有1例孕妇因过分焦虑无创提示21三体,产前结果还未出来时经劝说无效,随访后发现孕妇已引产。其中256例无创DNA假阳性结果经染色体核型,FISH和基因芯片确认染色体核型正常的出生后电话随访,有6例没有随访到,其余家属均口述发育正常、健康,随访发现性别与染色体结果均一致。
3 讨论
我国出生缺陷发生率高达5.6%[2],其中,染色体异常在新生儿中的发生率约占0.5%~1%[3],为了预防出生缺陷,产前筛查与诊断工作尤为重要,传统的产前诊断方式以侵入性为主,但该技术存在一定风险性,有0.5%~2.0%的流产风险并易导致相应并发症[4],因此孕妇外周血无创DNA技术以无创性和相对较高的准确性在临床获得了较广泛的应用。然而,NIPT并不是一个诊断性的筛查胎儿非整倍体的方法,因此,NIPT的阳性结果需要侵入性的产前诊断技术去确定[5]。据此,我们验证了493例,NIPT提示五对常见非整倍体及其他染色体高风险病例,得出NIPT对五对常见染色体非整倍体的筛查以21三体最为准确,阳性预测值为76.7%(178/232),对13三体的筛查准确性最弱,阳性预测值仅为9.4%(3/32)。关于13三体筛查准确性较低的原因,有研究表明可能是由于13号染色体的鸟嘌呤脱氧核糖核苷酸和胞嘧啶脱氧核糖核苷酸含量较低,导致测序时产生偏差,或由于13三体孕妇的胎盘较小,释放入母血的游离胎儿DNA数量相对较少造成[6]。2015年的研究指出,妊娠女性血浆的游离DNA分子浓度显著高于非妊娠健康女性的游离DNA分子的相应浓度,妊娠母体血浆游离总DNA片段大小主要集中于100 bp左右,如果要研发基于妊娠母体游离DNA的无创性产前分子诊断技术,需要将PCR扩增片段控制在100 bp以内,才能得到更为准确的检测结果,有效地避免大片段扩增可能导致的假阴性结果[7]。同时我们的研究结果也发现无创对性染色体非整倍体的检测相对较低,这是由于性染色体的检测中,由于X和Y染色体上存在基因同源性等影响因素,其对性染色体疾病诊断的检出率和准确率受到一定限制,性染色体疾病和部分染色体片段重复和缺失的检测可能是无创性产前基因检测技术亟待解决的问题[8]。同时,我们发现,NIPT技术对性染色体中45,X的阳性预测值最低,其原因可能与限制性胎盘嵌合体,孕妇血清胎儿游离DNA含量低,母亲染色体嵌合及母亲存在潜在性肿瘤及X染色体的非随机失活都有关系[9]。目前NIPT筛查大致可分为两大类:一类是目前使用比较成熟的5对染色体13,18,21和性染色体的筛查;另一类是除5对染色体外的其他染色体非整倍体的筛查,准确性较差。因此,无创DNA对其它染色体的检测一般在报告单中不展现,只是起提示作用。NIPT结果假阳性也受到母体嵌合体的影响,如母体为染色体异常者、母体的体细胞嵌合、母体的癌细胞、肿瘤细胞等因素都会增加NIPT假阳性的发生率。WANG[10]等研究发现NIPT中8.6%的假阳性结果都是由母体嵌合引起的。因此,随访中当我们发现NIPT结果和侵入性产前诊断结果不一致时,可考虑对母体进行细胞遗传学分析,通过对母体的细胞遗传学分析,发现母体嵌合体对NIPT结果的影响,在这种情况下是可以避免不必要的侵入性诊断检测。
综上所述,孕妇外周血无创DNA产前筛查存在一定假阳性结果,孕妇外周血无创DNA产前检测阳性结果必须通过羊膜腔穿刺进行确诊。孕妇外周血无创DNA检测结果阴性时,一定要严格进行B超检查。当B超检查结果正常时,孕妇按照医院规定的产检流程即可。目前,孕妇外周血无创DNA技术对21三体综合征具有较高的准确率,这在同类研究也有报道[1],目前并不能代替侵入性产前诊断技术。随着测序成本的下降以及技术和算法的进步,解决方案的优化,孕妇外周血无创DNA对基因组的分析范围、分辨率和深度将会增加。未来的几年许多国家将会进一步普及孕妇外周血无创DNA技术,这将导致侵入性产前诊断会大幅度的减少。

