肝窦阻塞综合征7例报告并文献复习
(1 广西壮族自治区人民医院重症医学科,南宁市 530021,电子邮箱:109129467@qq.com;中山大学附属第三医院2 临床技能中心,3 消化内科,广东省广州市 510630)
肝窦阻塞综合征(sinusoidal obstruction syndrome,SOS)又被称为肝小静脉闭塞病,是以腹水、肝大、黄疸为主要临床表现的一组综合征[1],其发病机制是多种原因导致肝小叶中央静脉和小叶下静脉损伤从而引起管腔狭窄或闭塞,进而产生肝内窦后性门静脉高压症[2]。在国外该病的病因以骨髓造血干细胞移植为主,在国内则以服用含有吡咯烷生物碱的中草药引起为主[3]。SOS临床上较少见,临床医师如果缺乏对该疾病的认识,极易误诊、漏诊从而延误治疗。本研究分析了中山大学附属第三医院近5年来收治的7例SOS患者的临床资料并复习相关文献,以期提高临床医师对该病的认识。
1 资料与方法
1.1 临床资料 收集2013年1月至2018年1月中山大学附属第三医院收治的7例SOS患者的临床资料,其中男性5例,女性2例,年龄31~76岁。
1.2 SOS诊断标准 (1)改良的西雅图诊断标准[4]:总胆红素≥34 μmol/L、肝脏肿大、右上腹或肝区痛、较基础体质量增加>20%,至少满足以上表现中的两项。(2)巴尔的摩诊断标准[5]:总胆红素≥34 μmol/L,伴有3周内出现肝脏肿大伴右上腹痛、腹水、较基础体质量增加>5%任意两种表现者。所有患者的诊断符合以上两种诊断标准之一,且均排除布-加综合征、肝静脉狭窄、心源性肝淤血、病毒性肝硬化等其他原因导致的肝损害和门脉高压症,同时排除结核、恶性肿瘤或自身免疫性疾病导致的腹水[6]。
1.3 SOS病情分度 按照病情严重程度,SOS可分为轻、中、重度[7]。见表1。
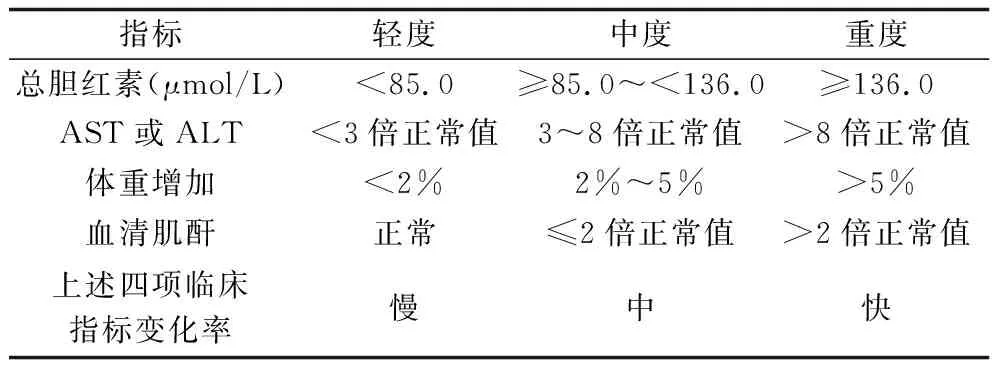
表1 SOS病情严重程度分级
1.4 研究方法 回顾性分析例7例SOS患者的发病诱因、病史、临床表现、实验室检查、影像学检查、病理结果、治疗方法及预后。
2 结 果
2.1 7例患者的发病诱因及合并症 6例患者有明确的中草药用药史,其中4例患者长期服用中药,2例平素间断服中药;1例患者无明确诱因。3例患者合并乙型肝炎,结合影像学及病理学等排除了此次发病为肝炎活动所致。7例患者均无酗酒史。见表2。

表2 7例患者的一般情况、诱因及合并症
2.2 7例患者的临床表现及辅助检查结果 (1)主要的临床症状包括腹胀、乏力、皮肤黏膜黄染。(2)多数患者AST或ALT不同程度升高,部分患者总胆红素不同程度升高,2例患者糖类抗原125明显升高。(3)7例患者均行B超检查、CT检查,4例行MRI检查,部分患者同时行2种或多种检查,所有患者均可见不同程度的肝增大、腹水表现。接受CT或MRI检查的患者中,有5例CT平扫可见肝实质密度欠均匀(见图1A);4例CT增强扫描动脉期表现为肝实质不均匀强化或无明显强化(见图1B);3例CT增强扫描静脉期见肝实质呈花斑样或地图状强化(见图1C),门脉期和延时期亦可见斑片状强化(见图1D);2例肝左、中、右静脉变细或显示不清。(4) 2例患者行肝穿刺活检,病理均表现为肝细胞水肿。见表3。

表3 7例患者的临床表现及辅助检查结果
注:“—”为未做病理检查。
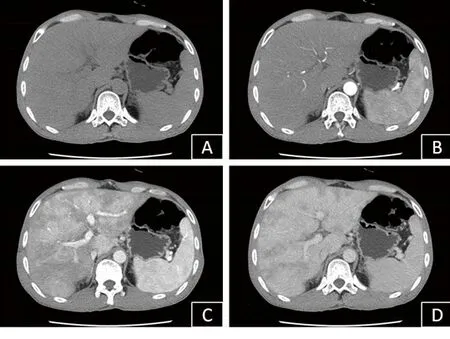
图1 肝脏CT表现
注:A为平扫,可见肝实质密度欠均匀;B为动脉期,可见肝实质不均匀强化;C为静脉期,可见肝实质明显斑片状强化;D为延迟期,仍可见肝实质斑片状强化。
2.3 7例患者的SOS分度、治疗情况及预后 7例患者的SOS分度为轻至中度,均给予护肝、利尿并改善微循环治疗,2例患者接受了抗凝治疗。5例患者在中山大学附属第三医院门诊随访,病情恢复良好。见表4。

表4 7例患者的SOS分度、治疗情况及预后
3 讨 论
SOS是罕见病,其病因主要包括造血干细胞移植、肝转移性疾病、辐射性肝病、急性髓系白血病化疗、肝移植、应用中草药、伴免疫缺陷的静脉闭塞性疾病[8]。在我国该病主要病因为服用中药土三七,比例高达84.6%[9]。土三七别名“菊三七”,是一种菊科植物,有活血化瘀的作用,目前有确凿的药理学证据证实其含有吡咯烷生物碱,会导致肝窦和肝小静脉内皮细胞损伤和坏死。除了土三七外,千里光属、猪屎豆属、天芥菜属等中草药里也含有吡咯烷生物碱。吡咯烷生物碱在肝脏内经细胞色素P450催化后脱氢,其衍生物与DNA、RNA等大分子反应形成“结合吡咯”从而发挥烷化剂作用,影响蛋白质合成与细胞分裂,导致肝细胞、肝窦和小静脉内皮损伤;而谷胱甘肽可与吡咯烷生物碱衍生物结合形成无毒或低毒的物质,但肝小叶第三带肝细胞谷胱甘肽含量较低而细胞色素P450含量丰富,该区的肝窦内皮细胞谷胱甘肽含量更低,因此这两种细胞易受损伤,这也是SOS的病理基础[2,10]。本组7例患者中,6例患者有明确中草药服用史,提示大部分患者发病诱因与药物有关,尤其是中草药。其中有2例患者所服用的中草药含有吡咯烷生物碱,3例服用的中草药成分复杂,目前不能明确是否含有吡咯烷生物碱。
SOS的病理特征为肝细胞肿胀、网织纤维及胶原纤维增生、静脉血管内膜增厚[11]。病理过程可分为急性期、亚急性期和慢性期。急性期表现为肝小叶静脉和肝小静脉内皮细胞肿胀,血流受阻,肝小叶中央区肝细胞出血坏死,小叶周边肝细胞变性,大量红细胞渗入肝窦。本组1例患者肝活检病理可见部分区域淤血,提示存在小静脉阻塞。肝脏活检病理是确诊SOS的金标准,但部分患者由于全身状况差如凝血时间显著延长、大量腹水等,不适合活检,也有部分患者拒绝有创检查,故该检查在临床中的应用具有局限性。另外,由于肝活检穿刺取材组织极少而未取到病变部位,或者取材时为疾病早期,因此未能获得典型的病理表现来支持诊断。临床上可结合患者的病史、临床表现及各项检查结果,参考造血干细胞移植术后SOS的诊断标准,包括改良的西雅图诊断标准和巴尔的摩诊断标准进行临床诊断[12]。目前尚无适用于中药引起的SOS的诊断标准,这需要进一步地深入研究。
SOS的临床症状包括黄疸、腹水、肝大等,但均无特异性。本组7例患者主要的临床症状包括腹胀、乏力、皮肤黏膜黄染,与其他肝病比较无明显特异性。SOS慢性期进展为肝硬化,甚至可出现食管胃底静脉曲张、肝性脑病、肝肾综合征等并发症。本组7例患者中,影像学明确肝硬化1例、并发食管胃底静脉曲张2例、感染2例、合并下肢深静脉血栓1例,但均无特异性。该病实验室检查可见肝功能各项指标不同程度地升高,但亦无特异性。有学者认为,血清胆红素升高的程度有助于判断预后[13]。本组中3例患者血清总胆红素>100 μmol/L,1例进展至肝硬化,1例好转,1例失访;另外4例胆红素正常或轻度升高,经治疗后病情均好转。在造血干细胞移植后的患者中,血清糖类抗原125水平升高可能对SOS有预测和诊断意义[14]。本报告中有2例患者检测了糖类抗原125,均明显升高,治疗后病情均有所改善。
肝脏彩超、CT增强、MRI增强和介入造影等影像学检查对SOS的诊断有重要价值。该病彩超多见肝脏肿大,以右肝为主,肝实质回声分布不均匀,腹腔积液,晚期可出现“肝内血流门静脉逆流”的特征性改变[15]。肝脏CT增强扫描可见“地图状”、斑片状强化,门脉周边水肿可见双轨征或晕环征[16]。SOS的主要MRI表现为肝脏体积增大,信号不均匀,肝叶比例尚正常;增强扫描静脉期可见 “地图状”或“‘爪’型”不均匀强化;肝静脉有时显示不清,或纤细、显影延迟,相应侧支静脉无明显增粗曲张;可见腹水、脾肿大[17-18]。介入造影有助于鉴别该病与布加综合征[3]。本组7例患者的影像学表现符合以上特点。
SOS尚无确定有特效治疗手段[6],且重症患者预后极差,因此预防和早期诊治是控制该病的关键。临床医师首先应注意避免导致SOS的危险因素,如避免使用含吡咯烷生物碱的中草药,接受骨髓同种异体干细胞移植的患者应严格评估、依据情况调整用药种类和剂量,用药时密切监测,可尝试预防性地运用低分子肝素或熊去氧胆酸等[2]。SOS的治疗应尽早。首先应立即停用引起肝损伤的药物,同时保护肝细胞,谨慎使用利尿药物维持水钠平衡。去纤苷是目前疗效较为肯定的药物[2],但其应用仍需进一步研究支持。有学者使用糖皮质激素抗炎、低分子肝素或其他药物抗凝、前列腺素E1改善微循环等措施治疗该病[12],或应用介入两步法嫁接支架“吻合”分流术治疗该病[19],此外若病情需要可行肝移植[20]。本研究中7例患者均接受护肝、利尿并改善微循环治疗,并依据自身病情给予抗凝、糖皮质激素或同种异体原位肝移植治疗,除2例患者失访外,其他患者病情均好转。
综上所述,SOS是一种罕见病,在我国主要由于服用中草药所致,临床医生应尽量避免相关危险因素的暴露,同时要加深对该病的认识,避免误诊、漏诊,诊断明确后应尽早干预,以取得良好疗效。

