囊腔性肺癌的超高分辨率CT 研究
刘富富 李惠民 任 华 程爱兰 徐 蕾 蔡 静
随着肺癌早期筛查和诊断的深入,一类特殊表现的周围型肺癌逐渐进入放射科医生的视野,这就是近些年报道逐渐增多的所谓“伴囊腔的肺癌 (lung cancers associated with cystic airspaces,LCACA)[1-5]”,其特点是肿瘤病灶区域内伴有明显的含气囊腔;该种表现的肺癌目前缺乏统一的名称,国内中文名称也多样,称为“囊腔类肺癌”、“囊腔型肺癌”以及“含囊腔的周围型肺癌”等等,因为其中的关键是伴有囊腔,我们称为“囊腔性肺癌”,因为这不是一种独立类型,所以没有称之为“型”。由于人们对囊腔性肺癌的认识不足,常常导致该种表现的肺癌误诊漏诊,NELSON 试验再次强调了囊腔性肺癌是肺癌漏诊的重要原因之一[6]。
囊腔性肺癌的囊腔与传统概念上的空洞(cavity)不一样,两者的病理和病理机制都不同,在传统肺癌影像研究中有关肿瘤中含气腔隙(airspace)的研究主要集中在“空泡征”或“支气管/细支气管充气征”等,而缺乏对囊性(cyst)的解析,因此本研究拟探讨此伴有囊腔表现的肺癌的CT 影像表现,以期望获得更深入的认识和更准确的诊断。
方 法
1.临床资料
2013 年1 月至2018 年12 月间在我院放射科完成CT 超高分辨率靶扫描并在本院胸外科手术且取得病理结果的、CT 图像上表现为含囊腔的磨玻璃或实性肺内结节共62 例纳入本次研究。男性39 例,女性23 例,男女比例1.69:1,年龄范围30 ~73岁,男性平均年龄49.5±12.4 岁,女性平均年龄59.0±8.6 岁,总的平均年龄59.3±11.1 岁,总的中位年龄61 岁。
2.检查方法
全部病例均采用Philips iCT 256 层螺旋CT扫描仪完成超高分辨率CT 靶扫描:根据常规CT扫描图像上病灶位置确定扫描体位,使病灶位于体轴重力线上方,嘱病人尽力深吸气后屏气完成靶扫描。CT 扫描参数包括:准直0.625mm×64,扫描野(FOV)250mm,扫描矩阵1024×1024,电压120kV,电流250mAs;先采用滤过反投射算法无间隔重建获得2.5mm 层厚原始图像,然后重新确定病灶位置和范围进行小范围回顾性重建:FOV 约120 ~180mm,矩阵1024×1024,平滑滤过函数和迭代算法iDose4,层厚0.67mm,无间隔连续重建。
3.图像分析
所有薄层图像数据组传至Philips Extended Workspace 后处理工作站,首先完成多层面重组(MPR):以支气管血管束为轴或平行于胸膜(邻近胸膜病变)完成三维正交显示,然后在上述图像基础上将层厚增加至3 ~5mm 完成thickness MPR 以及Slab-VR 显示。
由2 位从事胸部影像诊断医生在不知病理结果的前提下共同评价各组图像。图像评价采用肺窗窗位-500HU,窗宽1500HU;纵隔窗窗位40HU,窗宽400HU。囊腔性肺癌定义为肺内局灶性病变内有类圆形或不规则含气腔隙灶,有囊壁,伴有磨玻璃或实性成分,与正常肺组织分界清楚。
图像分析均在MPR 三维正交后肺结节最大截面层面上,评价内容包括:①病灶位置;②病灶最大径:三维正交图像最大层面病灶最大径;③囊腔的最大径:三维正交图像最大囊腔层面内径;④囊腔的位置:中心或偏心;⑤病灶整体形态:类圆形或不规则;⑥囊腔的形态:类圆形或不规则;⑦囊腔数目:单囊或多囊;⑧最大囊壁厚度。
4.病变分组
按病灶的非囊腔成分的密度分为实性囊腔性肺癌和磨玻璃囊腔性肺癌,磨玻璃成分以肺窗上(窗位-500HU,窗宽1500HU)肉眼观察高于背景肺组织而不掩盖背景肺血管,病灶若是在纵隔窗上(窗位40HU,窗宽400HU)有显示则判定为有实性成分。
根据病理结果分为侵袭前病变和侵袭性病变,前者包括不典型腺瘤样增生和原位腺癌,后者包括微侵袭腺癌和侵袭性腺癌。
5.统计分析
采用SPSS 19.0 软件进行数据分析。计量资料以均数±标准差表示,组间比较采用t 检验或非参数检验;整体病灶最大径、囊腔最大径、囊壁厚度的组间比较用成组t 检验进行分析。计数资料以百分率表示,组间比较采用χ2检验。病灶最大径、囊腔最大径和囊壁最大厚度、囊腔数目(单囊或多囊)作多因素logistic 回归分析鉴别病变侵袭性的自变量。病灶最大径对侵袭前病变和侵袭性病变的鉴别诊断作ROC 曲线分析;设定P<0.05 具有统计学差异。
结 果
1. 结果
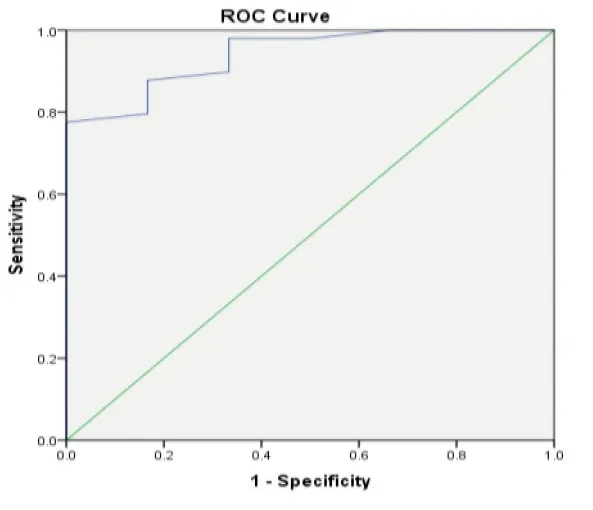
图1 组间病灶最大径ROC 曲线分析
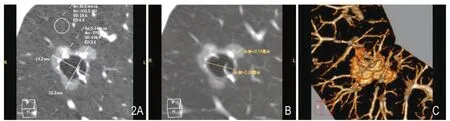
图2 女,42岁,右肺下叶磨玻璃囊腔性腺癌,侵袭性。A~C.分别为CT靶扫描三维正交MPR病灶最大切面原始层厚图像、5mm 层厚以及薄层块VR;病灶大小约22mm×19mm,整体形态呈类圆形,边界清楚,明显分叶征,非囊性部分(囊壁)呈纯磨玻璃密度,最大厚度约7.5mm;囊腔居中,呈类圆形,大小约12.5mm,其内见肺血管梁结构,背景肺结构良好。

图3 男,69岁,右肺上叶磨玻璃囊腔性腺癌,侵袭性。A~C.分别为CT靶扫描三维正交MPR病灶最大切面原始层厚图像、3mm 层厚以及薄层块VR;病灶大小约45mm×38mm,整体形态呈类圆形,边界清楚,内部呈多囊表现,类似蜂窝状,囊腔形态欠规则,最大囊腔大小约22.5mm,最大囊壁厚度约10mm,囊壁厚度不均匀。
按非囊腔成分的密度区分,包括26 个混合磨玻璃结节、29 个纯磨玻璃结节和7 个实性结节。其中磨玻璃囊腔性病灶均为腺癌或不典型腺瘤样增生,实性结节中4 例腺癌、2 例鳞癌和1 例大细胞癌。混合磨玻璃囊腔性结节均具有侵袭性(侵袭性腺癌23 例,微侵癌3 例),纯磨玻璃囊腔性结节中绝大多数为侵袭性病变(微侵癌5 例,侵袭性腺癌18 例),少数为侵袭前病变(5 例原位癌,1 例不典型腺瘤样增生)。
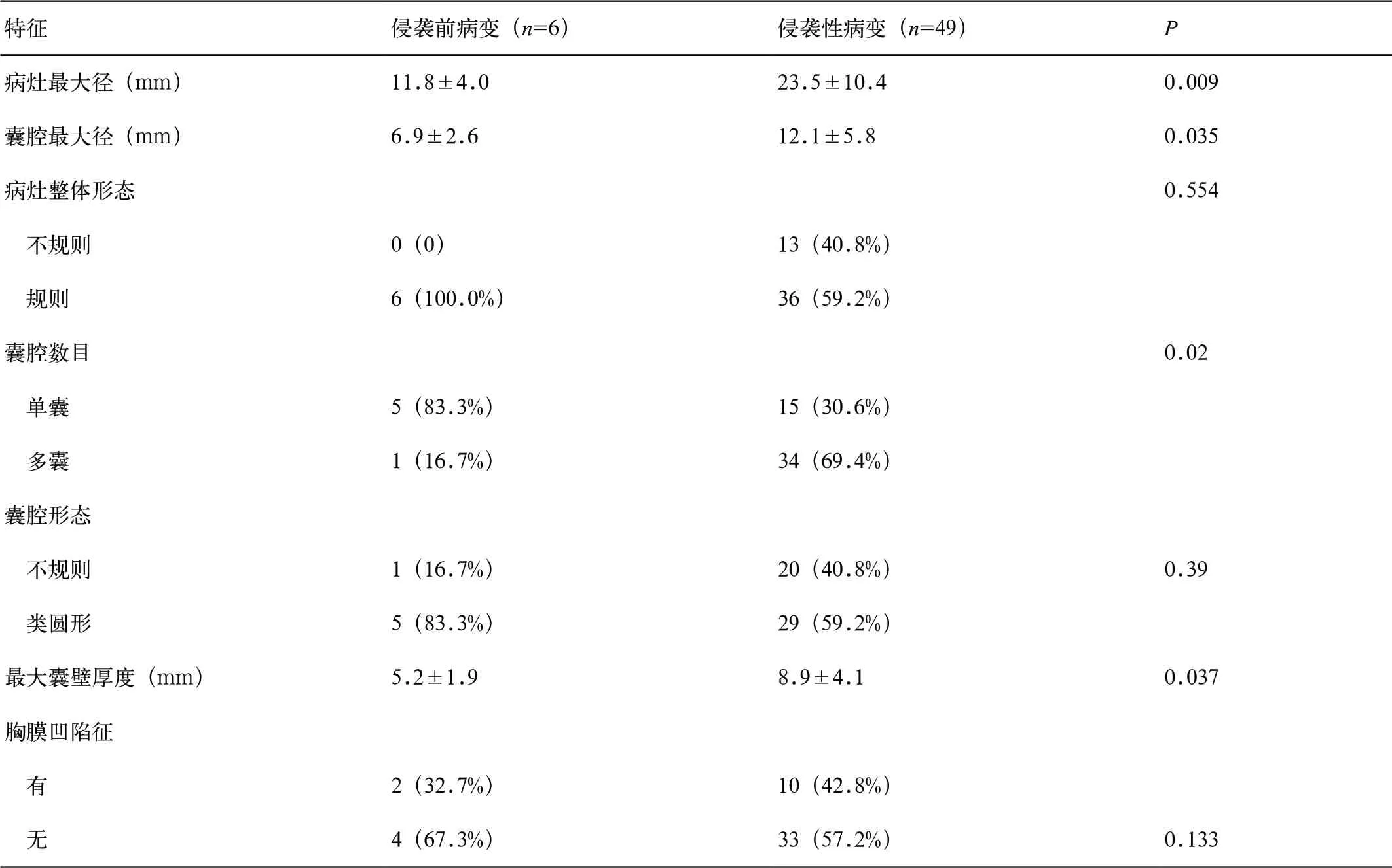
表1 肺内磨玻璃组囊腔性肿瘤的CT 特征
2. 磨玻璃组囊腔性病变CT 表现及侵袭性
磨玻璃组囊腔性肿瘤中,病灶最大径、囊腔最大径、囊腔数目(单囊或多囊)、最大囊壁厚度等对确定肿瘤有无侵袭性具有统计学上显著性意义(表1,P<0.05),而多因素Logistic 回归分析显示病灶最大径(P=0.017,OR=1.422,95%CI:1.066,1.898)、多囊(P=0.031,OR=17.416,95%CI:1.304,232.635)为判断病变侵袭性的独立预测因子,ROC 曲线分析显示病灶最大径大于13.5mm 诊断侵袭性病变的曲线下面积为0.940,敏感度和特异度分别为87.8%和83.3%(图1)。
讨 论
伴有囊腔的肺部局灶性病变是周围型肺癌的一种特殊且少见的表现形式,曾有多种命名,包括“起源于肺大泡的肺癌”[7]、“薄壁空洞型肺癌”[8-9]等,也有学者提出“假性空洞”[10],或定义为首次CT 检查表现为薄壁(壁≤4mm)的肺内孤立性囊腔性病变[11]。这种类型病变的囊壁可随着肿瘤发展而增厚,因此,作者认为“薄壁”一词不恰当。
一般认为,影像学上囊腔性肺癌定义为病灶内有明显类圆形或不规则含气囊的肺内局灶性病变的肺癌,囊常常有壁,与空泡不同,后者一般来说无壁;非囊部分为磨玻璃或实性成分,是定性诊断的依据。本研究数据显示,肿瘤病灶整体表现为结节或肿块,轮廓清楚而不规则,与传统周围型肺癌表现一致,其中非囊腔部分为实性成分(实性囊腔性肺癌)时,与传统实性结节表现的肺癌病理类型一致,可以为腺癌、鳞癌以及其他类型等;非囊腔部分为磨玻璃成分(磨玻璃囊腔性肺癌)时均为腺癌,且程度判断也与磨玻璃结节一致。
伴有显著的囊腔是此类肺癌的特点,多数学者接受并证实的有关囊腔发生的机制有以下几点:①肿瘤侵犯远端支气管导致管腔狭窄,因单向活瓣效应,远端空腔的扩大、破裂、融合形成囊腔;②肿瘤在肺大泡、肺大疱以及先天性囊性病变基础上形成;③肺气肿背景下发生的肿瘤;④肿瘤内部囊性化[1-4,7,12-13]。一般认为,肺内囊腔性病变表现为囊壁厚薄不均、分隔、多房、壁结节形成,伴有磨玻璃或实性密度,病灶边界清楚但边缘不规则,随访过程中囊壁增厚,实性或磨玻璃成分增大、囊腔增大或缩小,需要警惕肺癌[1-3,9,11-15]。
磨玻璃囊腔性肺癌是否具有侵袭性与单纯的磨玻璃结节的判断类似,大小是判断此类磨玻璃结节肿瘤侵袭性的重要指标。本研究中,病灶最大径、囊腔最大径、多囊、最大囊壁厚度对确定肿瘤侵袭性具有良好价值,其中病变最大径、多囊是判断肿瘤侵袭性的独立预测因子,ROC 曲线分析显示病灶最大径>13.50mm对判断肿瘤侵袭性的敏感度及特异度较好,这与一般磨玻璃结节研究结果一致。上述几个指标中,囊腔的大小与病灶的整体大小是一致的,而囊腔大小可随着病变进展可缩小或增大[3,5],同样囊壁厚度也是一致的,Watanabe 等[14]也研究发现囊壁厚度与肿瘤侵袭性相关。作者认为非囊腔性成分(即磨玻璃或实性部分)可能是肿瘤程度判断的关键,临床操作中可以病灶整体大小作为判断的最重要的指标。总之,本研究中,磨玻璃囊腔性肺癌都是腺癌(或癌前病变),多囊、病灶最大径大于13.50mm 对判断其侵袭性有诊断价值。
囊腔性肺癌作为一类特殊表现,以往常由于认识不足而导致各种误漏诊,而详细的CT 检查如本研究使用的超高分辨率CT 靶扫描及其相关的三维重建可以提供更多详细信息或依据,有助于及时准确的诊断,其中非囊腔成分(即磨玻璃或实性部分)则是定性诊断的关键。

