玻璃体切除联合白内障手术治疗增生性糖尿病视网膜病变
黄郑华

[摘要] 目的 探讨玻璃体切除联合白内障手术治疗增生性糖尿病视网膜病变。方法 2017年1月—2019年1月对84例增生性糖尿病视网膜病变患者基础资料收集整合并纳入研究对象,按照随机设计原则划分为两组,即参照组42例、研究组42例。前组患者采用玻璃体切除术进行治疗,后组患者采用玻璃体切除联合白内障手术进行治疗,统计整合两组与治疗的相关数据指标情况并进行比较。结果 研究组术后视力明显优于参照组(P<0.05);研究组术后视力提升率明显高于参照组(P<0.05);研究组经手术后视网膜复位率明显高于参照组(P<0.05);研究组经治疗后并发症发生几率明显低于参照组(P<0.05)。结论 针对增生性糖尿病视网膜病变,采用玻璃体切除联合白内障手术治疗方法,治疗效果佳,视力恢复情况佳,安全性高,值得进一步推广。
[关键词] 玻璃体切除术;白内障手术;增生性糖尿病视网膜病变
[中图分类号] R779.6;R587.2 [文献标识码] A [文章编号] 1672-4062(2019)12(a)-0192-03
增生性糖尿病视网膜病变是糖尿病性视网膜微小血管障碍的共同并发症之一,且此疾病对患者影响较大,甚至会出现失明的情况,患者失明的主要原因是黄斑浮肿、玻璃体出血吸收困难、增生性视网膜剥离[1-2]。玻璃体手术和白内障手术通常在传统手术阶段进行,但是,增生性糖尿病性视网膜病变的患者,往往具有不同程度的白内障,晶状体的不透明度增加玻璃体手术的困难程度,同时,玻璃体手术可以恶化白内障的程度,而且会给之后的复查以及再次手术增加一定程度的困难[3]。随着白内障超声乳化和玻璃体切除术的不断进步发展和改善,一些外科医生选择了玻璃体手术结合白内障手术给患者进行治疗,此种方法可以迅速使患者的视力有所恢复,基于此,该文2017年1月—2019年1月以84例患者为研究对象,对玻璃体切除联合白内障手术治疗增生性糖尿病视网膜病变进行相关研究,现报道如下。
1 资料与方法
1.1 一般资料
对84例增生性糖尿病视网膜病变患者基础资料收集整合并纳入研究对象,按照随机设计原则划分该组患者为两组。参照组中,男女性别比例为24:18;最大年龄与最小年龄分别为76岁、45岁,平均年龄(69.12±2.05)岁;手术部位分布:41例患者为单眼手术,1例患者为双眼手术;糖尿病病程6~15年,平均(10.97±3.08)年。研究组中,男女性别比例为20:22,最大年龄与最小年龄分别为78岁、41岁;平均年龄(71.10±2.99)岁;手术部位分布:40例患者为单眼手术,2例患者为双眼手术;糖尿病病程4~15年,平均(11.28±4.59)年。经检验发现组间基础资料差异无统计学意义(P>0.05),可开展统计学处理。
1.2 治疗方法
参照组给予患者玻璃体切除术进行治疗具体操作如下:患者取平卧位,2%利多卡因注射液+0.75%布比卡因注射液球后神经阻滞麻醉,常规消毒、包巾、铺巾,开睑器开睑。做距角巩缘3.5 mm巩膜常规标准三通道切口,放置灌注头,用25G玻切头,由切口进入玻璃体腔,从中央开始缓慢切除混浊的玻璃体及增生的机化膜,再到周边区。当切除到玻璃体后皮质时,用吲哚菁绿进行染色,剥离已染色的黄斑前膜及后极部内界膜,予毕行全视网膜光凝(黄斑区不光凝)。根据视网膜被牵拉脱离的情况给予注入惰性气体或硅油。完毕,关闭切口,检查各切口闭合良好,指测眼压Tn,典必舒眼膏涂眼,包扎术眼,术毕。
研究组给予患者玻璃体切除联合白内障手术进行治疗具体操作如下:术前散瞳,用0.75%布比卡因和2%利多卡因于球后局部麻醉,切开3.2 mm透明角膜隧道的主切口,用穿刺刀进行角膜侧切口,前房注入粘弹性剂,超声乳化晶体摘除术(Phaco)[4]:进行直径5.0 mm的连续环形撕囊术,晶状体囊袋内超声乳化摘除晶状体核,吸出残留的晶状体皮质,抛光后囊袋注入粘弹性剂,植入折叠人工晶体。用25G玻切头,由切口进入玻璃体腔,从中央开始缓慢切除混浊的玻璃体及增生的机化膜,再到周边区。当切除到玻璃体后皮质时,用吲哚菁绿进行染色,剥离已染色的黄斑前膜及后极部内界膜,予毕行全视网膜光凝(黄斑区不光凝)。根据视网膜被牵拉脱离的情况给予注入惰性气体或硅油。完毕,关闭切口,检查各切口闭合良好,指测眼压Tn,典必舒眼膏涂眼,包扎术眼,术毕。
1.3 观察指标
①对比组间术后视力情况;②对比组间视力提升率;③对比组间并发症发生几率;④对比组间术后视网膜复位率。术后4~6周局部用抗生素滴眼液,非甾體化合物滴眼液,少部分患者使用睫状肌麻痹剂,防止瞳孔粘连。随访观察时间在6~8个月,定期记录患者视力矫正、眼压、并发症。根据患者的状况,进行荧光素眼底血管造影(FFA)及抗新生血管治疗, BC-VA(best corrected visual acuity,最佳矫正视力)改善2行以上,表示视力有所改善。
1.4 统计方法
应用SPSS 20.0统计学软件进行数据分析,其中计量资料以(x±s)表示,组间比较采用t检验;计数资料以频数(n)和百分比(%)表示,组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
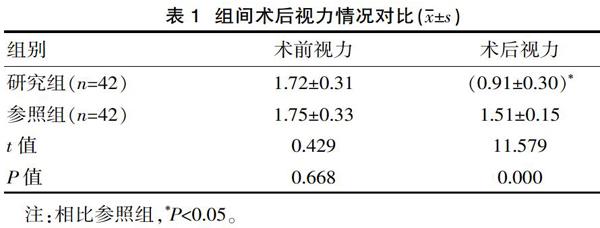
2.1 对比组间术后视力情况
研究组术后视力明显优于参照组,差异有统计学意义(P<0.05),见表1。
表1 组间术后视力情况对比(x±s)
注:相比参照组,*P<0.05。
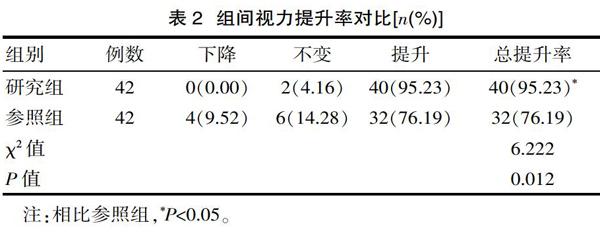
2.2 视力提升率
研究组术后视力提升率明显高于参照组,差异有统计学意义(P<0.05),见表2。
表2 组间视力提升率对比[n(%)]
注:相比参照组,*P<0.05。
2.3 并发症发生几率
研究组经治疗后并发症发生几率明显低于参照组,差异有统计学意义(P<0.05),见表3。
表3 组间并发症发生几率对比
注:相比参照组,*P<0.05。
2.4 术后视网膜复位率
研究组经手术后视网膜复位率明显高于参照组,差异有统计学意义(P<0.05),见表4。
表4 两组治疗效果对比[n(%)]
注:相比参照组,*P<0.05。
3 讨论
在增生性糖尿病视网膜病变临床治疗中,同时使用白内障手术和玻璃体切除手术,能够有力地改善患者的视力。在医疗技术的持续发展中,联合手术的应用较为广泛,但联合手术方法的前提是手术操作人员的技术水平以及设备条件,通过这种手术方法不仅能达到良好的视力改善,且并发症发生几率低有着较高的安全性,所以一些外科医生选择了玻璃体手术结合白内障手术给患者进行治疗[5-7]。
增生性糖尿病视网膜病变对患者的视觉机能带来重大影响,降低患者的生活质量。玻璃体切除手术是通过切除混浊的玻璃体和增生的纤维膜,可以缓解视网膜的牵引,恢复折射性介质的透明性,从而改善患者的视力,从而可以使患者在经过手术治疗以后可以正常的生活、工作。由于糖尿病的影响,白内障往往发生得更早或在单纯的玻璃体切除手术后可加速白内障的进展,随着白内障超声乳化术加人工晶体植入术临床水平的改善,并用白内障手术联合玻璃体手术成为临床常用治疗方案,有以下优点:微创外伤、清晰远见、准确剥离,减少对患者的手术、麻醉次数,治疗费用减少,这对于患者来说优势较多。同时可以切开后囊,容易进行手术操作,完全去除血管新生膜,改善视力。另外,瞳孔活性可在并用玻璃体手术后维持在2 WK-1 MO以内,以防止后续粘连[8]。
综上所述,该次研究后得出,研究组术后视力明显优于参照组(P<0.05);研究组术后视力提升率明显高于参照组(P<0.05);研究组经手术后视网膜复位率明显高于参照组(P<0.05);研究组经治疗后并发症发生几率明显低于参照组(P<0.05)由此可得,针对增生性糖尿病视网膜病变,采用玻璃体切除联合白内障手术治疗方法,治疗效果佳,视力恢复情况佳,安全性高,值得进一步推广。
[参考文献]
[1] 储昭节,王彤,潘小燕,等.康柏西普辅助玻璃体切除联合人工晶体植入手术与序贯手术治疗增生性性糖尿病视网膜病变对比研究[J].陕西医学杂志,2019,48(7):870-872.
[2] 沙亚飞,段松岚,王训刚.糖尿病视网膜病变玻璃体切除术后发生新生血管性青光眼的因素分析[J].国际眼科杂志,2018,18(10):1909-1911.
[3] 余海江.玻璃体切除联合超声乳化对PDR患者视力及并发症的影响[J].国际眼科杂志,2018,18(9):1640-1642.
[4] 王茜.玻璃体切除术联合白内障超声乳化吸除术治疗老年糖尿病视网膜病变的连续观察[J].中国实用医药,2018,13(24):63-64.
[5] 陆妍霞,韩文龙.超声乳化术并玻璃体切除术联合羟苯磺酸钙治疗白内障合并增生性糖尿病視网膜病变观察[J].中国药师,2018,21(7):1196-1198.
[6] 宋晶.两种手术方式治疗增生性糖尿病视网膜病变并发症分析[J].基层医学论坛,2018,22(4):454-456.
[7] 赵明贵,张士红,孙玉波,等.玻璃体切除手术联合雷珠单抗不同给药方案治疗增生性糖尿病视网膜病变[J].眼科,2019, 28(2):115-119.
[8] 王雪.手术室护理对玻璃体切除术联合白内障超声乳化摘除加人工晶状体植入术治疗增生性性糖尿病视网膜病变患者手术效果的影响[J].世界最新医学信息文摘,2017, 17(63):212,217.
(收稿日期:2019-09-03)

