糖尿病患者合并尿路感染病原菌分布及耐药性
郑钦钦

[摘要] 目的 获取糖尿病患者合并尿路感染病原菌分布及耐药性信息,为其临床治疗提供参考依据。方法 以2018年1月—2019年6月为研究时间段,将该时间段在该院治疗的糖尿病患者合并尿路感染患者200例作为研究对象,采集尿液标本,进行细菌配套与药敏试验,分离鉴定菌株,记录病原菌分布情况及其耐药性分析结果。结果 200例糖尿病患者合并尿路感染病患者,经血糖水平检测结果显示:空腹血糖为(8.4±2.1)mmol/L、餐后2 h血糖为(13.2±1.3)mmol/L、糖化血红蛋白为(8.2±1.1)%;共分离出172株病原菌,阳性检出率为86.00%,其中,6株为真菌,占比为3.49%,45株为革兰阳性菌,占比为26.16%,121株为革兰阴性菌,占比为70.35%,远高于真菌及革兰阳性菌,数据差异有统计学意义(P<0.05);不同病原菌对于不同抗菌药物展现出不同的耐药性,其中,大肠埃希菌对阿莫西林、氨苄西林、复方新诺明耐药性较高,粪肠球菌耐药性相对较低,均小于50.00%。结论 糖尿病患者合并尿路感染病原菌多为革兰阴性菌,鉴于不同病原菌对于抗菌药物耐药性的差异,应该按照细菌培养结果及药敏试验结果,选择合适抗菌药物,确保其治疗效果。
[关键词] 糖尿病;尿路感染;病原菌分布;耐药性
[中图分类号] R587 [文献标识码] A [文章编号] 1672-4062(2019)12(a)-0023-03
糖尿病是目前临床上发病率极高的慢性代谢性疾病,其病程漫长,随着病程的进展,会逐步累及心、脑、肾、眼睛、足部等器官组织,危害甚大。這种疾病会破坏人体内环境平衡,影响糖类、脂肪、蛋白质代谢,继而影响到人体内分泌系统、免疫系统及营养吸收系统,会增加疾病治愈的难度,增大手术治疗的风险[1-2]。由于糖尿病患者血液中,白细胞游走、吞噬、趋化、杀菌的能力弱化,机体免疫力显著下降,易并发呼吸道感染、尿路感染等继发性感染症状[3]。该次试验选取2018年1月—2019年6月收治的200例患者为对象,旨在获取糖尿病患者合并尿路感染病原菌分布及耐药性信息,为其临床治疗提供参考依据,现报道如下。
1 资料与方法
1.1 一般资料
将在该院治疗的糖尿病患者合并尿路感染患者200例作为研究对象,采集患者基本资料进行统计分析,具体如下:男性108例,女性92例;年龄最小者55岁,最大者81岁,平均年龄为(69.06±4.20)岁;糖尿病病程最短为3年,最长为12年,平均病程为(6.05±1.84)年。入选者均为2型糖尿病患者,空腹血糖不低于7.01 mmol/L,糖化血红蛋白不低于6.5%,口服葡萄糖耐量试验中2 h血糖不低于11.1 mmol/L,符合美国糖尿病协会(ADA)2010年制定的2型糖尿病诊断标准,且经临床综合检查,符合尿路感染的诊断标准,中段尿细菌定量培养形式菌落数不少于105个/mL,清洁离心中段尿沉渣镜检白细胞数大于5个/HP[4]。该次试验计划合乎医学伦理道德规范,患者知悉试验内容,自愿将临床资料纳入研究,将妊娠期糖尿病、自身免疫异常患者等排除在外[5]。
1.2 方法
该次试验选用法国梅里埃ATB半自动细菌鉴定药敏分析仪、凤凰全自动细菌鉴定药敏分析仪、BD血培养仪,采集尿液标本前,停用抗菌药物,患者以肥皂水、清水清洁排尿部位后,与清晨首次排尿时,采集10 mL中段尿于洁净容器内,加盖后尽快送检。工作人员依照《全国临床检验操作规程中》菌株鉴定及药敏试验的流程及规范,进行菌株分离,确定菌种,采用K-B法进行药敏试验。
1.3 评价标准
统计记录这200例糖尿病患者合并尿路感染病患者尿液标本中检测出来的病原菌名称及相应例数,计算发生率,记录这些病原菌对于临床常用抗菌药物的耐药性情况,计算百分比。
1.4 统计方法
该次使用SPSS 21.0统计学软件处理数据;其中,计量资料使用(x±s)表示,并用t检验;计数资料用百分率(%)表示,并用χ2检验;P<0.05为差异有统计学意义。
2 结果
2.1 糖尿病患者合并尿路感染病患者的病原菌分布情况
200例糖尿病患者合并尿路感染病患者,经血糖水平检测结果显示:空腹血糖为(8.4±2.1)mmol/L、餐后2 h血糖为(13.2±1.3)mmol/L、糖化血红蛋白为(8.2±1.1)%;共分离出172株病原菌,阳性检出率为86.00%,其中,6株为真菌,占比为3.49%,45株为革兰阳性菌,占比为26.16%,121株为革兰阴性菌,占比为70.35%,远高于真菌及革兰阳性菌,数据差异有统计学意义(P<0.05)。见表1。
表1 糖尿病患者合并尿路感染病患者的病原菌分布
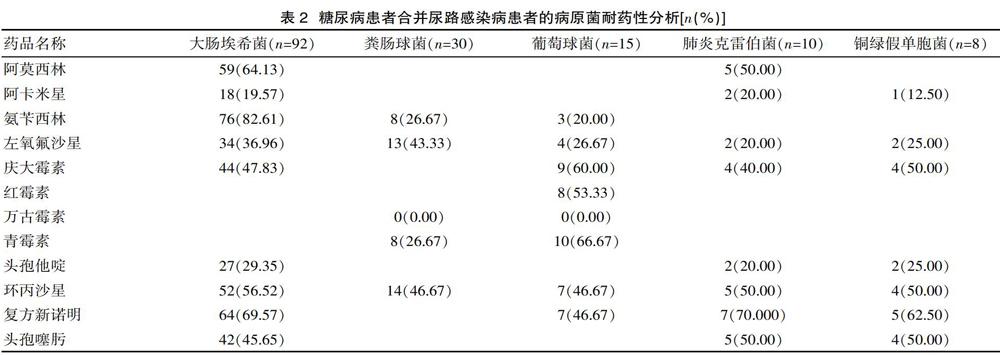
2.2 糖尿病患者合并尿路感染病患者的病原菌耐药性分析结果
不同病原菌对于不同抗菌药物展现出不同的耐药性,其中,大肠埃希菌对阿莫西林、氨苄西林、复方新诺明耐药性较高,粪肠球菌对环丙沙星、左氧氟沙星耐药性较高,葡萄球菌对庆大霉素、红霉素、青霉素、环丙沙星、复方新诺明耐药性较高,肺炎克雷伯菌对阿莫西林、环丙沙星、复方新诺明、头孢噻肟耐药性较高,铜绿假单胞菌对庆大霉素、环丙沙星、复方新诺明、头孢噻肟耐药性较高。见表2。
3 讨论
糖尿病是一种临床常见的代谢性疾病,其基本特征为高血糖,根据病症特点,可分为Ⅰ型糖尿病和2型糖尿病这两种症型,二者比例约为1:9[6]。据世界卫生组织的不完全统计,全世界糖尿病患者有3亿多,而其中绝大多数都是2型糖尿病患者。2型糖尿病的病因为胰岛素生物作用缺陷,以过度肥胖、疲乏无力为主要临床表现。作为一种慢性进展性疾病,糖尿病会使得患者长期血糖偏高,并发酮症酸中毒、高渗性高血糖状态、心脑血管疾病、糖尿病肾病、糖尿病周围神经病变等症状,导致患者残疾甚至危及患者性命,确诊后应长期服用二甲双胍、达格列净等降糖药物进行治疗[7]。
作为一种终身性疾病,糖尿病是不可治愈的,具有疗程长、预后差的特点,而且由于疾病对于血液免疫机制的影响,患者以并发尿路感染。糖尿病会引发血管病变,引起血供障碍,继而增加肾组织感染风险,且糖尿病是继发神经原性膀胱、尿潴留的高危因素,而这些病症会使得患者膀胱内大量细菌防治,如若患者应用导尿管,极易发生逆行性尿路感染[8]。该外,糖尿病患者的尿液高糖、长期营养不良、低蛋白血症等因素,也有利于细菌的生长繁殖,增加尿路感染发生率。现阶段,抗菌药物滥用,使得病原菌耐药性大大提升,要想改善糖尿病患者的生存质量,提升尿路感染治疗效果,就应该准确分析糖尿病患者合并尿路感染病原菌的分布情况,对其耐药性进行分析,从而对症下药。该次试验结果表明,糖尿病患者合并尿路感染病原菌多为革兰阴性菌,分布最多的依次为大肠埃希菌、粪肠球菌、葡萄球菌、肺炎克雷伯菌及铜绿假单胞菌,其中,大肠埃希菌对氨苄西林、复方新诺明、阿莫西林耐药性较高,粪肠球菌对环丙沙星、左氧氟沙星耐药性较高,在临床用药时,应该根据患者具体情况对症下药。
综上所述,糖尿病患者合并尿路感染病原菌多为革兰阴性菌,鉴于不同病原菌对于抗菌药物耐药性的差异,应该按照细菌培养结果及药敏试验结果,选择合适抗菌药物,确保其治疗效果。
[参考文献]
[1] 应建飞,汪一萍,俞燕红,等.2型糖尿病合并尿路感染病原菌的分布及耐药性分析[J].中国乡村医药,2019,26(10):44-45.
[2] 李小梅,赵远芳,何敏.2型糖尿病合并尿路感染患者的病原菌分布及耐药性分析[J].中国社区医师,2019,35(1):44-46.
[3] 杨宗桥,付善书,付敏.糖尿病患者尿路感染病原菌分布及耐药性分析[J].检验医学与临床,2018,15(20):3129-3132.
[4] 韦月玉,许振培,劳世晖,等.老年糖尿病肾病留置尿管患者尿路感染病原菌及耐药性分析[J].中华医院感染学杂志,2018,28(17):2596-2598.
[5] 叶桦秀,李丽丽,江莉莉.老年糖尿病合并尿路感染的病原菌分布及耐药分析[J].糖尿病新世界,2018,21(9):29-30.
[6] 韩竖霞,倪维.老年糖尿病患者尿路感染的病原菌分布及耐药性分析[J].中国医药导报,2018,15(10):55-57.
[7] 夏文博,郭晓燕,王革.糖尿病患者合并尿路感染的病原菌耐药性监测[J].宁夏医学杂志,2018,40(3):276-278.
[8] 吳庆花.2型糖尿病合并尿路感染患者的病原菌耐药性分析[J].检验医学,2018,33(1):95-96.
(收稿日期:2019-09-10)

