完全经乳晕入路腔镜甲状腺切除术的临床体会(附36例报告)
刘 文
(湘南学院附属医院,湖南 郴州,423000)
甲状腺结节常见,流行病学研究表明,在碘充足地区,可触及甲状腺结节的女性患病率约为5%,男性约为1%;高分辨率超声可在19%~68%的随机抽查人群中探测到甲状腺结节[1]。传统甲状腺手术会在患者颈部留下瘢痕,不利美观,尤其女性患者难以接受。近十几年,随着高清腔镜的推广、腔镜器械的改进,腔镜下图像不但放大而且更加清晰,从而使手术操作较传统甲状腺手术更加精细,并减少了喉返神经、甲状旁腺等重要组织结构的损伤,受到外科医生的推崇;由于完全乳晕入路腔镜甲状腺手术切口小,即使留有轻微瘢痕也处于非常隐蔽的部位,美容效果越来越被患者尤其年轻女性所接受。为满足患者对甲状腺手术的美容要求,我科自2014年组建腔镜甲状腺手术团队并完成我院首例手术,至今共开展此类手术152例,现将2016年7月至2017年6月施行的36例乳晕入路腔镜甲状腺手术的体会报道如下。
1 资料与方法
1.1 临床资料 病例选择标准:(1)无颈部手术史;(2)甲状腺功能、旁腺功能检查(T3、T4、FT3、FT4、TSH、PTH)正常;(3)甲状腺彩超检查提示:甲状腺结节直径<5 cm,彩超报告提示良性可能性大(TI-RADS 3类),无颈部淋巴结异常肿大;(4)术前检查凝血、血常规、胸部X线摄影、纤维喉镜、肝肾功能、电解质基本正常。本组36例患者中男3例,女33例,平均(42.4±15.2)岁,结节大小平均(3.2±1.2)cm。
1.2 手术方法 气管内插管全身麻醉,患者取平卧斜坡位,两腿分开,于患者颈部标出结节位置、甲状软骨、胸锁乳突肌、胸锁关节、胸骨上缘及胸前皮下扇形分离区域。常规颈胸部消毒铺巾,术者立于患者两腿之间,扶镜助手立于患者右侧。采用双侧乳晕入路,拟定第1穿刺孔1 cm切口,选择于右侧乳晕3点作为观察孔,另2个穿刺孔分别于右乳晕11点及左乳晕1点做0.5 cm、1 cm切口为操作孔。先于右侧乳晕3点处皮肤、皮下组织注射“止血水(1 mg肾上腺素+500 mL生理盐水)”,用尖刀片切开皮肤、皮下组织1 cm后,由切口向胸前皮下扇形分离区域内注射“止血水”50~100 mL,胸骨柄以上区域注射空气50~100 mL;然后用无损伤分离棒于皮下向上穿刺分离达胸骨上缘,多次穿刺分离胸前皮下扇形分离区域,形成皮下隧道,初步预造操作空间,切口内穿刺1 cm Trocar后置入腹腔镜,荷包缝合切口,以防漏气,接气腹机,压力维持在6 mmHg。同法于左右乳晕穿刺相应大小Trocar建立操作孔。在腔镜直视下用超声刀于胸部深浅筋膜间隙、颈阔肌深面分离,以扩大空间,上至甲状软骨下缘水平,左右显露胸锁乳突肌外侧缘。分离胸前、颈阔肌深面疏松结缔组织时遵循“天黄地红”的原则,“天黄”指颈、胸前壁的黄色脂肪组织,“地红”指颈、胸前肌群及筋膜,即在脂肪层与肌肉层间分离[2],见图1。用超声刀切开颈白线,无损伤抓钳牵开一侧带状肌,在甲状腺真假被膜间隙内钝性分离疏松组织,充分显露甲状腺前面及侧方后,自皮肤刺入缝针粗丝线缝合牵引带状肌。游离、切断甲状腺峡部及锥状叶(图2)。无损伤抓钳抓住甲状腺下极组织并向前内侧适当提拉牵引,用超声刀在真假被膜间遵循“精细化被膜解剖技术”[3],紧贴甲状腺真被膜钝性游离甲状腺,依次显露下极血管、中静脉及上极血管,用超声刀按“防波堤”技术凝闭后切断血管[4],其中上极动脉后支注意保留,以防止术后上甲状旁腺缺血。游离下极血管时,注意显露“发亮”的喉返神经及黄色的甲状旁腺(图3、图4),小心分离,避免损伤,尤其超声刀的热损伤。完成甲状腺大部分游离后,行包含结节在内的甲状腺腺叶大部切除术,保留甲状腺后被膜。同法行对侧甲状腺次全切除术。创面严密止血,嘱麻醉师鼓肺,检查无出血,将标本置入标本袋经左乳晕操作孔取出,对于较大的肿块,均在标本袋内将其用手术剪剪开或分次取出,囊性肿块剪开吸尽囊液后取出。在带状肌深面放置引流管,经左乳晕1 cm切口引出并固定,退出手术器械,排尽残留气体,分别皮内缝合切口。胸部予以胸带加压包扎。本组病例常规行术中快速冰冻及术后常规病理检查,均提示为良性病变。
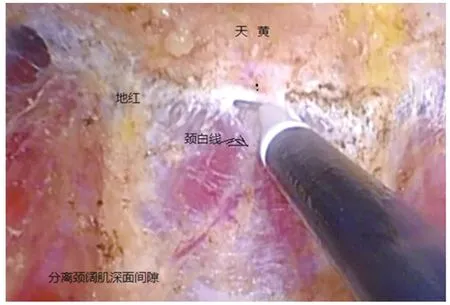
图1 “天黄地红”的颈阔肌深面间隙,电凝钩上方为颈部脂肪组织,下方为带状肌、胸锁乳突肌

图2 在气管前方用超声刀切断峡部及锥状叶

图3 在甲状腺下极显露“发亮”的喉返神经
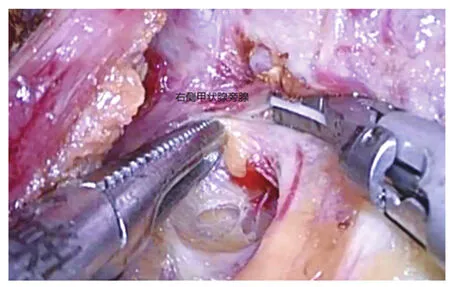
图4 在甲状腺下极显露黄色的甲状腺旁腺
2 结 果
36例顺利完成手术,结节大小平均(3.2±1.2)cm,手术时间平均(2.1±0.7)h;术中出血量平均(40.7±9.2)mL;术后引流量平均(36.5±17.2)mL,术后平均住院(6.8±0.7)d。切口引流管于术后48 h拔除。术后2例患者出现胸前区皮下积液,经注射器抽吸积液后用弹力绷带加压包扎后积液消失。4例患者出现口周、四肢麻木感,抽血检查血钙及甲状腺旁腺激素低于正常值,予以口服碳酸钙片、骨化三醇胶囊,2 d后恢复正常。1例手足抽搐,立即抽血检查,血钙及甲状腺旁腺激素低于正常值,同时静脉注射葡萄糖酸钙10 mL,限制肉类、乳品及蛋类摄入,并口服碳酸钙片、骨化三醇胶囊,两周后停药,复查血钙及甲状旁腺激素恢复正常,门诊随访,未再出现手足抽搐。1例患者胸前区皮肤有紧绷感,检查见局部皮肤轻度水肿,予以红外线照射等理疗1周后水肿消失。36例患者中30例行双侧甲状腺次全切除术,6例行单侧腺叶切除术,术后平均随访(12.4±6.1)个月,均无肿瘤复发,手术切口愈合后瘢痕在乳晕旁,呈线条样,不明显。术后病理诊断示:结节性甲状腺肿29例(80.6%),甲状腺肿伴滤泡上皮增生活跃2例(5.6%),甲状腺腺瘤5例(13.9%)。
3 讨 论
3.1 手术适应证及禁忌证 自1997年Hüscher等首次开展腔镜甲状腺腺叶切除术以来,其手术适应证及禁忌证一直是研究的热点[5]。由于腔镜甲状腺手术与胸、腹腔手术不同,无自然腔隙,需人工在组织间隙内制造手术空间,同时颈部结构狭长,甲状腺血运丰富,且与周围组织器官毗邻紧密,造成腔镜甲状腺手术难度较大。如肿块过大,更增加手术难度[6]。对于较大肿块,宜充分游离腺体,经皮缝合带状肌牵引,必要时经皮缝合腺体进行牵引,如肿块为囊性病变,可采用切开减压以减小体积的方法充分扩展手术空间。本研究认为,初期开展腔镜甲状腺手术宜选择良性病变,肿块直径不超过5 cm。在操作熟练、积累经验后,超过5 cm的囊性肿块,可切开减压;实性肿块,可用超声刀分块切除。
3.2 手术经验与技巧 回顾我科36例完全乳晕入路腔镜甲状腺切除术顺利开展的经验,我们认为初期开展此手术,首先要求术者具备丰富的开放甲状腺手术经验,熟悉甲状腺的局部解剖、病理,有应对术中意外情况的能力。第二,对腔镜器械系统的认识,掌握摄像系统、气腹机、能量器械(单双极电凝、超声刀)的正确使用及其特点。第三,熟练腔镜操作技术(包括镜下缝合打结、助手的扶镜配合),在腔镜模拟器下反复练习。第四,开展初期即固定团队成员,组织学习与手术有关的知识,观摩手术视频,反复总结、讨论,形成手术流程及注意事项。第五,组织团队成员到成熟开展此手术的医院观摩、学习。第六,初期开展时注意选择合适的病例。
文献报道[7],腔镜甲状腺切除术中转开放的主要原因有出血难以止血、肿块巨大不便操作、术中冰冻切片检查为甲状腺癌需行颈侧区淋巴结清扫。通过36例完全乳晕入路腔镜甲状腺切除术的实践,我们的经验及技巧有:(1)正确的手术平面的确认。乳晕区皮肤及皮下组织切开并注射“止血水”后,用无损伤分离棒沿乳腺表面进行皮下隧道的分离,过深,易损伤乳腺或胸大肌;过浅,易损伤皮肤,除造成术中出血或术后皮肤血斑、皮下积液,甚至皮瓣坏死外,还会影响下一步颈部空间的建立。(2)操作孔隧道一定要汇入观察孔隧道,利于胸部空间建立,便于颈部皮瓣的分离。(3)手术通道建立完毕后,应挤出术野原注射的“止血水”,否则使用超声刀时烟雾多,容易影响视线,需反复多次排出烟雾而停止操作,从而延长了手术时间。我们使用超声刀产生烟雾时,主动、及时地将腔镜退回Trocar,同时迅速开放操作孔,排出含烟雾气体。此时可采用适当的气腹机流量,维持手术空间[8]。(4)制造空间时术中气体压力维持稳定,加上腔镜的放大作用,可见解剖间隙内有“天使的发丝”的纤维组织[9],使得解剖层次清楚,提高了术野组织结构的辨识度。(5)在带状肌浅面分离建立空间时,应注意显露双侧胸锁乳突肌,如解剖平面正确,一般颈白线在腔镜下清晰可辨,充分切开颈白线,上见甲状软骨,下见黄色的气管前脂肪组织,以利甲状腺的解剖。(6)进入带状肌后间隙后,我们一般先在甲状腺真假背膜间分离,显露甲状腺前面,在峡部下方分离脂肪组织,寻及气管后,以气管为“路标”[10],在气管前方切开峡部。然后,按“精细化背膜解剖技术”由下极向上分离甲状腺,血管用超声刀采用“防波堤”技术切断,紧贴背膜分离,可观察到旁腺、喉返神经表面的细小血管,进一步确认,再加上新兴技术如超声刀的应用,可减少喉返神经损伤、甲状旁腺误切、气管损伤、血管出血等并发症的发生。我们认为,正确使用超声刀,每次切割组织时遵循“薄”、“透”、“少”的方法,利于对组织结构的辨认,可减少出血,使术野清晰,是避免严重并发症的主要条件。(7)甲状腺前面显露后,可用丝线经皮带状肌缝合牵引,以利甲状腺的进一步显露。(8)甲状腺质地较脆,对腺体钳夹容易出血,导致术野红染,增加手术难度。我们采用采用“推、挤、托、撬”的办法,以减少直接钳夹甲状腺导致的出血。我们认为初期开展腔镜下甲状腺切除术,严格的病例选择、术者的技术水平(开放手术经验及腔镜下操作能力)、稳定的团队、器械设备的条件是降低中转率的关键。
3.3 问题与发展 随着人们生活水平的提高,对医疗的要求在治愈疾病、提高生活质量的同时,也注重手术的美容效果,尤其女性患者。经乳晕入路腔镜甲状腺切除术正是以美容为特性,颈部无切口,胸部瘢痕小,可被内衣遮盖,逐步被越来越多的患者所接受。但目前经乳晕入路腔镜甲状腺切除术仍是新技术,还存在一定问题,如术中术者对甲状腺及其周围组织缺乏直接触诊,可导致遗漏甲状腺小结节、误切甲状旁腺、不能准确估计剩余甲状腺组织;手术分离创面大、手术时间较长,手术费用较高及CO2气体相关并发症等。但我们认为,随着医学科技的发展,手术器械的研发应用,术者腔镜下操作能力的提高,经乳晕入路腔镜甲状腺切除术会更加安全、有效、简便,有望成为治疗甲状腺疾病的常规术式。

