宫腔声学造影联合三维能量多普勒定量分析对宫腔内病变的诊断价值
黄湖,余蓓蓓,赵雅萍,杨琰,金慧佩,周秀萍
(温州医科大学附属第二医院 超声影像科,浙江 温州 325027)
宫腔内病变是一种常见的妇科疾病,近年来发病率有增加趋势,其临床表现为子宫异常出血、继发贫血、不孕不育或习惯性流产等,严重影响了广 大女性的生活质量及生殖健康。本研究通过生理盐水宫腔声学造影(saline infusion sonohysterography,SIS)联合三维能量多普勒成像(three-dimensional power Doppler imaging,3D-PDI)对宫腔内病变进行定性定位诊断,并对感兴趣区域血流量化分析,探讨其在宫腔内良性病变中的诊断及鉴别诊断价值。
1 对象和方法
1.1 对象 选取温州医科大学附属第二医院2016年12月至2018年4月经阴道超声(transvaginal ultrasonography,TVS)拟诊为宫腔内病变的患者109例,年龄21~59岁,平均(39.1±8.2)岁,临床表现为子宫异常出血就诊者76例,继发贫血10例,因不孕就诊者15例,无症状体检18例。所有患者造影前均进行常规白带检查及妇科检查,以排除生殖道感染、重度宫颈疾病等,行常规TVS排除子宫及附件恶性肿瘤,造影后行手术治疗,并经病理证实。本研究已通过本院医学伦理委员会审批。
1.2 仪器与方法
1.2.1 仪器:采用美国GE公司Voluson E8超声诊断仪,RIC5-9-D腔内容积探头,频率5~9 MHz,兼有二维和三维扫查功能。配有VOCAL(virtual organ computer-aided analysis)分析软件,可获得能量直方图和相关容积血流参数:包括血管化指数(vascularization index,VI)、血流指数(flow index,FI)、血管化血流指数(vascularizationflow index,VFI)。
1.2.2 检查方法:有周期性月经的患者均在月经周期的增生早期即月经干净后3~7 d进行。造影前向患者告知检查的目的、过程、可能出现的不良反应及检查后的注意事项,并签署知情同意书。患者排尿后躺在妇科检查床上,会阴部消毒、铺巾后置窥阴器,宫腔内放置一次性子宫造影通水管后,向球囊内注入2.0 mL左右的0.9%氯化钠溶液并下拉球囊至宫颈内口处,去除窥阴器,腔内容积探头套无菌避孕套后放至阴道穹窿,常规扫查子宫及双侧附件,重点观察宫腔内病变后,用20 mL注射器向造影管内缓慢注入0.9%氯化钠溶液以膨胀宫腔,密切观察患者情况,并记录宫腔内病变的位置、数目、大小、回声、基底部及与肌层的关系,PDI观察宫腔内病灶的血流信号分布情况,最后以宫腔为重点取样,调整容积取样框大小,启动3D-PDI模式,嘱患者屏气,保持探头位置固定,对感兴趣区进行扫描,获取三平面容积数据,存储以备后续处理分析。3DPDI模式均使用同一预设值,PRF 0.6 MHz,操作过程严格参照《妇科超声造影临床指南》[1]进行,完毕后抽出宫腔内液体,嘱患者适当休息。
1.2.3 图像分析: 选择最佳的参考平面,应用VOCAL 分析软件,每15°选取一个切面,每个病灶选择12个不同切面(旋转180°),手动描绘出病灶轮廓后,软件自动计算出病灶体积及肌瘤突向宫腔内的体积,再应用三维能量直方图分析软件,获得病灶的3个容积血流参数值。
1.2.4 黏膜下肌瘤分型标准:按照欧洲妇科内镜协 会(European Society for Gynaecological Endoscopy,ESGE)根据肌瘤与子宫肌层的关系,将黏膜下肌瘤分为3种类型,0型:肌瘤有瘤蒂,全部位于子宫腔内未累及肌层;I型:肌瘤无瘤蒂,大部分突向宫腔,累及肌层的体积<50%; II型:肌瘤无瘤蒂,小部分突向宫腔,累及肌层的体积≥50%[2]。
1.3 统计学处理方法 采用SPSS22.0统计学软件进行分析,计量资料以±s表示,2组间VI和VFI的比较采用Mann-Whitney U检验,FI的比较采用独立样本t检验,计数资料采用Fisher确切概率法。P<0.05为差异有统计学意义。
2 结果
0.9%氯化钠溶液注入后宫腔扩张,内膜及宫腔内病变清晰可见,与造影前的TVS声像图形成鲜明对比。本组109例患者中,内膜息肉36例,黏膜下肌瘤44例,内膜增生16例,血凝块9例,黏膜下肌瘤合并内膜息肉4例,TVS检查漏误诊29例,而SIS联合3D-PDI仅2例误诊(见表1)。
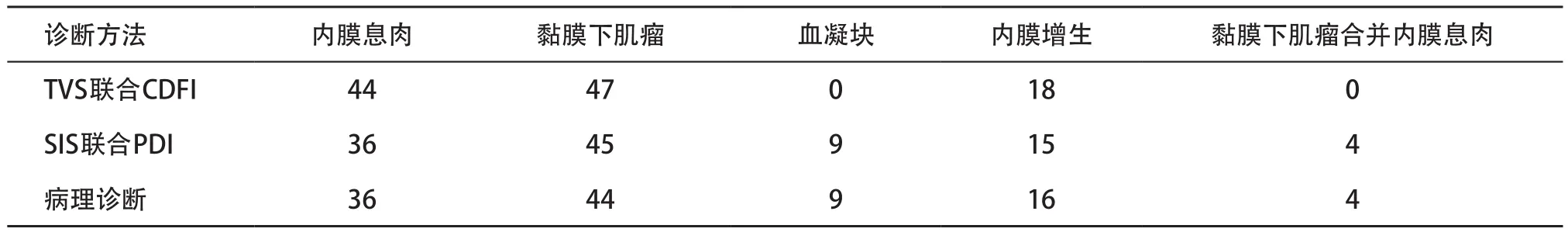
表l TVS、SIS诊断宫腔内病变与病理结果对照(例)
本组内膜息肉合计40例,单发33例,多发7例,共52枚,直径4~31 mm,宫腔造影可见内膜息肉以高回声为主,呈椭圆形或丘状,边界清,与内膜层相连续,有蒂或宽基底,以宽基底多见,SIS可清晰显示内膜息肉的数目、大小及基底部,PDI可探及基底部星点状或短棒状血流信号(见图1)。本研究中TVS联合彩色多普勒血流显像(color Doppler flow imaging,CDFI)诊断44例内膜息肉中有30例诊断正确,其中有4例TVS显示一枚椭圆形单发息肉,SIS可见多发息肉呈丘状排列,其余4例为血凝块,4例为黏膜下肌瘤,6例为内膜增生。4例因合并黏膜下肌瘤而漏诊。TVS联合CDFI诊断内膜息肉的准确率、特异度、敏感度分别为:78%、80%、75%,漏诊率25%,误诊率20%;SIS联合3D-PDI诊断内膜息肉的准确率、特异度、敏感度分别为:98%、97%、98%。
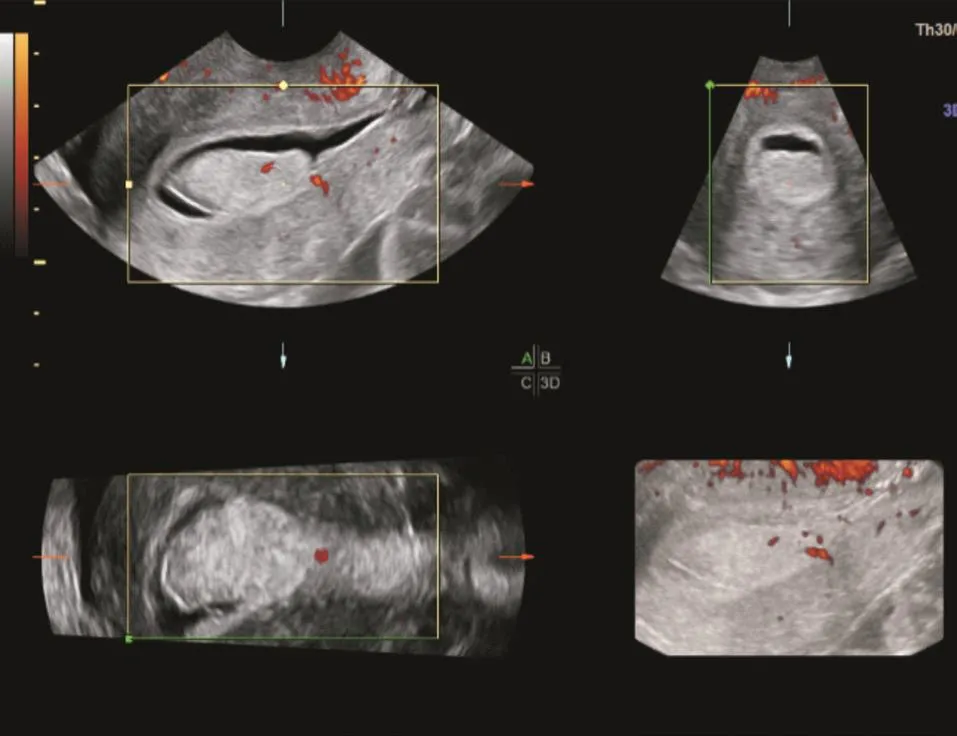
图1 子宫内膜息肉患者SIS联合3D-PDI影像表现(宫腔内可见一枚内膜息肉,大小31 mm×8 mm,宽基底,蒂部附着于前壁内膜,3D-PDI示基底部可见短棒状血流信号)
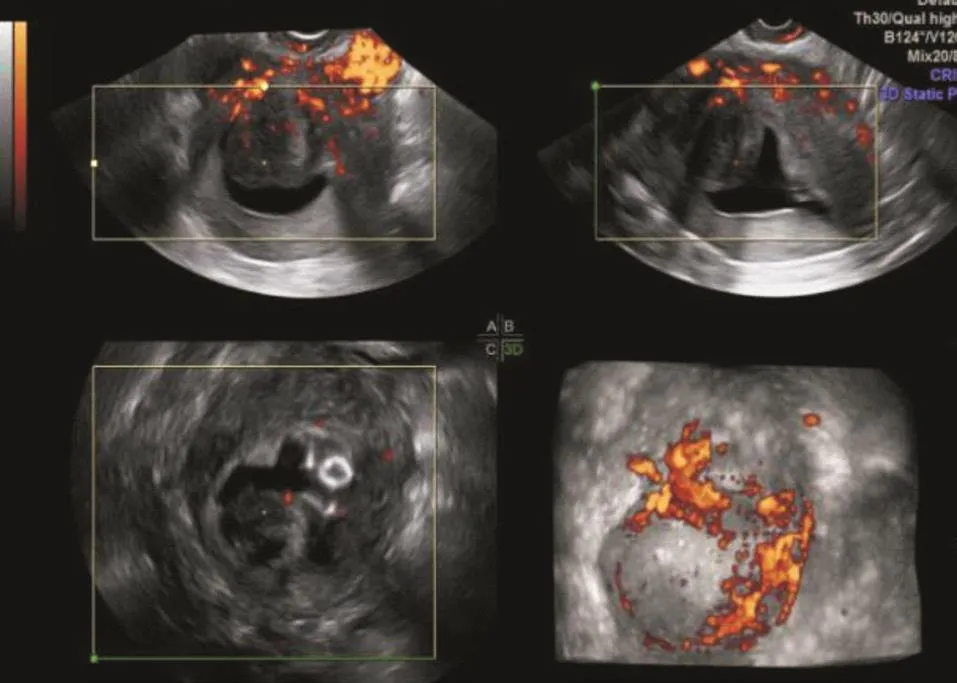
图2 子宫黏膜下肌瘤患者SIS联合3D-PDI影像表现(宫腔内可见一低回声团,大小47 mm×32 mm,宽基底,蒂部附着于前壁肌层,3D-PDI可见环状血流信号)
黏膜下肌瘤合计48例,单发43例,多发5例,共55个,直径9~53 mm,以低回声为主,回声不均匀,呈类圆形或椭圆形,边界清。SIS可清晰显示黏膜下肌瘤的基底部、表面覆盖的内膜及回声中断的子宫内膜基底层,3D-PDI可探及周边环状或半环状血流信号(见图2)。通过VOCAL软件可计算出黏膜下肌瘤突向宫腔的体积及肌瘤本身的体积大小,从而计算出黏膜下肌瘤的内突率。本组48例55个黏膜下肌瘤0型10个,I型17个,I I型28个,TVS诊断47例黏膜下肌瘤中44例诊断正确,44例51个黏膜下肌瘤的TVS与SIS分型与手术结果分型见表2,两种方法差异有统计学意义(P<0.05),一致性检验结果显示,其Kappa值分别为0.71、1.0。
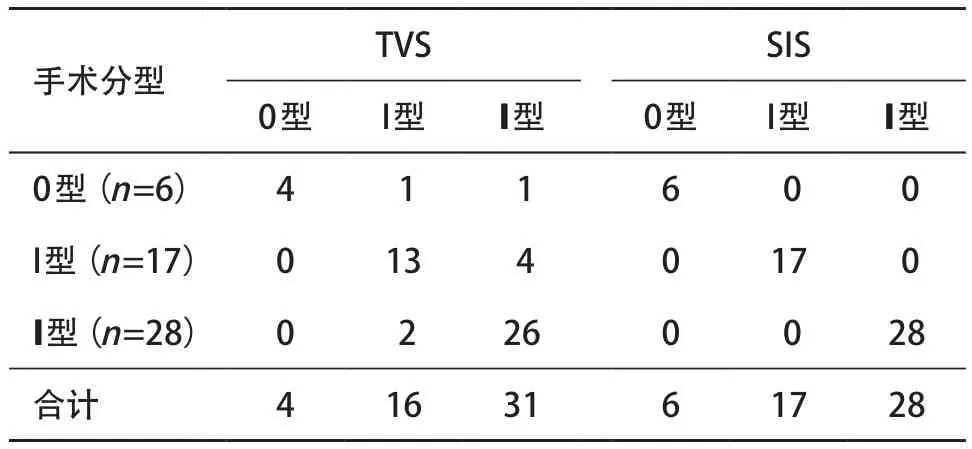
表2 子宫黏膜下肌瘤的手术结果分型与TVS及SIS检查分型的对照(个)
子宫内膜增生16例,弥漫性增生10例,局限性增生6例,SIS可见增厚的内膜及呈息肉样突起的内膜随着宫腔内造影剂的注入而逐渐变得平坦,内膜与肌层分界清晰,宫腔内未见占位性病变。本组TVS诊断子宫内膜增生18例中有10例与病理结果符合,其余5例为血凝块,3例为内膜息肉。
9例血凝块造影后,团块呈絮状,漂浮在宫腔内,与子宫内膜层不相连,PDI示内部均未见血流信号。
子宫内膜息肉与黏膜下肌瘤通过三维能量直方图分析软件,获得容积血流参数(见图3和表3),2组的VI、FI和VFI比较差异均有统计学意义(P<0.05)。
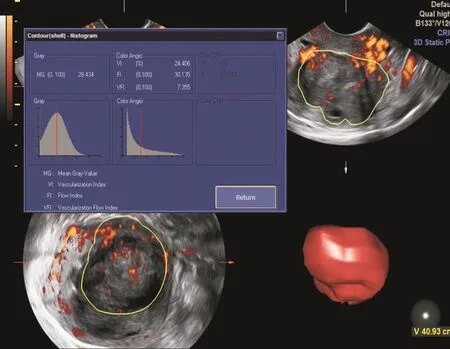
图3 子宫黏膜下肌瘤患者SIS联合3D-PDI后处理图像(利用VOCAL分析软件获得子宫黏膜下肌瘤的体积及容积血流参数,肌瘤体积:40.93 cm3,VI:24.406%,FI:30.135,VFI:7.355)
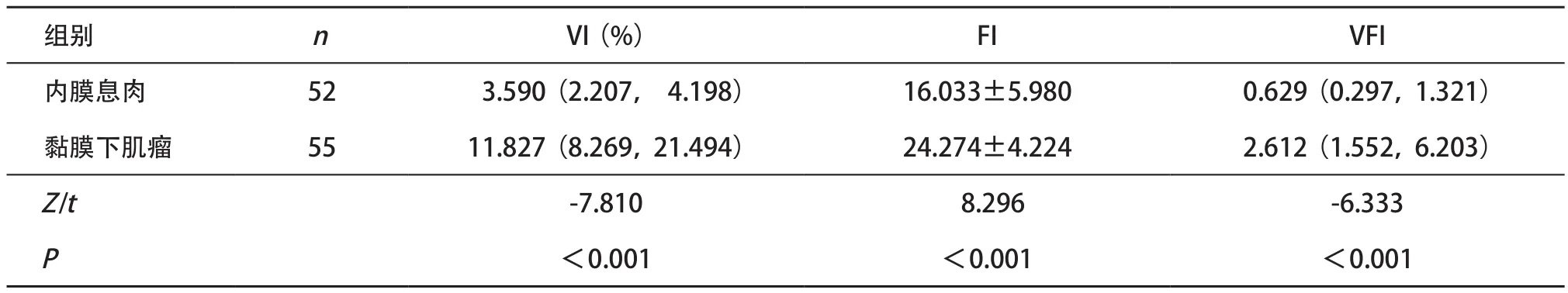
表3 子宫内膜息肉组和黏膜下肌瘤组3D-PDI容积血流参数比较
3 讨论
随着女性对自身健康关注度的增加及超声技术的广泛应用,宫腔内病变的检出率明显增加,其中以子宫内膜息肉为多见,发病率为25%[3-4];其次是黏膜下肌瘤,占子宫肌瘤的5.5%~16.6%[5],而子宫肌瘤则是女性生殖系统最为常见的良性肿瘤,发病率高达20%~50%[6-7]。
TVS虽是诊断宫腔内病变的首选手段,但由于宫腔处于闭合状态,病灶与内膜间声阻抗差小、回声接近,且宫腔内病变的声像图表现相似,对疾病的诊断缺乏特异性[8-9]。较大的内膜息肉可发生坏死、出血[10],导致回声减低不均匀或出现无回声,较大的黏膜下肌瘤使宫腔变形,内膜线偏移,还可发生变性[11],内膜局限性增生与内膜息肉声像图表现亦容易混淆,故TVS往往容易导致漏诊、误诊,造成诊断与鉴别诊断的困难,而且难以定位宫腔内病变的精确位置。SIS是建立在传统TVS基础上的一种改良型的检查技术,通过向宫腔内注入0.9%氯化钠溶液做阴性造影剂使前后内膜层分开,从而形成良好的透声窗,增加了病灶与周围组织的声阻抗差,能清晰显示宫腔内病变的精确位置、数目、大小、基底部与内膜及肌层的关系,而PDI因不受超声入射角的影响,对微小血管有极高的敏感性,其三维成像在彩色多普勒血流图的基础上更加立体、直观地再现病变血管的空间位置,通过定量分析更加客观地评价血流的灌注状态[12]及病灶与内膜层及肌层的关系[13]。
本研究发现SIS对子宫内膜增生、子宫内膜息肉及黏膜下肌瘤分型的诊断符合率、特异性、敏感性均高于TVS,漏误诊率明显低于TVS。本组109例中TVS漏误诊29例,诊断准确率仅为73%,明显低于SIS,与文献[14]报道一致。虽然TVS对黏膜下肌瘤的诊断率较高,但对于较大的黏膜下肌瘤的内突率的评估远不及SIS准确。TVS对宫腔内血凝块及局限性内膜增生的误诊率较高,对内膜息肉及0型黏膜下肌瘤的蒂部亦无法显示。本组研究利用3D-PDI对病灶进行三维重建,40例共52枚内膜息肉中均可探及星点状或短棒状血流信号,48例共55个黏膜下肌瘤中有53个可显示周边环状或半环状血流信号。本研究还尝试运用了VOCAL技术,对内膜息肉组和黏膜下肌瘤组的血流丰富程度进行了量化分析,减少了血管分级的主观因素。两两比较发现内膜息肉组的VI、FI、VFI均明显低于黏膜下肌瘤组,且差异均有统计学意义(P<0.05),说明黏膜下肌瘤的血管数多,血流流速快。此外还能观察病灶的立体形状、附着位置,并准确计算出病灶的体积,提高了病灶鉴别诊断的准确性和客观性,为妇科医师提供更为可靠的宫内病灶情况。
SIS因其操作的复杂性,除了要有经验丰富的超声诊断医师,还需要有具备熟练宫腔插管的技术人员,且检查时间较普通超声长,过程也较繁琐,导致现阶段未能广泛在临床上开展,但它的优越性是普通超声不可比拟的。本研究中9例造影剂推注时阻力较大,患者出现小腹轻微不适及下腹坠胀感,改少量缓慢推注,造影剂弥散慢,可能与输卵管阻塞有关;1例推注时阻力明显,而且患者下腹部不适较明显,于是改用空气少量推注,宫腔内病灶轮廓亦清晰显示,可能与患者绝经10余年,宫腔阻力较高有关。余99例造影剂推注无阻力,患者无明显不适,宫腔造影剂弥散亦较快。6例因球囊位置偏低,从宫颈内口脱出而重新置管。另有4例因宫颈管较细,7例因宫颈外口息肉,造影管难以置入导致插管失败,没有列入本研究中。所有患者均未出现感染、大量出血等严重并发症。因宫腔声学造影是否会引起宫腔内恶性病变在盆腔内播散传播还存在争议,亦有文献报道[15]子宫内膜癌细胞经输卵管向盆腔种植转移,故此次研究没有把宫腔内恶性病变作为研究对象,但它对提高宫腔内良性病变定性、定位诊断及鉴别诊断的能力是毋庸置疑的。
综上所述,SIS联合3D-PDI定量分析是目前评估宫腔内病变准确率、特异性和敏感度较高的检查方法,两者的结合弥补了常规TVS的不足,具有较高的鉴别诊断价值。

