超声与螺旋CT血管成像对椎动脉起始段狭窄的诊断价值
周雪雁,潘晓芳,贾晓东,于艺
大连医科大学附属大连市中心医院 健康医学中心 超声部,辽宁 大连 116000
引言
缺血性脑梗死是致残率和致死率都非常高的一种疾病,其中大脑后循环缺血致残率和致死率较前循环更高[1]。椎动脉狭窄是造成后循环缺血进而引发后循环卒中的主要原因,尤其是椎动脉起始段狭窄,其发生率仅次于颈内动脉起始部狭窄[2]。因此对椎动脉起始段狭窄的诊断非常重要。近年来,随着超声技术的发展,超声检查对颈、椎动脉筛查具有明显的优势,尤其是低频小凸阵探头的应用,弥补了高频线阵探头的不足。本研究通过彩色多普勒超声仪高、低频探头联合应用检测椎动脉起始段情况,并与多层螺旋CT血管成像(CT Angiography,CTA)进行对比分析,探讨两种方法对椎动脉起始段狭窄的诊断价值。
1 资料与方法
1.1 研究对象
回顾性分析2015年4月至2016年4月常规行颈部血管超声检查住院患者,诊断为椎动脉起始段狭窄,并同时行CTA检查的52例住院患者,其中男42例,女10例,年龄47~85岁,平均年龄67.82岁。
1.2 仪器与方法
采用日立HITACHIPreirus彩色多普勒超声诊断仪,高频线阵探头频率为5~10 MHz,低频小凸阵探头频率为3~5 MHz。患者取仰卧位,充分暴露颈部,头稍偏向检查对侧,首先用高频线阵探头找到椎间段椎动脉然后自椎间段依次向下找到椎动脉开口处,观察椎动脉走行、管径、血流充盈,多普勒频谱形态,然后用低频小凸阵探头探查起始段血流情况。测量收缩期峰值血流速度(Peak Systolic Velocity,PSV)舒张末期血流速度(End Diastolic Velocity,EDV),阻力指数(Resistance Index,RI)。声束与血流方向的夹角≤60°。椎动脉狭窄的诊断标准采用中国脑卒中血管超声检查指导规范的参考标准[3],见表1。

表1 椎动脉起始段狭窄的评价标准
CTA检查使用GE64排CT机,常规螺旋扫描模式,层厚1.0 mm,采用造影剂为优维显,体重<60 kg,注射量50 mL,注射速度4.0 mL/s;体重60~80 kg,注射量60 mL,注射速度4~5 mL/s;体重>80 kg,注射量70 mL,注射速度4.0 mL/s;延迟时间10~15 s,扫描所获原始图像经CT工作站处理。椎动脉狭窄的诊断标准为北美症状颈动脉内膜切除试验狭窄分级法[4]:狭窄率=(最小残余直径/狭窄远段直径)×100%,狭窄程度分别为<50%为轻度,50%~69%为中度,70%~99%为重度,闭塞。
1.3 统计学分析
采用SPSS 16.0统计软件,计数资料组间两两比较采用卡方检验,相关性分析采用Pearson相关分析,计数资料采用百分率表示,P<0.05差异有统计学意义。
2 结果
2.1 超声检查结果
经彩色多普勒超声检查椎动脉起始段狭窄率<50%的31支(29.81%),狭窄率≥50%的73支(70.19%)。其中50%~69%的43支(41.35%),70%~99%的22支(21.15%),闭塞8支(0.77%)。高频线阵探头检测出狭窄率≥50%的为22支,检出率30.13%;低频凸阵探头检测出狭窄率≥50%的为51支,检出率69.86%,低频凸阵探头检出率明显高于高频线阵探头。
52例104支椎动脉,左侧椎动脉内径平均值(3.6±0.23)mm,右侧椎动脉内径平均值(3.0±0.27)mm。右侧椎动脉狭窄率<50%的有13支(25%),狭窄率≥50%的39支(75%);左侧椎动脉狭窄率<50%有18支(34.61%),狭窄率≥50%的34支(65.38%),右侧椎动脉起始段中、重度狭窄高于左侧,具有统计学差异(P<0.05)。双侧椎动脉起始段狭窄比较,见表2。

表2 双侧椎动脉起始段狭窄比较
2.2 CTA检查结果
CTA检查起始段狭窄率<50%的27支(25.96%),狭窄率≥50%的77支(74.04%),其中50%~69%的39支(37.50%),70%~99% 的 28支(26.92%), 闭 塞 10支 占0.96%。两种方法对椎动脉起始段狭窄率的检出无统计学差异(P>0.05),有较高的一致性(r=0.973)。高、低频探头联合应用对椎动脉起始段中重度狭窄的诊断与CTA符合率为96.56%。两种方法不同程度狭窄比较,见表3和图1~2。

表3 超声与CTA对椎动脉起始段不同程度狭窄率比较 [n(%)]
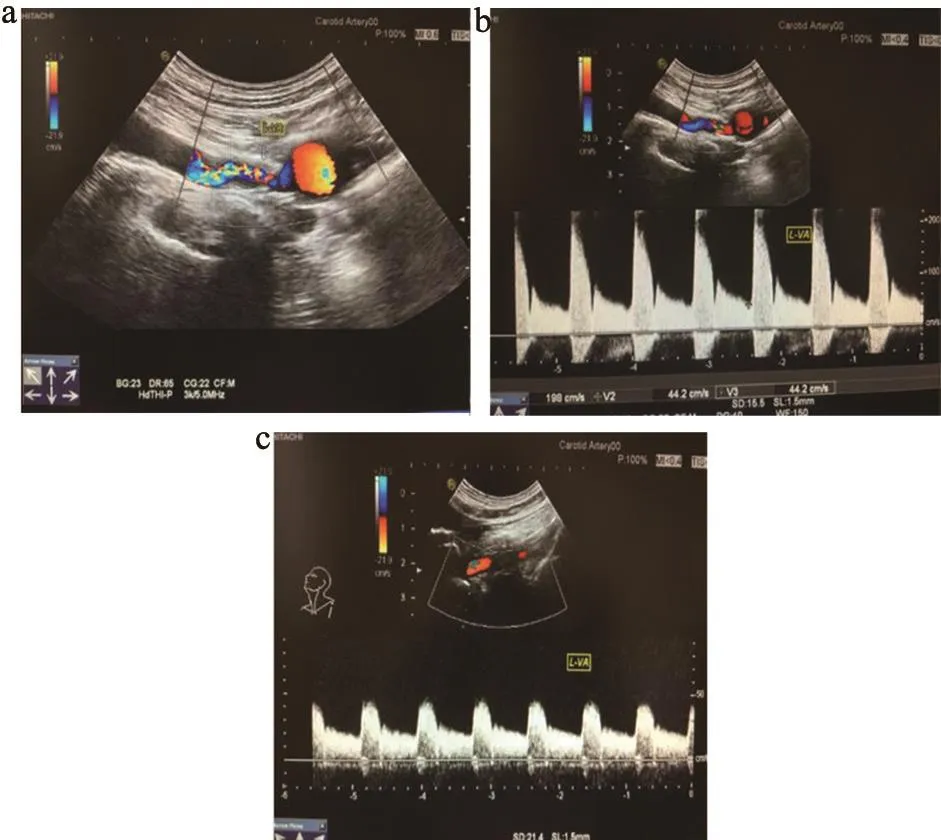
图1 椎动脉彩色多普勒结果
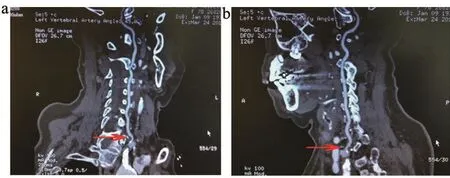
图2 同一位患者正位(a)和侧位(b)CTA结果
3 讨论
近年来,椎动脉狭窄对后循环的影响作用越来越受到临床的重视。Qureshi等[5]研究表明椎—基底动脉狭窄患者脑卒中发生率可高达10.9%。而对血管狭窄程度的判断是临床选择治疗方法的依据。椎动脉起始段狭窄程度>50%并有临床症状或狭窄程度>70%是需要进一步介入治疗[6]。后循环缺血发病原因中以椎动脉颅外段狭窄或闭塞性病变为主,以椎动脉起始段为好发部位,由于椎动脉开口处血管有极大的转折,血流由主动脉弓、锁骨下动脉注入椎动脉时几乎成直角走行,局部产生较大的血流剪切力,内膜受损,发生血小板黏附聚集,脂质沉积,血管活性物质释放,逐渐形成动脉粥样硬化斑块造成管腔狭窄[7]。
3.1 超声对椎动脉起始段狭窄的诊断
超声技术作为首选无创性检查方法,且80%~90%椎动脉狭窄可被检查出。尤其高、低频探头联合应用在CDFI模式下,检出率将大大提高。当管腔狭窄时,血流的正常层流信号消失,血流通过狭窄管腔产生加速度,出现涡流或湍流,彩色多普勒表现为“五彩交织”的紊乱血流信号。通过频谱多普勒取样,获取最高流速,进而评估血管狭窄程度[8]。本研究椎动脉起始段狭窄<50%占29.81%,50%~69%占39.81%,70%~99%占21.15%,闭塞占7.69%。椎动脉起始段狭窄率≥50%有22例单独使用高频探头检测出,51例高、低频探头联合应用检测出。由于椎动脉起始于锁骨下动脉,约6%起源于主动脉弓,位置较深,部分患者肥胖,脂肪层较厚,高频探头受到限制,而低频小凸阵探头比较适合人体颈部生理弯曲,使探头紧密地与体表接触,更容易显示颈部位置较深的血管。因此联合应用低频小凸阵探头后检出率将明显提高。华扬等[9]研究表明凸阵探头的应用能提高颈动脉的检测准确率。右侧狭窄≥50%占75%,左侧狭窄≥50%占65.38%,与Drescher等[10]对缺血性脑卒中患者血管造影右侧椎动脉起始段狭窄多于左侧研究结果一致。分析原因,可能与椎动脉优势血管相关,研究表明,仅有6%~26%人群椎动脉管径是相等的,约50%为左侧椎动脉优势,约25%为右侧椎动脉优势[11]。本次超声测量,左侧椎动脉内径平均值(3.6±0.23)mm,右侧椎动脉内径平均值(3.0±0.27)mm。椎动脉优势的存在的临床意义目前尚不明确,但有研究显示,椎动脉优势产生的不对称血流是导致动脉硬化发生的重要因素[12]。
3.2 CTA对椎动脉起始段狭窄的诊断
CTA是另一种无创性检查方法,有研究表明CTA空间分辨率要优于MRA,检出斑块的能力优于DSA,且CTA诊断椎动脉闭塞的敏感性和特异性均为100%[13]。近年来有报道,普通CTA对椎动脉狭窄的诊断敏感性和特异性较高[14],但是随着多排螺旋CT后期成像处理技术的提高,CTA在评价动脉硬化方面显示了更强的优势[15]。本研究CTA检出椎动脉起始段狭窄<50%占25.96%,50%~69%占37.50%,70%~99%占26.92%,闭塞占9.61%。经统计学分析,超声与CTA对椎动脉起始段狭窄的评估有较高的一致性(r=0.973)。两者对椎动脉起始段狭窄的检出率无显著统计学差异(P>0.05)。CTA检查创伤小,时间短,可多角度检查,且斑块检出率较高,可以直接清楚的显示血管壁钙化和软斑块,软斑块为不稳定斑块,容易脱落引起栓塞,对于选择治疗方法有重要意义[16]。而且对管径纤细及位置较深的椎动脉开口处检查优于超声,且可以显示椎动脉全程,立体重建图像比较直观。但也存在一定的局限性,如辐射性,部分患者对造影剂过敏,造影剂不显影,价格相对较高等。
综上所述,椎动脉起始段狭窄超声高、低频探头联合应用检出率与CTA有较高一致性。超声作为一种无创性、可重复的检测方法,可以为临床提供重要的血管结构及血流动力学变化的客观依据。

