糖尿病周围神经病变患者血浆纤维蛋白原水平与神经传导速度的相关性
周晓生,曲惠青,鹿树军,王滨
(滨州医学院附属医院 1.神经内科,2.输血科,3.药剂科,山东 滨州 256603)
糖尿病周围神经病变(diabetic peripheral neuropathy, DPN)是糖尿病(diabetes mellitus, DM)患者的最常见并发症之一,统计显示,DPN在2型糖尿病(TYPE 2 T2DM)患者中的发生率高达60%~90%[1-2],目前研究成果并未能明确DPN的发病机制。纤维蛋白原(fibrinogen, FIB)是一种合成于肝脏具有凝血功能的蛋白质,其在血浆中的含量是影响血浆黏度的重要成分之一,FIB在血浆中能形成网状结构,当FIB含量增高时会导致血浆黏度升高。研究[3-4]表明,糖尿病的特征之一是FIB水平增高,血液中FIB的含量增高与糖尿病微血管、大血管病变具有高度相关性。近年来,神经传导速度检测广泛应用于临床,其是指电刺激所诱发的动作电位在某一神经节段上传导的速度[包括运动神经传导速度(motor nerve conduction velocity, MCV)和感觉神经传导速度(sensory nerve conduction velocity, SCV)],反映粗大的有髓鞘神经纤维的功能,神经传导速度减慢表明神经髓鞘损害,是目前诊断周围神经病变最简便的方法之一。最新研究发现,血浆FIB水平与DPN发生存在正相关性,但具体的影响机制仍有待明确。本研究通过比较不同血浆FIB水平的DPN患者神经传导速度,观察FIB与神经传导速度的相关性,并分析FIB的影响因素,旨在进一步探讨DPN的发病机制,为临床工作提供帮助。
1 资料与方法
1.1 研究对象
选取2014年7月—2016年7月滨州医学院附属医院神经内科住院的DPN患者252例。其中,男性132例,女性120例;年龄31~75岁,平均(53.75±7.99)岁;DM病程4.5~19年,平均(13.80±3.55)年。根据是否合并DPN分为DPN组150例。其中,男性77例,女性73例;年龄31~73岁,平均(54.24±8.48)岁;单纯DM无并发症(DM)组102例。其中,男性55例,女性47例;年龄30~74岁,平均(53.30±6.87)岁。DM和DPN诊断均符合《中国2型糖尿病防治指南2013年版》诊断标准:即①明确有DM疾病;②诊断DM时或之后,患者出现神经病变;③神经病变的临床表现与DPN表现符合;④有以下临床症状表现(感觉异常、有疼痛或麻木等),5项检查(温度觉、踝反射、压力觉、针刺痛觉、震动觉)中任1项异常;如果患者上述临床症状,该5项检查中任2项异常,依然诊断为DPN。排除标准:①1型糖尿病、妊娠糖尿病等特殊类型DM患者;②由于其他原因或其他疾病引起的神经病变患者,如癫痫、脑梗死及严重动静脉血管病变、颈腰椎病变、癫痫、阿尔兹海默病、严重动静脉血管性病变;③近3个月出现糖尿病急性并发症;④合并恶性肿瘤、严重肝肾功能不全而可能由于药物引起神经毒性和代谢毒物造成神经损伤;⑤妊娠期和哺乳期女性。另选取同期体检健康者100例作为健康对照(NC)组。其中,男性50例,女性50例;年龄30~70岁,平均(54.00±8.75)岁。
1.2 研究方法
1.2.1 临床资料收集 收集本研究选取的研究患者的性别、年龄、糖尿病病程、吸烟及饮酒史等资料,测量身高、体重及腰围(WC)、血压,计算体质指数(body mass index, BMI)。禁食8~12 h,于次日晨起来抽取肘静脉血检测空腹血糖(fasting plasma glucose, FPG)、空腹胰岛素(fasting insulin, FIns)、糖化血红蛋白(hemoglobin A1c, HbA1c)及三酰甘油(triglyceride, TG)、总胆固醇(total cholesterol,TC)、低密度脂蛋白胆固醇(low density lipoprotein cholesterol, LDL-C)、高密度脂蛋白胆固醇(high density lipoprotein cholesterol, HDL-C)及进餐2 h后检测餐后2 h血糖(two-hour postprandial plasma glucose,2 h PG)。FPG、2 h PG及血脂等生化指标采用日本奥林巴斯公司AU5800(Olympus AU5800全自动生化分析仪);HbA1c采用日本Arkray株式会社HA8160全自动糖化血红蛋白分析仪检测;免疫荧光法检测FIns;本研究评估胰岛素抵抗指数(homeostalic model assessment-IR, HOMA-IR)和β细胞功能指数(homeostalic model assessment-β, HOMA-β)采用的稳态模型,即HOMA-IR=FPG×Fins/22.5;HOMA-β=20×Fins/FPG-3.5。
1.2.2 血浆FIB水平检测 禁食8~12 h后于次日晨起采集空腹静脉血4 ml,1∶9枸橼酸钠抗凝,采用透射比浊法,日本的Sysmex cs-5100全自动血凝分析仪及配套设备完成检测,参考值即为2~4 mg/dl,批内差异1.9%~2.9%,批间差异6.9%~7.9%。
1.2.3 神经传导速度检测 采用美国尼高力公司EDX(Nicolet EDX肌电诱发电位仪)对患者进行SCV和MCV测定。SCV检测包括腓肠神经、双侧正中神经及尺神经,MCV包括胫神经、双侧正中神经、腓总神经以及尺神经。室温保持在22~25℃,皮肤温度在32~37℃,由相同技术人员方法参照2008年中华医学会神经病学与神经电生理学组制定的肌电图诊断标准检测规范检测。
1.3 统计学分析
数据分析采用SPSS 22.0统计软件,计量资料以均数±标准差(±s)表示,计数资料以例(%)表示,比较用单因素方差分析、LSD-t检验或χ2检验,相关分析用Pearson法,影响因素的分析用多元线性逐步回归模型,P<0.05为差异有统计学意义。
2 结果
2.1 3组临床资料比较
3组DM病程、WC、SBP、BMI、DBP、FPG、2 h PG、Fins、HbA1c、HOMA-IR、HOMA-β、TG、TC、HDL-C、LDL-C、FIB及吸烟比较,差异有统计学意义(P<0.05);而性别、年龄及饮酒比较,差异无统计学意义(P>0.05)。DPN组WC、SBP、DBP、FPG、2 h PG、FIns、HbA1c、HOMA-IR、TG、TC、HDL-C、LDL-C及FIB均高于NC组和T2DM组;T2DM 组 FPG、2 h PG、Fins、HbA1c、HOMA-IR、TC、HDL-C、FIB及吸烟均高于NC组。见表1。
2.2 不同血浆FIB水平患者临床资料比较
根据血浆FIB水平将DPN组分为低FIB水平(FIB≤4 mg/dl)亚组65例和高FIB水平(FIB>4 mg/dl)亚组85例。两亚组临床资料比较,差异有统计学意义(P<0.05);FIB>4 mg/dl亚组年龄、DM 病程、BMI、FPG、2 h PG、Fins、HbA1c、TG、LDL-C、HOMA-IR及吸烟例数均高于FIB≤4 mg/dl亚组(P<0.05)。见表2。
表1 3组临床资料的比较 (±s)
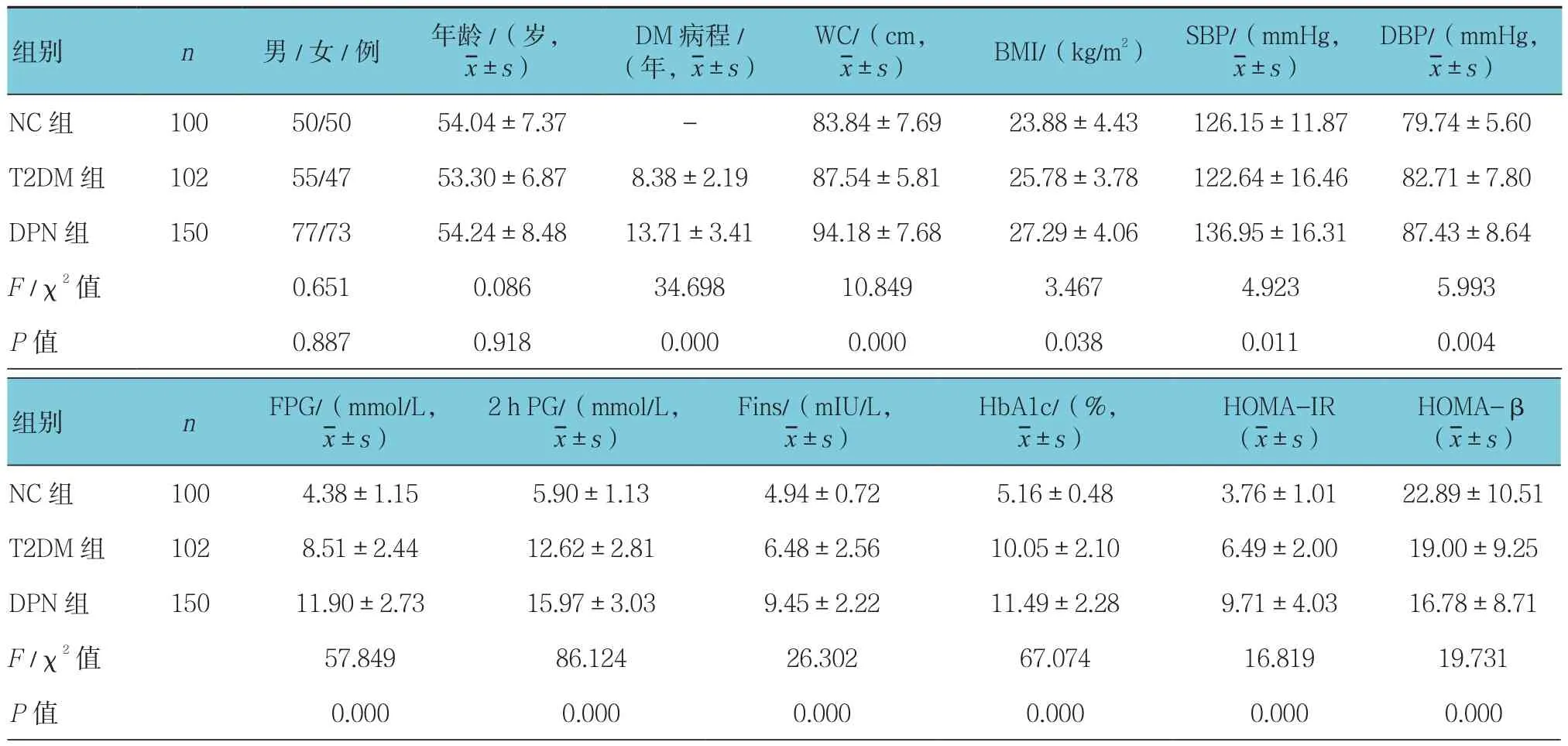
表1 3组临床资料的比较 (±s)
DBP/(mmHg,±s)NC 组 100 50/50 54.04±7.37 - 83.84±7.69 23.88±4.43 126.15±11.87 79.74±5.60 T2DM 组 102 55/47 53.30±6.87 8.38±2.19 87.54±5.81 25.78±3.78 122.64±16.46 82.71±7.80 DPN 组 150 77/73 54.24±8.48 13.71±3.41 94.18±7.68 27.29±4.06 136.95±16.31 87.43±8.64 F /χ2 值 0.651 0.086 34.698 10.849 3.467 4.923 5.993 P值 0.887 0.918 0.000 0.000 0.038 0.011 0.004组别 n 男/女/例 年龄/(岁,±s)DM病程/(年,±s)WC/(cm,±s) BMI/(kg/m2)SBP/(mmHg,±s)HOMA-β(±s)NC 组 100 4.38±1.15 5.90±1.13 4.94±0.72 5.16±0.48 3.76±1.01 22.89±10.51 T2DM 组 102 8.51±2.44 12.62±2.81 6.48±2.56 10.05±2.10 6.49±2.00 19.00±9.25 DPN 组 150 11.90±2.73 15.97±3.03 9.45±2.22 11.49±2.28 9.71±4.03 16.78±8.71 F /χ2 值 57.849 86.124 26.302 67.074 16.819 19.731 P值 0.000 0.000 0.000 0.000 0.000 0.000组别 n FPG/(mmol/L,±s)2 h PG/(mmol/L,±s)Fins/(mIU/L,±s)HbA1c/(%,±s)HOMA-IR(±s)

续表1
2.3 不同血浆FIB水平神经传导速度的比较
FIB>4 mg/dl亚组SCV和MCV较FIB≤4 mg/dl亚组降低(P<0.05)。见表 3。
2.4 两亚组不同血浆FIB水平神经传导速度比较
两亚组不同血浆FIB水平神经传导速度比较,差异有统计学意义(P<0.05);FIB>4 mg/dl亚组 SCV和MCV较FIB≤4 mg/dl亚组降低。见表4。

表2 不同血浆FIB水平患者临床资料比较
表3 不同血浆FIB水平神经传导速度的比较 (m/s,±s)

表3 不同血浆FIB水平神经传导速度的比较 (m/s,±s)
MCV正中神经 尺神经 腓肠神经 正中神经 尺神经 腓总神经 胫神经FIB ≤ 4 mg/dl亚组 65 53.35±5.09 53.57±7.30 50.82±5.36 54.75±4.21 55.48±4.00 50.85±4.06 48.71±2.86 FIB>4 mg/dl亚组 85 44.38±7.23 47.04±5.26 44.77±5.63 49.46±6.30 50.23±9.05 46.40±2.33 44.37±5.00 t值 4.537 3.249 3.480 3.122 2.374 4.254 3.371 P值 0.000 0.002 0.001 0.003 0.023 0.000 0.002 SCV组别 n
2.5 血浆FIB水平与各指标的相关性分析
Pearson相关分析显示,血浆FIB水平与年龄、DM病程、BMI、FPG、HbA1c、TC、TG、LDL-C及吸烟呈正相关(P<0.05)。见表4。
2.6 血浆FIB水平影响因素的多元线性回归分析
以血浆FIB水平为因变量,以年龄、DM病程、BMI、血糖、血脂等指标为自变量行多元线性回归分析,结果显示,BMI、TG、HbA1c及吸烟为FIB的影响因素(P<0.05)。见表 5。

表4 血浆FIB水平与各指标的相关性分析

表5 血浆FIB水平影响因素的多元线性回归分析
3 讨论
本研究发现,DPN组 WC、SBP、DBP、FPG、2 h PG、Fins、HbA1c、HOMA-IR、TG、TC、HDL-C、LDL-C及吸烟例数均高于NC组和T2DM组,HOMA-β低 于NC组 和T2DM组;T2DM组FPG、2 h PG、Fins、HbA1c、HOMA-IR、TC、HDL-C及吸烟例数均高于NC组,HOMA-β低于NC组,与以往研究[5]结果一致。DPN的发生与糖尿病高血糖状态造成的血管性缺血缺氧呈高度相关性,在高血糖状态下,机体微血管会被损伤,机体微血管的营养功能被降低,主要是高血糖状态下,营养神经滋养血管,血管壁增厚,血小板聚集,凝血容易发生,这些都导致微血管的缺血缺氧。COBAN等研究发现[6],DM患者体内血浆FIB水平偏高,血液呈高凝状态;DM患者体内纤溶功能降低,凝血功能升高。在本研究中,DPN组FIB高于T2DM组,且T2DM组高于NC组,提示DPN患者存在更严重的高凝状态。研究[7]认为,DM患者周围神经缺血缺氧的主要原因是高血糖状态下,机体血液黏稠度高增高、微血管损伤及微循环障碍。DM患者长期处于高血糖状态,血浆FIB含量处于高浓度状态下,导致DM患者长期处于高渗状态,血液在高渗环境下浓缩,血液粘稠度增高,流动性变慢,容易导致血栓形成,血栓的形成进一步导致微血管缺血缺氧,微循环被破坏,进一步恶化缺血缺氧状态。除此之外,FIB水平升高会导致血小板聚集,血管内皮细胞功能破坏,凝血功能增加,纤溶功能降低,血管通透性增加等病理变化,会促进微血管病变的发生与发展[8]。
本研究进一步根据血浆FIB水平将DPN组分为低FIB水平(FIB≤4 mg/dl)亚组和高FIB水平(FIB>4 mg/dl)亚组比较发现,FIB>4 mg/dl亚组年龄、DM病程、BMI、FPG、2 h PG、Fins、HbA1c、TG、LDL-C、HOMA-IR及吸烟例数均高于FIB≤4 mg/dl亚组;多元线性回归分析发现,BMI、TG、HbA1c及吸烟为FIB的影响因素。BMI超标能引起多种凝血方面的异常,郑青等[8]发现,随肥胖程度的增加,FBI增长,FBI与BMI呈正相关。动物实验[9]发现,TG水平较高的大鼠,FIB半衰期较长,故推测高血脂水平能引起血浆纤溶酶原激活物抑制剂升高,从而降低纤溶酶原合成,影响FIB的清除,是FIB水平升高的关键。吸烟使得血浆FBI水平增高的原因推测可能与影响FIBβ249基因型和Bβ845基因型表达有关,上述两种基因表达的变化,可能会增强血浆FIB分子活性,最终导致血浆FIB水平升高。
本研究还发现,FIB>4 mg/dl亚组SCV和MCV较FIB≤4mg/dl亚组降低,提示血浆FIB水平高的DPN患者神经传导速度损伤更为明显,说明随着FIB水平的升高,DPN逐渐加重。神经传导速度检测中SCV表示髓鞘损伤,SCV表示轴髓损伤。在高血糖基础上,多因素相互影响造成微血管内皮细胞增生、内皮增厚及血流动力学改变,使周围神经组织缺血缺氧致轴突变性萎缩;继而导致脱髓鞘改变,脂代谢异常,自由基增多,神经生长因子缺乏而致。临床研究[10-11]发现,在糖尿病治疗基础上,加用改善血液粘稠度的药物,患者的外周运动和感觉神经的传导速度得到明显改善,提示DPN的发生和发展除与长期高血糖有关外,还可能与血液流变学异常等因素有关。笔者考虑可能是机体长期高血糖状态,血浆FIB水平较高,导致血液粘稠度增加,血管通透性改变,血液凝血功能增加,内皮及平滑肌细胞变性,增生,细胞基底膜增厚,进一步导致官腔变窄,细胞功能损伤,影响血液流速及细胞的正常的传导以及代谢等功能,神经纤维及神经元的正常兴奋、传导功能都被损伤,进而导致神经传导速度下降。另外,在持续高血糖状态下,内皮及平滑肌细胞的增生、增厚、官腔变窄等会进一步的使得周围神经阻滞缺血缺氧,长期恶化下去会导致轴突变性萎缩,继而影响髓鞘功能,导致脱髓鞘改变,形成恶性循环,进一步影响神经传导功能。
综上所述,DPN患者血浆FIB水平升高,神经传导速度下降,BMI、TG,HbA1c及吸烟是DPN患者FIB的影响因素。

