通元针法联合药物治疗排卵障碍性不孕结局指标观察
罗蛟龙,李月梅,郑淑珍
(1.广州中医药大学,广州 510405;2.广州中医药大学第一附属医院,广州 510406)
排卵障碍性不孕是女性不孕症不可忽视的因素,目前临床上对其治疗手段各异,中医疗法手段较多,疗效也得到国内外研究者的认同,大多数研究以妊娠率作为预后观察指标,妊娠并不代表可以正常娩出胎儿,少有研究以胚胎娩出率为最终观察指标。本研究从妊娠指标血清孕酮、血β-HCG及胚胎娩出率入手,与正常孕妇各相关指标对比,统计各指标差异是否具有可比性,从而评价通元针法联合药物治疗排卵障碍性不孕的疗效。
1 资料与方法
1.1 一般资料 随机选取2015年10月-2016年12
月至广州中医药大学第一附属医院针灸科门诊诊治的排卵障碍性疾病患者56例,56例患者均经临床病理与影像学确诊为排卵障碍性不孕。这56例患者年龄为23~37岁,平均年龄为(28.46±4.19)岁;孕龄为34~74 d,平均孕龄为(49.37±9.42) d;其中初产妇29例,经产妇27例。随机将这56例患者分为治疗组和西药组,每组各28例。
1.2 诊断标准 参照《妇产科学》[1]所列出的排卵障碍性不孕的诊断标准。
1.3 纳入标准 1)符合排卵障碍性不孕诊断标准者;2)年龄20~40岁;3)原发或继发性不孕1年以上者;4)符合排卵功能障碍性不孕,包括多囊卵巢综合征、黄体功能不全、卵泡黄素化未破裂综合征等;5)自愿签署知情同意书并愿意配合治疗者。上5项均须满足。西药组于月经周期第5天开始口服枸橼酸氯米芬片(厂家:北京双鹤药业股份有限公司;批准文号:国药准字H11020546)50 mg,每日1次,连续服用5 d。当B超检测卵泡成熟(18~22 mm)时肌肉注射人绒毛膜促性腺激素(HCG,丽珠集团丽珠制药厂,国药准字H44020668,规格为5 000 IU)10 000 U,以确保卵泡顺利排出,并指导患者适时同房。直至检测发现已受孕停止治疗。
治疗组在接受西药组相同治疗的基础上接受通元针法的治疗。其中,通元针法取穴分俯卧位和仰卧位,平卧位取百会、合谷(双)、内关(双)、天枢(双)、气海、关元、中极、归来(双)、足三里(双)、三阴交(双)、太冲(双);俯卧位取百会、心俞(双)、膈俞(双)、脾俞(双)、肾腧(双)、次髎(双)、三阴交(双)、太溪(双)。操作:每次取1个体位1组穴位,其中百会、内关、太冲、太溪使用规格为0.30 mm×25 mm的“天协牌”针灸针针刺0.8~1.0寸,余穴位使用规格为0.30 mm×40 mm的“天协牌”针灸针针刺1.2~1.0寸;每次留针30 min,两组穴位交替针刺,隔日1次,月经来潮时停止针刺。同时接受与西药组相同的治疗方法进行药物治疗,直至月经来潮或检测发现已受孕方才停止针刺。
选取同时段于本院进行孕期检查的25例正常孕妇作为对照组,年龄22~37岁,平均年龄为(30.04±4.04)岁;孕龄为36~75 d,平均孕龄为(58.82±9.04) d;其中初产妇12例,经产妇13例。对照组所有孕妇均为自然受孕,无任何基础疾病及生殖、内分泌系统疾病,此次妊娠未接受任何治疗及任何辅助生殖治疗。
参与本研究的所有孕妇或其家属均于入组前签订知情同意书。参与研究的3组患者年龄、孕龄及构成比比较差异无统计学意义(P>0.05),具有可比性。
1.4 方法 3组孕妇在空腹状态下抽取其肘静脉血5 mL,立即分离血清并保存于- 4 ℃的冰箱中。采用电化学发光法和放射免疫分析法以及蛋白免疫印迹对3组孕妇的孕酮值和人绒毛膜促性腺激素(β-HCG)进行检测并记录。
1.5 统计学方法 数据采用SPSS 22.00软件进行统计分析。计量资料用均数±标准差(x±s)表示,组间比较用t检验;计数资料比较用χ2检验。
2 结果
2.1 血清孕酮(P)、血β-HCG含量的比较 治疗组与对照组血β-HCG差值差异无统计学意义(t = 1.61,P>0.05);治疗组与对照组血清孕酮差值差异无统计学意义(t = 1.41,P>0.05)。西药组与对照组血β-HCG差值差异有统计学意义(t = 3.39,P<0.05);西药组与对照组血清孕酮差值差异有统计学意义(t = 3.28,P<0.05)。治疗组与西药组血β-HCG差值差异有统计学意义(t = 2.40,P<0.05);治疗组与西药组血清孕酮差值差异有统计学意义(t = 6.64,P<0.05)。见表1。
表1 3组血清孕酮(P)、血β-HCG含量的比较( )
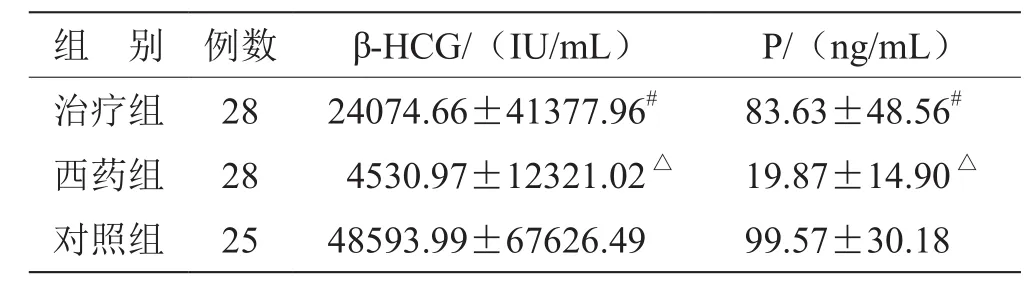
表1 3组血清孕酮(P)、血β-HCG含量的比较( )
注:与对照组比较,△P<0.05;与西药组比较,# P<0.05
组 别 例数 β-HCG/(IU/mL) P/(ng/mL)治疗组 28 24074.66±41377.96# 83.63±48.56#西药组 28 4530.97±12321.02△ 19.87±14.90△对照组 25 48593.99±67626.49 99.57±30.18
2.2 疗程长短的比较 从接受治疗开始算起,直至检测妊娠发生截止,将此作为接受治疗的时间,统计治疗组和西药组各患者接受治疗的天数并记录。其中,治疗组疗程为30~168 d,平均疗程为(105.4±20.7)d;西药组疗程为69~237 d,平均为(140.3±60.4)d。经t检验,治疗组与西药组疗程的差值差异有统计学意义(t = 2.89,P<0.05)。
2.3 妊娠结局的比较 随访至胎儿娩出,其中治疗组正常娩出26例,娩出率为92.9%,2例流产,流产率为7.1%;西药组正常娩出20例,娩出率为71.4%,8例流产,流产率为28.6%;对照组正常娩出24例,娩出率为96%,流产1例,流产率为4%。治疗组与对照组妊娠结局比较,计算各理论数值,采用χ2检验,计算得χ2= 0.01,P>0.05,故差异没有统计学意义。西药组与对照组妊娠结局比较,计算各理论数值,采用χ2检验,计算得χ2= 4.05,P<0.05,故差异有统计学意义。治疗组与西药组妊娠结局比,计算各理论数值,采用χ2检验,计算得χ2= 4.38,P<0.05,故差异有统计学意义。
3 讨论
“通元针法”是全国名老中医赖新生教授根据多年临床经验总结的一套行之有效的针灸理论体系,其精髓在于“通督养神”“引气归元”这两个方面。常以五脏背俞穴和督脉穴“通督养神”,以任脉穴及腹部穴位“引气归元”,多以四肢肘膝关节以下经穴随证加减,辅以补泻手法,从而达到扶正祛邪的疗效[2]。对于女性排卵障碍性疾病的治疗,“通元针法”多从任督二脉着手。督脉通达,阳气得以运行周身四海,邪气易除;阴任流畅,阴津得以濡润胞宫,血脉得养;阴通阳达,形神俱丰,妇人可以怀妊而诞子[3]。
现代医学认为,排卵障碍性不孕的发生与下丘脑-垂体-卵巢轴的失调相关,已有较多研究证实西药促排卵有一定疗效[4],但是,国内大多数研究认为,中西医结合治疗排卵障碍性不孕疗效优于单纯西医疗法,且可以充分发挥中、西医疗效,又能降低药物不良反应,提高妊娠率等优点[5]。如杨丽[6]采用促排卵中药调周汤联合氯米芬治疗排卵障碍性不孕42例,最终得出中药联合西药促排妊娠率较单纯高;陈雨婷等[7]应用通元针法联合药物治疗顽固性多囊卵巢综合征不孕30例,最终也得出中西医结合的妊娠率高于单纯西药治疗的妊娠率;张娟[8]在采用西药促排及内服中药的基础上采用针刺疗法,同样也大大提高了妊娠率。由此,可以证明针刺结合中西药治疗排卵障碍性不孕疗效也是确切的。反之,可以推断出中西医结合治疗排卵障碍性不孕的流产率及未排卵率低于单纯西医疗法。
国内对于排卵性障碍性不孕的研究一般以统计妊娠率为研究终点,少有研究观察妊娠之后是否流产等情况。中医治疗排卵障碍性疾病的确有确切疗效[9],但是有排卵并不能保证可以妊娠,有妊娠也不能保证胎儿可以正常娩出,若以胎儿正常娩出为最终观察指标,更能体现治疗的根本目的。
目前,对于流产预后的评估指标还有待进一步探究[10]。孙晶[11]对140例早期先兆流产患者和90例正常孕妇的血清孕酮、血β-HCG进行检测并分析,最终结论认为血清孕酮联合β-HCG检测对于早期先兆流产的诊断具有指导意义,可提高检测结果的准确性和敏感度,可有效指导临床。
本研究也将血清孕酮联合β-HCG作为观察指标,治疗组与对照组相比,各自的孕酮、β-HCG差异均无统计学意义;而西药组与对照组相比,孕酮、β-HCG差异均有统计学意义;治疗组与西药组相比,孕酮、β-HCG差异均有统计学意义。治疗组疗程远短于西药组,且波动在3~5个月不等,西药组疗程长于治疗组,且波动较大。随访至胎儿娩出,治疗组与对照组的构成比差异无统计学意义,而西药组与对照组、治疗组与西药组分别比较,构成比差异均有统计学意义。以上各指标提示:通元针法联合药物治疗排卵障碍性不孕可将患者体内孕酮和β-HCG含量调整至正常水平,从而使流产率降低甚至可达正常。而单纯使用西药治疗排卵障碍性不孕,疗效逊于前者,且疗程长于前者。由此,可以得出结论:通元针法联合药物促排治疗排卵障碍性不孕疗效确切,且可降低流产率。

