重度子痫前期患者外周血Th17和Treg细胞变化及意义
刘 倩,刘小青,蔺 静,李冬月,李 力
(河北省保定市第一中心医院东院妇产科 071000)
妊娠高血压是妊娠期特有疾病,主要发生在妊娠20周后,其临床表现为高血压、蛋白尿、水肿,严重时可出现多脏器功能损害、抽搐、昏迷,甚至母婴死亡,该病在我国发病率为9.4%~10.4%[1]。妊娠高血压综合征(简称妊高征)可分为妊娠期高血压、轻度子痫前期、重度子痫前期、子痫、慢性高血压并发子痫前期和妊娠合并慢性高血压,其中重度子痫前期及子痫所造成的危害最严重。目前发病的免疫学机制成为研究热点,尤其是Th17和Treg细胞越来越受到重视,二者分别具有促炎和抗炎作用,一旦Th17/Treg失衡则可导致多种疾病发生[2]。探索Th17、Treg和Th17/Treg在重度子痫前期中的变化,有助于提高重度子痫的防治水平。
1 资料与方法
1.1一般资料 选取2014年1月至2016年1月本院重症监护病房(ICU)行剖宫产术后的重度子痫前期及轻度子痫前期患者作为研究对象,其中重度子痫前期患者55例作为重度子痫前期组,轻度子痫前期患者为27例作为轻度子痫前期组;另选取同期正常晚期妊娠妇女20例作为对照组。本研究得到本院伦理委员会批准,所有患者均签署知情同意书,对研究内容了解。排除标准:排除患有自身免疫系统疾病、病毒性肝炎、人类免疫缺陷病毒(HIV)感染患者,排除入院前3个月内使用过激素或免疫抑制剂的患者。
1.2诊断标准
1.2.1子痫诊断标准[3]妊娠20周后血压(BP)≥140/90 mm Hg,尿蛋白≥0.3 g/24 h,有上腹不适、头痛等症状。
1.2.2重度子痫诊断标准[4]妊娠20周后BP≥160/110 mm Hg,尿蛋白≥2.0 g/24 h,或血清肌酐>106 μmol/L,或血小板<1.0×1011/L,或丙氨酸氨基转移酶、天门冬氨酸氨基转移酶升高,或持续头痛或其他脑神经或视觉障碍,或持续上腹不适。
1.3方法 记录患者年龄、胎次、胎龄、血压、ICU滞留时间、机械通气时间、急性生理与慢性健康评分(APACHE Ⅱ评分)等一般情况。患者于剖宫产前半小时左右抽取抗凝外周血2 mL,采用FACS caliber流式细胞仪(美国BD公司)检测Th17及Treg表达水平。比较重度子痫前期与轻度子痫前期患者Th17、Treg和Th17/Treg表达差异;重度子痫前期患者依据是否发生胎盘早剥分为有胎盘早剥组和无胎盘早剥组,比较两组Th17、Treg和Th17/Treg表达差异;重度子痫前期患者依据孕龄分为<34周组和≥34周组,比较两组Th17、Treg和Th17/Treg表达差异;重度子痫前期患者依据是否发生全身炎症反应综合征(SIRS)分为有SIRS组和无SIRS组,比较两组Th17、Treg和Th17/Treg表达差异。

2 结 果
2.13组研究对象一般资料比较 见表1。重度子痫前期组、轻度子痫前期组与对照组孕龄、收缩压、舒张压、死胎率比较,差异均有统计学意义(P<0.01);重度子痫前期组和轻度子痫前期组收缩压、舒张压、死胎率、APACHEⅡ评分、机械通气比率和ICU滞留时间差异均无统计学意义(P>0.05);重度子痫前期组年龄和孕龄均高于轻度子痫前期组,差异均有统计学意义(P<0.05)。
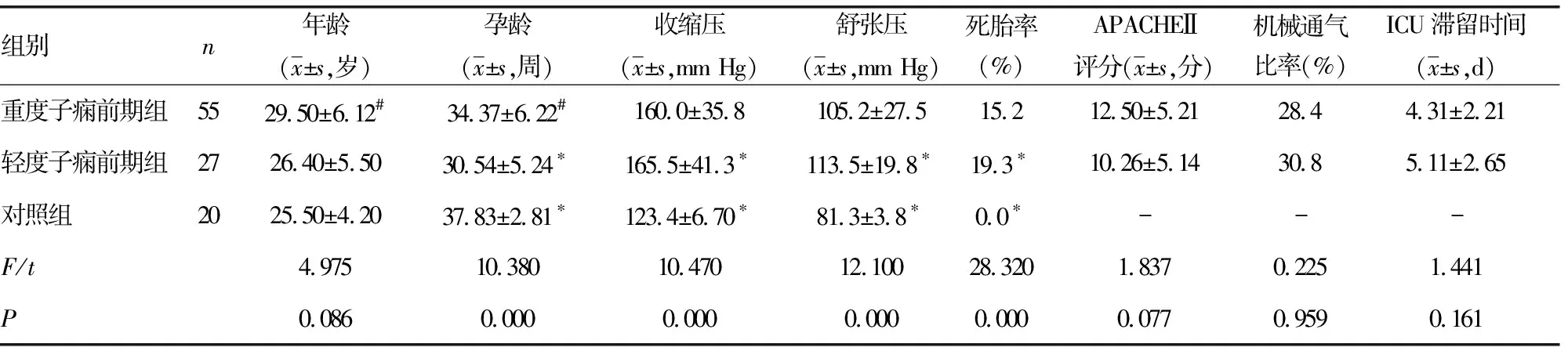
表1 3组研究对象一般资料比较
注:与重度子痫前期组比较,*P<0.01;与轻度子痫前期组比较,#P<0.05;-表示无数据
2.23组Th17、Treg和Th17/Treg比较 见表2。重度子痫前期组Treg明显高于轻度子痫前期组,差异有统计学意义(P<0.01);重度子痫前期组Th17和Th17/Treg明显低于轻度子痫前期组,差异有统计学意义(P<0.05)。重度子痫前期组和轻度子痫前期组Th17、Th17/Treg明显高于对照组,差异有统计学意义(P<0.01);重度子痫前期组和轻度子痫前期组Treg明显低于对照组,差异有统计学意义(P<0.01)。

表2 3组Th17、Treg和Th17/Treg比较
注:与重度子痫前期组比较,*P<0.05,#P<0.01;t值为重度子痫前期组vs. 轻度子痫前期组
2.3胎盘早剥对Th17、Treg和Th17/Treg表达的影响 见表3。有胎盘早剥组Th17和Th17/Treg明显高于无胎盘早剥组,Treg明显低于无胎盘早剥组,差异均有统计学意义(P<0.05)。

表3 胎盘早剥对Th17、Treg和Th17/Treg表达的影响
注:与胎盘早剥组比较,*P<0.05;#P<0.01
2.4孕周对Th17、Treg和Th17/Treg表达的影响 见表4。孕周<34周组Th17和Th17/Treg明显高于孕周≥34周组,差异有统计学意义(P<0.05);两组Treg差异无统计学意义(P>0.05)。
2.5SIRS对Th17、Treg和Th17/Treg表达的影响 见表5。有SIRS组Th17明显高于无SIRS组,差异有统计学意义(P<0.05);两组Treg和Th17/Treg差异无统计学意义(P>0.05)。

表4 孕周对Th17、Treg和Th17/Treg表达的影响
注:与<34周组比较,*P<0.05;#P<0.01

表5 SIRS对Th17、Treg和Th17/Treg表达的影响
注:与有SIRS组比较,*P<0.05
3 讨 论
近年来,随着对妊娠高血压病理生理过程及免疫机制的研究发现,妊高征在一定程度上是母体体内过度的炎性反应造成的。妊高征的发生和发展,目前有慢性炎性反应、内皮损害、血管硬化、免疫紊乱学说及Th17/Treg失衡均参与其中,Th17促进系统性炎性反应,Treg下调炎性反应,Th17/Treg失调会使人体炎性反应发生紊乱[5]。Th17/Treg失衡与许多疾病的发生相关联。在肠炎中,Th17表达升高,Treg表达降低[6];在脓毒症中,Th17和Treg均有所升高[4]。本研究发现,相对于轻度子痫前期组,重度子痫前期组Treg、Th17和Th17/Treg均升高。Th17细胞过度升髙可导致失控性系统性炎性反应及血管内皮损伤,进而可参与妊高征、SIRS和其他炎性反应性疾病发生[7]。本研究结果表明,在重度子痫前期Th17/Treg失衡参与其中。
妊高征的发生是一种强烈的炎性反应过程。强烈的炎性反应可导致血管内皮损伤,胎盘供血不足,发生胎盘早剥等情况[8]。胎盘早期剥离是妊娠晚期较严重的并发症,可严重威胁母儿生命[9]。本研究中重度子痫前期患者胎盘早剥发生率为34.5%。胎盘早剥组Th17和Th17/Treg明显高于无胎盘早剥组,差异有统计学意义(P<0.05);胎盘早剥组Treg明显低于无胎盘早剥组,差异有统计学意义(P<0.05)。由此可见,胎盘早剥组患者体内处于较强烈的促炎及抗炎反应,且促炎反应更为强烈,强烈的促炎反应可导致血管病变及慢性炎性反应发生。因此,本研究认为,Th17的相对高表达,Th17/Treg失衡参与了胎盘早剥的发生,在孕晚期进行相关检测可在一定程度上起到胎盘早剥预警作用。比较不同孕龄的Th17、Treg和Th17/Treg发现,孕周<34周组Th17和Th17/Treg明显高于孕周≥34周组,差异有统计学意义(P<0.05);两组Treg差异无统计学意义(P>0.05),孕周<34周体内存在更强烈的促炎反应。SIRS的发生会促进广泛的内皮细胞损伤,并产生炎症介质及急性反应蛋白进入血液循环,导致更严重的炎性反应[10-11]。本研究中重度子痫前期患者SIRS发生率为56.4%,患者发生SIRS后,其收缩压、头痛发生概率及ICU住院时间均远远高于无SIRS患者。本研究发现,SIRS组Th17明显高于无SIRS组,由此推测SIRS的发生和Th17升高有直接关联。重度子痫是一个免疫相关疾病,免疫机制与妊高征的相关综合征表现(如高血压、肺水肿、肾损害、感染、胎盘早剥等)均密切相关[12-13]。各种因素导致的Th17/Treg失衡反映了免疫系统的紊乱,Th17/Treg失衡进一步导致了各种重度子痫综合征出现[14]。重度子痫主要以全身小动脉痉挛为基本病变,严重时因各器官缺血缺氧可致昏迷、脑出血、胎盘早剥等危及孕妇和胎儿生命安全的症状发生,目前对其具体机制尚不清楚,临床也缺少对该疾病的预防手段,因此加强对患者的监测显得尤为重要。Th17/Treg失衡可反映炎性反应免疫状态,通过检测Th17/Treg,有助于对患者重度子痫的早期监测。对重度子痫的动态监测,可及时反映病情变化。
综上所述,重度子痫前期患者外周血Treg升高,Th17和Th17/Treg降低。Th17和Treg细胞变化在重度子痫前期发病中起到了一定作用,可作为重度子痫治疗和诊断的潜在指标。

