巴氏指数在老年痴呆患者中的心理测量学特征及其与患者精神行为症状照护困扰程度的相关性
丁 琳 陈素虹 林 恺 王含笑 廖晓艳
(南方医科大学南方医院护理部,广东 广州 510515)
日常生活活动能力是评估患者照护需求的重要指标之一〔1〕,巴氏指数(BI)因其敏感、简便、易操作,已成为临床评估患者生活自理能力最常用的量表之一〔1~3〕。精神行为症状(BPSD)是所有类型老年痴呆患者均可能出现的非认知功能损害症候状群〔4〕,是照护者负担的主要来源〔4,5〕。本研究拟检验BI量表在老年痴呆患者中的心理测量学特征,并探讨BPSD的照护困扰程度与患者日常生活活动之间的关系。
1 对象与方法
1.1研究对象 采用横断面研究,研究对象均来自广州市某老人院失智老人专区。共招募112例老年痴呆患者,女71例(63%),平均年龄(81.20±8.11)岁,平均住院时间(38.20±33.27)个月。其中重度痴呆56例,中度痴呆44例,轻度痴呆12例;直接照顾者和患者的相处时间为2~120〔平均(29.43±21.47)〕个月。纳入标准:①年龄≥65岁;②入住机构至少4 w;③符合美国精神障碍诊断与统计手册第4版(DSM-Ⅳ-TR)痴呆诊断标准;④药物使用情况及临床状况稳定。排除标准:①有精神分裂症或其他精神疾病的诊断;②合并其他疾病终末期;③本人或法定代理人拒绝参加研究。精神行为症状照护者纳入标准:①轮值白晚夜班的全职注册护士或护理员;②每天至少直接接触患者3次〔6〕,能密切观察到患者精神、行为变化;③经培训,有能力识别并报告患者在过去1个月内精神行为症状患病情况。
1.2方法 (1)临床痴呆评定量表(CDR),用于评定痴呆严重程度,共包括记忆、定向力、判断与解决问题的能力、工作和社会交往能力、家庭生活和个人业余爱好、生活自理能力等6项,每项分别做出从无损害到重度损害5级评估,0分为正常、0.5分为可疑痴呆、1分为轻度痴呆、2分为中度痴呆、3分为重度痴呆〔7〕。此外,CDR中的生活自理能力评估部分(DS)与日常生活活动能力量表、工具性日常生活活动量表和功能活动问卷等均具有高度相关性〔8〕。(2)简易精神状态量表(MMSE),用于评估患者的认知功能,评定的领域包括时间定向力、空间定向力、即刻记忆、注意力及计算力、延迟记忆、语言、视空间共30道题目,总分0~30分,得分越高,认知功能越好。我国老年人群按文化程度划分,得分≥24分为正常;小学<20分,中学及以上者<24分可考虑存在轻度认知功能障碍〔9〕。(3)护理院版神经精神量表(NPI-NH),用于评估痴呆患者精神行为症状的频率、强度及困扰程度,包括妄想、幻觉、激越、抑郁、焦虑、欣快、淡漠、脱抑制、易激惹、异常运动行为、睡眠障碍、进食异常等12个症状维度。首先询问直接照顾者该患者在过去1个月内是否存在相关症状,不存在记为0分,若存在则进一步回答其后的问题,以评定其频率(采用4级评分;1=每周少于1次,2=大约每周1次,3=每周几次但少于每天1次,4=每天1次或更多)、严重程度(采用3级评分;1=轻度,2=中度,3=重度)和困扰程度(采用5级评分;0=无,1=最小,2=轻度,3=中度,4=严重,5=非常严重)。以频率和严重程度得分的乘积为该症状维度的得分,最大得分为12分,≥4分认为有临床意义;12个症状维度得分之和为量表总分(0~144分),得分越高,表示患者BPSD越严重〔6〕。(4)BI,用于评估患者日常生活活动能力。共10个条目,涉及日常生活的10个方面,包括:①大便、②小便、③修饰、④如厕、⑤进食、⑥洗澡、⑦穿衣、⑧转移、⑨活动、⑩上下楼梯。其中,1、2、4、5、7、10等6个条目赋分为0~2分;8、9等2个条目赋分为0~3分;4、6等2个条目赋分为0~1分;总分20分,得分越高,日常生活活动能力越好〔2〕。
1.3统计学方法 采用SPSS19.0软件进行t检验、χ2检验、Spearman相关分析,采用Cronbach α系数评价BI量表的内部一致性,Cronbach α>0.7,则认为内部一致性良好〔10〕;然后逐一删除每个条目,观察Cronbach α系数的变化,检测所有条目与总量表间的密切程度。采用探索性因子分析中的主成分分析法(最大方差法旋转)确定BI量表在老年痴呆患者中的因子结构,保留并接受特征值>1的因子及因子载荷≥0.40的条目。进行多因素线性回归分析(向前法)。
2 结 果
2.1BI量表在老年痴呆患者中的心理测量学特征
2.1.1因子结构 对112例老年痴呆患者及其中56例重度痴呆患者的BI评分结果的探索性因素分析显示,KMO值分别为0.927、0.865,Bartlett球形检验均显著(P<0.001),表明因子模型适当。采用主成分分析,对全部患者只提取了1个特征值>1的公因子,因子载荷>0.4,累积方差贡献率为64.1%。对56例重度痴呆患者则提取了2个特征值>1的公因子,因子载荷>0.4,累积方差贡献率为71.4%;其中,“大便”、“小便”、“洗澡”、“穿衣”、“修饰”、“如厕”、“进食”等7个条目可加载到因子1,被命名为“自理能力”。“转移”、“上下楼梯”、“活动”等3个条目可加载到因子2,被命名为“活动能力”。见表1。
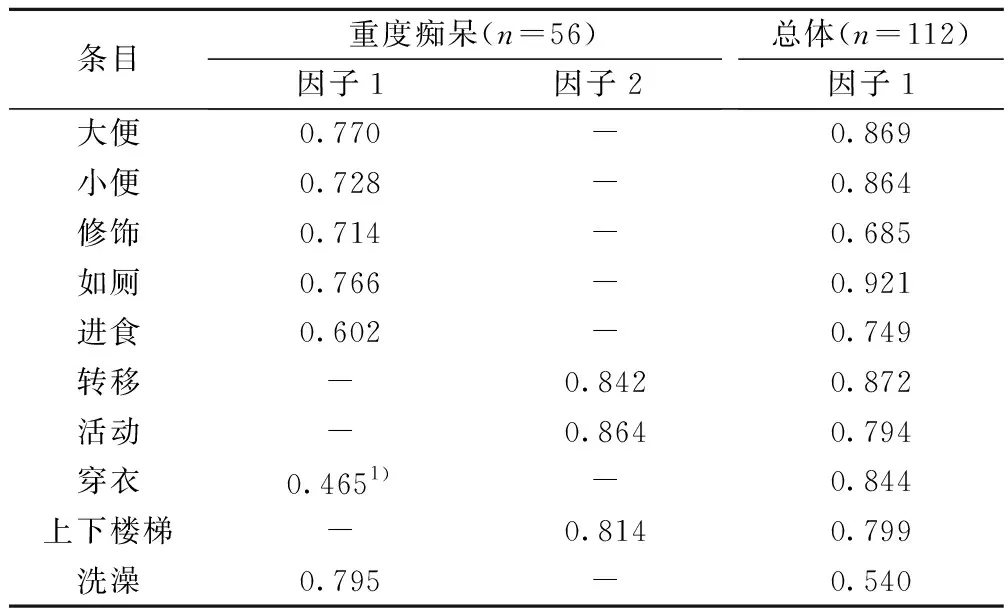
表1 BI量表在老年痴呆患者中的因子结构
仅呈现因子载荷>0.4数值;1)表示该条目出现在一个以上的公因子中,且在其他因子的载荷更高,但基于因子同质性进行归类
2.1.2内部一致性与同时效度 BI量表的内部一致性非常好(α=0.929)。当BI 量表的条目被逐一删除时,Cronbach α系数改变不大,仅“修饰”与“洗澡”条目的删除使得Cronbach α系数略微升高,见表2,但两个条目与BI量表其他项目的相关性均在可接受范围(r>0.4)。MMSE得分为0~23〔平均(6.45±6.79)〕分;NPI-NH得分为0~144〔平均(47.00±9.12)〕分,困扰程度得分为0~30〔平均(3.00±4.24)〕分;BI得分为0~20〔平均(4.00±5.65)〕分。BI得分与DS得分呈强负相关(r=-0.755,P<0.05)。此外,BI得分与MMSE评分结果呈负相关(r=-0.419,P<0.05),与CDR评估结果呈负相关(r=-0.492,P<0.05)。BI量表的“自理能力”与MMSE评分中度相关(r=0.497,P<0.05),“活动能力”得分与MMSE评分轻度相关(r=0.289,P<0.05)。
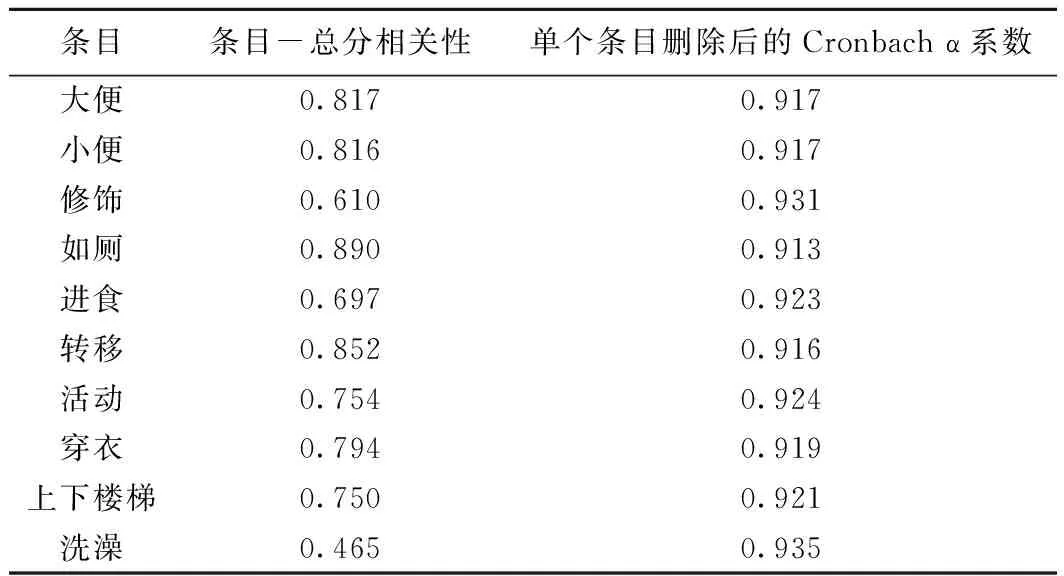
表2 BI量表在老年痴呆患者中的内部一致性
2.2老年痴呆患者日常生活活动能力与精神行为症状困扰程度的相关性 多因素线性回归(向前法)分析显示,当以“妄想”困扰程度得分为因变量时,“洗澡”得分是进入模型的唯一BI量表条目(调整后R2=0.137,P=0.003,β=1.881,标准化B=0.391);当以“易激惹”困扰程度得分为因变量时,“小便”得分是进入模型的唯一条目(调整后R2=0.080,P=0.020,β=0.476,标准化B=0.310);当以“夜间行为”困扰程度得分为因变量时,“上下楼梯”得分是进入模型的唯一条目(调整后R2=0.073,P=0.024,β=0.521,标准化B=0.310)。
3 讨 论
BI量表是用来对某些残疾、躯体功能障碍或有特定疾病人群进行日常生活活动能力评估的工具〔10~13〕。目前尚缺乏该量表在老年痴呆患者评估中应用有效的证据。本研究中,BI量表的内部一致性与文献报道在不同文化环境下老年人群中BI量表的内部一致性检验结果一致〔2,3,10,14,15〕。
本研究中BI量表的因子结构与Leung等〔16,17〕研究结果相似,其研究结果均显示BI量表在脑卒中后恢复期老年患者中可以提取出两个因子,但因子1“自理能力”所包含的条目不同(如:洗澡、修饰、如厕、进食、穿衣、转移、上下楼梯和活动),因子2包括“大便”与“小便”条目,被命名为“生理需求”,该两项研究称相较于脑卒中急性期,脑卒中恢复期的老年患者具有较好的大小便能力,所以“大便”与“小便”条目被归为一个因子。上述结果均提示BI量表在不同疾病老年人群中有着不同的因子结构。但是,当分析本研究的全部受试者时,这种二维因子结构消失,该结果与Laake等〔18〕的研究相似。Laake等〔18〕发现老年人群的认知能力可能会影响BI量表的维度特性,但该研究未对受试者进行CDR评估,仅有认知功能评估。本研究仅在重度痴呆患者中提取出两个两个因子,提示痴呆严重程度同样会影响BI量表的维度特性。
患者的日常生活活动能力越好,往往给照顾者带来的照护负担越轻。然而,本研究显示,老年痴呆患者在日常活动中的“活动能力”得分越高(如上下楼梯),照顾者“夜间行为”相关的照护困扰越高;“自理能力”得分越高(如洗澡和小便),照顾者“妄想”相关的照护困扰及“易激惹”相关的照护困扰更大。可能的原因是,当患者具有更好的活动能力时,也更可能出现夜间徘徊行为,从而给照顾者带来更多照顾负担;而可以在没有监护或协助的情况下能较好完成洗澡、小便等自理活动的患者平时对机构照顾者工作干扰较小,但可能因“妄想”、“易激惹”症状的出现寻求照顾者关注或干扰照顾者工作的行为,从而给照顾者带来照护困扰。
综上,BI在老年痴呆患者中能够可靠地评估老年痴呆患者的日常生活活动能力,但是在该人群中使用对照护需求的提示意义与其他老年人群有所差别,当患者存在精神行为症状时,可能因为具有更好的生活自理能力和活动能力,而给照顾者带来更大的照护困扰。

