内固定治疗与关节置换术治疗老年股隆间骨折的疗效对比研究
陈伟
中国医科大学附属盛京医院大连医院骨外科,辽宁大连 116600
股隆间骨折临床老年患者较为常见,且女性多于 男性[1]。尽管临床有多种治疗方式,但对于老年患者而言,由于其年龄、体质、合并性疾病、骨质疏松、手术耐受性等因素,对治疗方案的要求更高,也提升了治疗难度[2]。手术方式是股隆间骨折的首选治疗方式,由于传统牵引、石膏固定等保守治疗方法很容易发生肺炎、患肢缩短等并发症,不仅不利于患者恢复,同时会严重降低患者的生活质量。有效的手术方式促进股隆间骨折患者恢复和预后的关键要素,基于此该文选取该院2016年2月—2017年2月期间骨外科收治的86例患者为研究对象,对比内固定治疗与关节置换术治疗老年股隆间骨折的临床疗效,现报道如下。
1 资料与方法
1.1 一般资料
选择 该院骨外科收治的86例老年股隆间骨折患者作为该次研究对象,分为内固定组和关节置换组,每组43例患者。其中内固定组男性患者19例,女性患者 24例,年龄 60~85岁,平均年龄(73.56±5.54)岁,合并症情况:患者均存在不同程度的骨质疏松、30例患者有内科疾病、16例患者有冠心病、12例患者有高血压、9例患者有糖尿病;关节置换组男性患者18例,女性患者25例,年龄60~85岁,平均年龄(74.16±5.62)岁,合并症情况:患者均存在不同程度的骨质疏松、32例患者有内科疾病、15例患者有冠心病、14例患者有高血压、10例患者有糖尿病。两组患者一般资料相比,如病情、合并症、年龄、性别比相比差异无统计学意义(P>0.05),具有可比性。该次研究已取得患者及家属同意并自愿签署知情同意书。该次研究所选病例已通过医院伦理委员会的批准。
1.2 方法
术前准备:患者入院后均进行X线片、肺功能、超声以及常规检查,全面评估骨折状况,以患者体重为依据实施皮肤牵引,适量给予镇痛药物,合并症患者给予对症治疗药物,控制血糖、血压。
关节置换组:患者均实施全髋关节置换术,以侧卧位手术,常规麻醉消毒,由髋部后外侧切口,观察其内侧结构并结合实际情况进行截断、清理处理,解剖复位小粗隆、大粗隆并以钢丝固定,以骨水泥假体进行关节置换并以螺钉固定,后复位关节,冲洗创面,行负压引流,缝合关闭切口[3]。
内固定组:实施DHS内固定术,以仰卧位手术,常规麻醉消毒,在骨科牵引床上牵引复位,以C臂透视装置提供视野,待复位至预定状况,以大粗隆下行纵行切口,暴露股骨上端,保持手术视野清晰,后在导向器的引导下由大转子下端往股骨头方向打入导针,直至导针置于最佳位置,扩髓并置入动力加压螺钉,完成固定,检查无异常后冲洗创面、止血,放置引流管,缝合切口。
术后处理:所有患者给予抗生素治疗,常规监测患者心率、血压等各项指标,适量给予抗凝药物、镇痛药物,视患者恢复状况指导其做适量的恢复性活动。
1.3 观察指标
对比两组患者手术情况、术后恢复情况以及术后并发症情况。
1.4 统计方法
研究涉及的所以数据均采用SPSS 21.0统计学软件进行处理,计量资料以(±s)表示,用t检验;计数资料用[n(%)]表示,采用 χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者手术情况对比
两组手术时间相比差异无统计学意义(P>0.05)。术中总出血量、卧床时间、术后负重时间对比,关节置换组均短于内固定组,对比差异有统计学意义 (P<0.05)。 见表1。
表1 两组患者手术情况对比(±s)
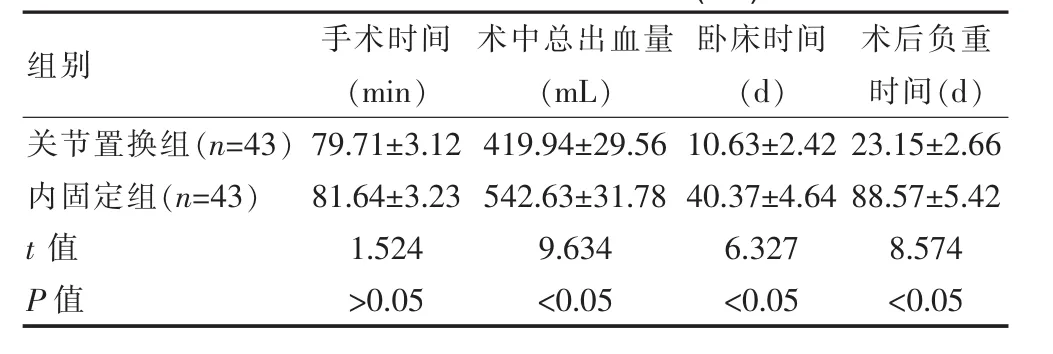
表1 两组患者手术情况对比(±s)
术中总出血量(m L)卧床时间(d)术后负重时间(d)组别 手术时间(m i n)关节置换组(n=4 3)内固定组(n=4 3)t值P值7 9.7 1±3.1 2 8 1.6 4±3.2 3 1.5 2 4>0.0 5 4 1 9.9 4±2 9.5 6 5 4 2.6 3±3 1.7 8 9.6 3 4<0.0 5 1 0.6 3±2.4 2 4 0.3 7±4.6 4 6.3 2 7<0.0 5 2 3.1 5±2.6 6 8 8.5 7±5.4 2 8.5 7 4<0.0 5
2.2 两组患者术后恢复状况对比
关节置换组优23例,良10例,可8例,差2例,总有效41例,有效率为95.35%;内固定组优18例,良 8例,可 12例,差5例,总有效38例,有效率为88.37%。关节置换组恢复状况优于内固定组,对比差异有统计学意义(P<0.05),见表2。
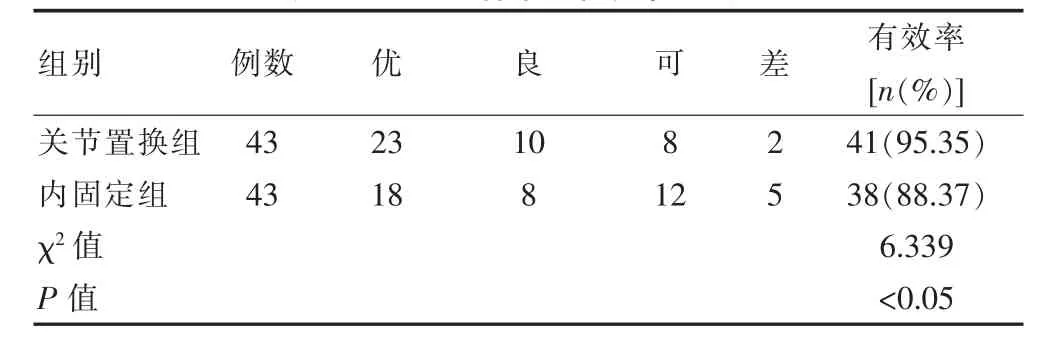
表2 两组患者术后恢复状况对比
2.3 两组患者术后并发症对比
关节置换组深静脉血栓2例,4.65%;肺部感染1例,2.33%;泌尿系统感染2例,4.65%。内固定组深静脉血栓4例,9.30%;肺部感染3例,6.98%;泌尿系统感染1例,2.33%;压疮4例,9.30%。关节置换组深静脉血栓、压疮、肺部感染发生率均低于内固定组,对比差异有统计学意义(P<0.05),见表3。

表3 两组患者术后并发症对比[n(%)]
3 讨论
股隆间骨折是临床常见的骨折类型,临床治疗多采用内固定术,如动力髋螺钉(DHS)、股骨近端防旋髓内钉(PFN)等都是临床应用较为广泛的内固定方式[4]。老年人发生股隆间骨折的机率更高,由于老年患者年龄较大,且多合并糖尿病、高血压、心血管疾病等慢性疾病,临床治疗需结合患者的实际病情、骨折状况以及患者自身的意愿选择适宜的治疗方案,但保守治疗临床效果不佳,且容易发生并发症,因此手术治疗是临床首选治疗方式[5]。老年患者多数有不同程度的骨质疏松,内固定术治疗需要很长时间的恢复期,且并不能确保骨折的坚强固定,由此与关节置换术相比患者下床活动的时间明显延长。髓内翻、骨折不愈是内固定不牢固引发的常见并发症,对老年股隆间骨折患者实施人工髋关节置换术,能够有效解决这一问题,同时患者可早期下床,适量进行康复性活动,不仅对患者的呼吸功能、消化功能恢复有积极性作用,同时也减少了压疮、褥疮、深静脉血栓等长期卧床并发症的发生机率[6]。手术时间长短能够一定程度的反应手术风险、麻醉风险,时间越长风险因素越大,关节置换治疗组患者的手术时间与内固定术手术时间接近,都需要较为专业的操作技术,由此两种手术方式手术因素、麻醉因素的风险程度也类似[7-8]。术中出血量是反应手术创伤程度的最佳标准,内固定术为保障固定牢靠,手术操作去格外谨慎、细致,其术中出血量明显比关节置换术更高,相应的内固定术治疗的患者术中失血量、术中输血量也更大[9]。该次研究中,手术情况比较,相对于内固定组,关节置换组术中总出血量明显更少(t=9.634,P<0.05),卧床时间更短(t=6.327,P<0.05)、术后负重时间更短(t=8.574,P<0.05);术后恢复情况,关节置换组有效率为95.35%,内固定有效率为88.37%,关节置换组恢复状况优于内固定组,差异有统计学意义(χ2=6.339,P<0.05);术后并发症相比,相对于内固定组,关节置换组深静脉血栓更少 (χ2=8.149,P<0.05)、压疮更少(χ2=18.427,P<0.05)、肺部感染发生率也更低(χ2=11.215,P<0.05)。 而在宁瑞[10]的研究中,选取260例老年股骨隆间骨折患者为研究对象,结果显示,两组患者术中出血量、术后输血量、卧床时间及术后完全负重时间比较差异显著,关节置换治疗组患者的并发症发生率小于内固定治疗组,关节置换治疗组患者术后恢复情况优于内固定治疗组,差异有统计学意义(P<0.05),与该次研究结果基本一致[10]。因此进一步说明了,采用关节置换治疗的患者术后恢复总有效率更高,证实老年股隆间骨折患者实施关节置换术,术中出血量少、下床活动时间早、并发症少,与内固定术相比其恢复和预后都有积极性作用。

