2型糖尿病合并高尿酸血症代谢相关因素分析
黄花,林杰,任建宇(.南充市第二人民医院,四川637000;2.中国医科大学附属第一医院,辽宁沈阳000)
高尿酸血症除与原发性痛风有关外,还与血脂代谢异常、肥胖、糖尿病等有一定相关性[1-3]。随着人们物质生活水平的提高,高尿酸血症的发病率呈逐年上升趋势,尤其以2型糖尿病患者群体多见;且随着年龄和病程的延长,2型糖尿病患者高尿酸血症的发病率呈上升趋势[1]。本研究通过分析2型糖尿病合并高尿酸血症的相关危险因素,为临床防治提供参考。
1 资料与方法
1.1 资料
1.1.1 一般资料 选取2009年7—12月在中国医科大学附属第一医院内分泌科住院的2型糖尿病合并高尿酸血症患者138例(A组),其中男76例,女62例;平均年龄(62.1±9.6)岁;另从本院健康体检者中选取单纯高尿酸血症146例(B组),其中男82例,女64例;平均年龄(60.9±9.7)岁。所有患者均经该院医学伦理委员会批准,知情同意并签署知情同意书。
1.1.2 诊断标准 高尿酸血症的诊断符合1998年世界卫生组织(WHO)诊断标准,男性高于 420 μmol/L、女性高于360 μmol/L为高尿酸血症;糖尿病的诊断符合1999年WHO诊断标准;高血压的诊断符合《中国高血压防治指南》(2005年修订版)规定的高血压定义标准。
1.2 方法 所有受检者晚餐后禁食12 h以上,次日清晨采集血、尿标本,分别测定血清尿酸(UA)、总胆固醇(TC)、三酰甘油(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、空腹血糖(FBG)及空腹胰岛素(FINS)水平,计算胰岛素抵抗指数(HOMA-IR)=FBG×FINS/22.5),测定血肌酐(SCr),计算肌酐清除率(Ccr)。分别测量身高、体重、腹围、臀围,计算体重指数(BMI)、腰臀比(WHR)。采用水银柱式血压计连续测量2次右臂血压,取其平均值。
表1 2组一般资料及临床生化指标比较(±s)

表1 2组一般资料及临床生化指标比较(±s)
注:1 mm Hg=0.133 kPa
组别n WHR A组B组138 146男/女(n/n)76/62 82/64年龄(岁)62.1±9.6 60.9±9.7体重(kg)71.0±11.4 71.6±8.1 BMI(kg/m2)25.5±3.1 24.6±2.1 0.9±0.1 0.9±0.0 UA(μmol/L)464.3±41.3 437.7±16.2收缩压(mm Hg)144.4±28.3 131.6±17.5舒张压(mm Hg)84.8±13.7 79.7±13.0脉压(mm Hg)60.4±19.7 51.9±16.7 TG(mmol/L)2.3±2.1 2.1±1.5 TC(mmol/L)4.5±1.6a 4.4±2.6 HDL-C(mmol/L)1.5±0.9 2.7±1.9 LDL-C(μmol/L)2.6±1.1 2.1±1.1 FBG(μmol/L)9.0±2.4 5.9±0.6 FINS(U/L)13.7±9.3 11.6±5.0 HOMA-IR 5.4±3.4 3.0±1.3 SCr(μmol/L)102.0±30.1 86.0±9.6 Ccr(mL/min)64.1±14.2 76.4±16.8
1.3 统计学处理 应用SPSS16.0统计软件进行数据分析,计量资料以表示,2组间均数比较采用t检验;计数资料以百分率或构成比表示,采用χ2检验;对2型糖尿病合并高尿酸血症患者与各因素的关系采用logistic多因素逐步回归分析。P<0.05为差异有统计学意义。
2 结 果
2.1 2组一般资料及临床生化指标比较 2组年龄、体重、WHR比较,差异均无统计学意义(P>0.05);A 组患者的 BMI、UA、收缩压、舒张压、脉压、TC、LDL-C、FBG、FINS、HOMA-IR、SCr均明显高于B组,A组的HDL-C、Ccr均明显低于B组,差异均有统计学意义(P<0.05)。见表1。
2.2 2组代谢相关疾病患病率比较 A组超重和(或)肥胖、血脂代谢异常、高血压、代谢综合征的患病率分别为79.7%、76.8%、91.3%、79.7%,B组分别为51.4%、54.8%、50.0%、30.1%,A组患病率均明显高于B组,差异均有统计学意义(P<0.01)。见表2。
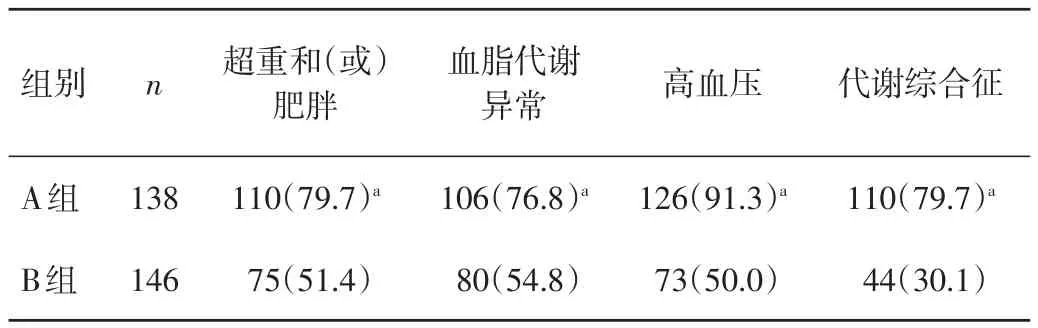
表2 2组代谢相关疾病患病率比较[n(%)]
2.3 2型糖尿病合并高尿酸血症危险因素逐步回归分析 logistic回归分析结果显示,Ccr(x1)、体重(x2)、LDL-C(x3)依次进入回归模型,得回归方程:y=460.162-1.375x1+1.084x2+5.935x3。由此可见,Ccr、体重、LDL-C对2型糖尿病合并高尿酸血症患者UA的影响较大。见表3。
2.4 单纯高尿酸血症危险因素逐步回归分析 以血尿酸为因变量(y),上述与代谢相关危险因素为自变量进行逐步回归分析,结果显示Ccr(x)进入回归模型,得回归方程为:y=450.604-0.168x。由此可见,Ccr对单纯高尿酸血症组血尿酸的影响最大。见表4。
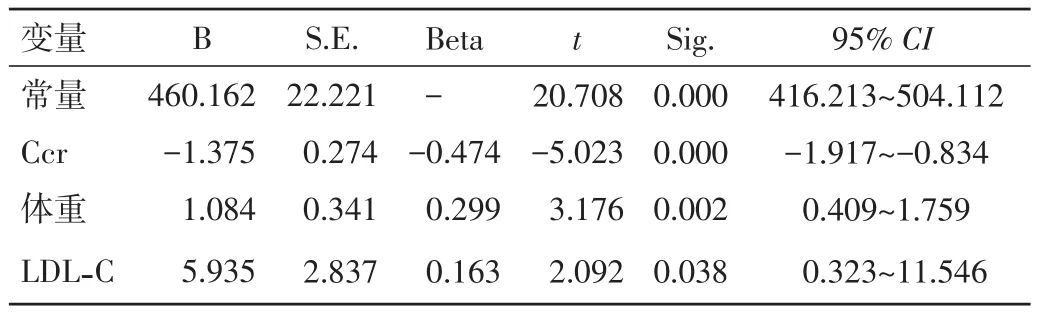
表3 2型糖尿病合并高尿酸血症危险因素logistic回归分析

表4 单纯高尿酸血症危险因素logistic回归分析
3 讨 论
2型糖尿病患者发生高尿酸血症有2种情况,即UA排除减少或生成增多。引起原因可能为:(1)肾微血管病变导致肾血流下降,而UA排泄与肾血流成正比,故血尿酸升高;(2)UA作为人体内广泛分布的抗氧化剂之一,可降低脂质过氧化的发生率。部分糖尿病患者体内氧化应激加剧,UA代偿性增加,出现高尿酸血症;(3)糖尿病高尿酸血症的发病与胰岛素抵抗所致的高胰岛素血症也有关,因其增加了近曲肾小管尿钠的排泄而抑制了UA的排泄[4-8]。
本研究逐步回归分析显示,Ccr下降是2型糖尿病合并高尿酸血症组、单纯高尿酸血症组UA升高的独立危险因素,说明肾功能是影响UA水平的重要因素,而高尿酸血症也影响肾功能。有文献报道,UA水平与TG呈正相关,与HDL-C呈负相关,与TC和LDL-C相关不明显[9]。而本研究显示,2型糖尿病合并高尿酸血症组BMI、LDL-C明显高于单纯高尿酸血症组,而HDL-C低于单纯高尿酸血症组,提示LDL-C是2型糖尿病合并高尿酸血症的独立危险因素,表明UA水平与脂质代谢可以有多种相关关系。与文献[9]的结论不完全一致。
本研究显示,体重是2型糖尿病合并高尿酸血症的独立危险因素。肥胖与高尿酸血症的联系机制可能是高尿酸血症患者血清瘦素(leptin)基因表达或清除减少[10~12]。糖尿病患者高水平UA诱发的动脉粥样硬化可能是由于UA结石沉积于小动脉壁后,再通过嘌呤代谢及脂质代谢协同损伤血管内膜,三者叠加的致病作用加速动脉粥样硬化的进程[13-14]。高血压引起的肾微血管硬化及血管紧张素、儿茶酚胺水平升高等变化,使肾血流减少、局部组织缺氧、乳酸堆积,后者与UA竞争排泄,使UA升高。本研究2型糖尿病合并高尿酸血症组肥胖、血脂代谢异常、高血压、代谢综合征患病率均高于单纯高尿酸血症组,与文献[15-18]报道一致。
本研究逐步回归分析显示,Ccr、体重和LDL-C是2型糖尿病合并高尿酸血症形成的独立危险因素,2型糖尿病合并高尿酸血症组的代谢综合征、高血压、血脂代谢异常及肥胖的发生率均高于单纯高尿酸血症组(P<0.01),表明2型糖尿病UA水平的升高与肥胖、脂代谢紊乱、血压升高、HOMA-IR、代谢综合征密切相关。UA水平升高是胰岛素抵抗综合征的重要特点。
综上所述,由于UA、高血糖、血脂代谢异常与高血压相辅相成,促进动脉粥样硬化的形成、胰岛素抵抗的加重,因此,临床上对于2型糖尿病患者不仅要控制FBG、血压、血脂、肥胖,还应重视高UA这一危险因素,并及时予以相关干预措施。

