微创穿刺引流术对基底节中等量脑出血治疗效果研究*
朱 龙,寇 堃,吴继华,付元贵,蓝 勇,陈征新,何守刚,刘永泰(东海县人民医院神经外科,江苏连云港222300)
随着人们生活水平的不断提高,近年来,高血压病引起脑出血的发病率也在逐年上升,严重威胁着人类健康,其中以基底节出血最为常见,其占脑出血部位70%左右。其主要发病机制是血压升高后导致脑实质出血,而出血和水肿导致脑组织受压引发缺损症状,临床致残率和致死率高[1],其中,中等量基底节区脑出血一般出血量在30~50 mL,可直接影响患者的意识状态,造成神经系统的损害,引起脑水肿、中线移位等神经受压的相关并发症,严重影响着患者的生活质量及生命健康。目前,随着神经外科手术技术的不断改进和提高,手术方式也越发多样化[2],外科开颅清除血肿手术创伤较大,患者的耐受性较差,特别是年老体弱的人,适应证范围较窄,预后较差,费用较高[3]。随着微创理念的不断深入,微创和微侵袭技术治疗高血压性脑出血已成为主流的手术治疗方式,虽然患者的致死率、致残率有所下降,但此课题研究的任务依旧是非常艰巨。本研究选择30例基底节中等量脑出血患者作为研究对象,对患者应用微创穿刺引流术进行治疗,取得了十分显著的效果,详述如下。
1 资料与方法
1.1 一般资料 选择2015年3月至2018年3月本院神经外科收治的60例基底节脑出血患者作为研究对象,所有患者均符合全国第四届脑血管病会议脑出血的诊断标准[4],经脑计算机断层扫描(CT)证实为基底节出血,血肿量根据多田公式[T=π/6×L(长轴)×S(短轴)×层数]计算,出血量为30~50 mL,且均无严重肝、肾、心、肺及凝血功能障碍。通过随机抽签法把患者分为对照组和研究组,各30例。研究组男19例,女11例;年龄35~80 岁,平均(55.41±4.45)岁;出血量 30~50 mL,平均(44.14±5.86)mL;昏迷 2 例,嗜睡及神志模糊、清醒共28例;对照组中男18例,女12例;年龄34~81岁,平均(56.02±4.17)岁,出血量 30~50 mL,平均(42.43±7.57)mL,昏迷3例,嗜睡、神志模糊、清醒共27例。2组患者性别、年龄、出血量、意识状况等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 手术方法 对照组采用开颅血肿清除术手术治疗,患者在气管全身麻醉插管状态下手术,经患侧翼点扩大入路,骨窗4.0 cm×5.0 cm大小,切开皮层到血肿后,用吸引器吸出血凝块。同时去骨瓣减压治疗。
研究组应用微创穿刺术引流清除脑内血肿,手术治疗时间一般为发病后6~12 h。术后根据病情给予常规脱水降低颅内压、清除自由基、维持水电解质酸碱平衡,营养支持及防治肺内感染等各种并发症。手术方法:对于血肿未破入脑室的病例,使用北京万特福科技有限公司生产的YL-1型一次性颅内血肿粉碎穿刺针,根据术前头颅CT测算穿刺靶点并将血肿最大层面的血肿中心到头颅的垂直距离作为穿刺进针深度。局部麻醉后避开头皮颞浅动脉主干及外侧裂血管,按操作规程手术抽吸清除血肿,取合适长度的穿刺针按照血肿位置进行穿刺,见有血液溢出后缓慢抽出血液。用生理盐水和尿激酶稀释后对血凝块进行溶解[5]并在术后液化冲洗引流,颅内血肿清除血达80%以上时即可拔出引流管。针对血肿破入脑室系统造成脑室铸型,对于梗阻性脑积液的病例除了对脑组织中的血肿引流外,还可行侧脑室穿刺术降低颅内压治疗。
1.2.2 评价指标 应用日常生活量表(ADL),对2组患者术后1、3、6个月神经功能缺损情况进行评分比较2组。并对比患者并发症发生情况。治疗后3个月时用改良Rankin量表(MRS)来评价2组患者的神经功能情况,进行MRS评分并对比。
1.3 统计学处理 应用SPSS18.0统计软件进行数据分析,计量资料以表示,采用t检验;计数资料以率或构成比表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 2组患者不同时段ADL评分比较 2组患者术后1、3个月ADL评分比较,差异均无统计学意义(P>0.05);研究组术后6个月ADL评分明显高于对照组,差异有统计学意义(P<0.05)。见表1。
2.2 2组患者并发症发生情况比较 研究组并发症发生率明显低于对照组,差异有统计学意义(P<0.05)。见表2。
表1 2组患者不同时段ADL评分比较(±s,分)
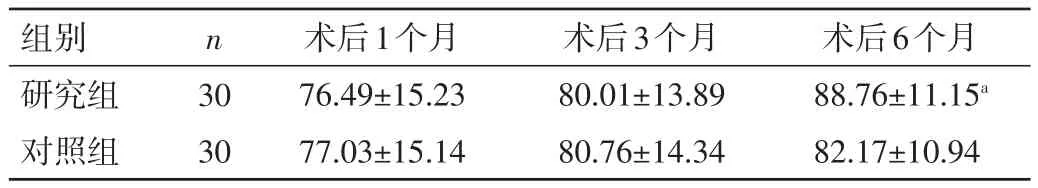
表1 2组患者不同时段ADL评分比较(±s,分)
注:与对照组同时间比较,aP<0.05
组别研究组对照组n 30 30术后1个月76.49±15.23 77.03±15.14术后3个月80.01±13.89 80.76±14.34术后6个月88.76±11.15a 82.17±10.94

表2 2组患者并发症发生情况比较[n(%)]
2.3 2组患者治疗3个月时MRS评分比较 2组患者MRS评分比较,差异有统计学意义(P<0.05)。见表3。

表3 2组患者治疗3个月时MRS评分比较(n)
3 讨 论
脑血管病是临床神经系统常见病、多发病,其发病率、病死率较高,发病后血肿可将基底节区神经破坏,引发失语、偏瘫等后遗症,甚至导致患者死亡[6]。微创穿刺血肿清除术具有操作方便、创伤小、操作时间短、未暴露脑组织、血肿周围组织的刺激和干扰少、最大限度地降低医源性损伤等诸多优点,可降低术后患者并发症发生率,减少患者并发症及后遗症,有效地提高患者的预后效果。通过脉冲式方法来粉碎血肿,可以有效地避免再次出血的发生,具有较高的安全性和可靠性。而开颅血肿清除术手术创伤大、手术过程长,血肿周围或血肿内部有功能的重要组织结构在手术过程中受到过长时间的牵拉撕扯等损伤,导致术后严重的脑水肿、二次颅骨修修补等因素影响患者术后功能的恢复。WATCHER等[7]认为,几乎三分之一的去骨瓣手术患者会遭到骨瓣再植术治疗带来的手术相关并发症,并且由于创面感染因素而导致颅内感染。脑出血术后半年内是恢复最快的最佳时期,去骨瓣手术后的大多数患者头部处于缺少颅骨状态,这一缺陷显著阻碍了患者的恢复,且去骨瓣患者需要行再次后期颅骨修补术,术后将进一步促进患者神经功能恢复。因此,对于30~50 mL的中等压性基底节区脑出血患者,与血肿清除加去骨瓣术减压术相比,颅内血肿微创穿刺引流术可更好地改善患者近期预后,所以本研究研究组预后更好。
综上所述,对于基底节中等量脑出血患者,采用微创穿刺引流术[8]能取得显著效果。特别是在年老体弱的患者不耐受开颅血肿清除术的治疗中可以作为首选术式[9]。微创穿刺引流术不但操作简单、创伤小、手术安全性高,而且医疗费用低。既能促进患者神经功能的恢复[10],也能降低并发症发生率,减轻了患者经济负担。因此,微创穿刺引流术在基层医疗单位神经外科有广泛的推广价值。

