腹腔镜手术治疗消化性溃疡穿孔的临床疗效分析
徐龙帅
菏泽市牡丹人民医院普外科,菏泽 274000
消化性溃疡穿孔是消化性溃疡的一种常见并发症和外科急腹症。该病具有发病急、病情发展快等特点;如未及时确诊、治疗可能导致脓毒症等严重并发症发生,甚至危及患者生命[1-2]。溃疡穿孔修补术是治疗消化性溃疡穿孔的主要措施。随着微创理念的不断深入,腹腔镜手术因其损伤小、恢复快的优势越来越受到关注;腹腔镜下消化性溃疡穿孔修补术也越来越多地应用于临床。本研究回顾性对比分析腹腔镜和开腹修补术治疗消化性溃疡穿孔的临床疗效。
1 资料与方法
1.1 一般资料
分析菏泽市牡丹人民医院普外科2014年1月—2017年12月采用腹腔镜(观察组,n=20)和开腹(对照组,n=20)修补术治疗消化性溃疡穿孔的临床疗效。纳入标准:所有患者均为急性腹痛入院,经X 线片、CT、腹腔镜检查确诊为消化性溃疡穿孔。排除标准:有腹部手术史,不能耐受人工气腹,活检病理确诊为胃癌者,合并幽门梗阻、出血,免疫缺陷,合并严重腹腔感染、休克及腹腔镜手术中转开腹手术者。所有患者对本观察内容及目的均知情同意并自愿参与。其中,观察组男13例,女7例;年龄21~63岁,平均(41.6±6.2)岁。18例有弥漫性腹膜炎体征,2例有局限性腹膜炎体征;病程2~24 h,平均(8.1±3.9) h。穿孔部位中胃穿孔7例,十二指肠穿孔13例,穿孔直径平均(0.87±0.21) cm。白细胞计数(WBC)为(16.59±1.19)×109/ L,中性粒细胞百分比为(86.7±5.4)%。对照组男12例,女8例;年龄20~65岁,平均(42.6±5.9)岁。17例有弥漫性腹膜炎体征,3例有局限性腹膜炎体征;病程2~24 h,平均(7.9±3.5)h。穿孔部位中胃穿孔7例,十二指肠穿孔13例,穿孔直径平均(0.85±0.27)cm。WBC为(16.86±1.32)109/ L,中性粒细胞百分比为(86.9±5.6)%。两组一般资料差异无统计学意义,具有可比性。
1.2 方法
1.2.1 手术方法
观察组采用腹腔镜下消化性溃疡穿孔修补术。基本步骤:气管插管全麻,患者取头高足低15°~30°位,脐下做弧形切口,长度约10 mm,建立CO2气腹(气腹压12~14 mmHg,1 mmHg=0.133 kPa),插入10 mm 0°腹腔镜,直视下在右锁骨中线肋缘下置入5 mm Tocar,剑突下放置10 mm Tocar;探查腹腔,明确诊断。术中用1/4弧形带,4号丝线针,对溃疡穿孔行纵向修补,约1~3针;修补完成后检查确保无渗漏后,用生理盐水冲洗腹腔。引流管的使用依据穿孔时间及腹腔污染程度而定。手术完成后排出CO2气体,逐一拔出Trocar,缝合伤口。术后抗感染及护理处理和对照组相同。
对照组行常规开腹消化性溃疡穿孔修补术。术后给予常规治疗护理及抗感染治疗。
1.2.2 观察指标
包括手术时间、术后排气时间、下床活动时间、住院时间、术后疼痛程度、术后止痛药使用、术后并发症、术后感染 [WBC,C反应蛋白(CRP)]及应激反应指标 [血清降钙素原(PCT)],以及疼痛评分。疼痛评分采用视觉模拟评分法(visual analogue scale,VAS)[3],得分范围0~10分,得分与疼痛程度呈正比,得分越高,疼痛越严重。
1.2.3 统计学分析
数据分析采用SPSS 20.0软件。计量资料采用均数±标准差表示,行t检验;计数资料采用百分比表示,行卡方检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 手术及术后恢复情况
观察组术后排气时间、下床活动时间、住院时间、术后止痛药使用及术后疼痛评分均显著优于对照组(P<0.05);对照组手术时间虽短于观察组,但组间比较无差异(P>0.05),见表1。
2.2 术后感染情况
术前两组CRP、WBC无差异(P>0.05);术后24 h和术后48 h观察组CRP、WBC均显著低于对照组(P<0.05),见表2。

表1 两组手术及术后恢复情况比较
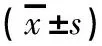
表2 两组CRP、WBC比较
2.3 应激反应
两组术前PCT无差异,术后24 h PCT均升高(P<0.05);对照组术后48 h PCT升高(P<0.05);术后24 h和48 h观察组PCT显著低于对照组(P<0.05),见表3。

表3 两组PCT比较
2.4 并发症
观察组术后发生1例切口感染,并发症发生率5%;对照组术后发生2例切口感染,2例肺部感染,并发症发生率为20%;组间比较差异有统计学意义(χ2=4.1143,P<0.05)。
3 讨论
消化性溃疡穿孔的传统治疗方法是开腹穿孔修补术。但该手术切口大,术后并发症较多,调查显示术后切口感染发生率达10%~30%[4],而本文资料术后切口感染率10%;且大手术切口限制了患者术后下床活动,增加了术后住院时间及患者疼痛。
腹腔镜手术切口小,术后疼痛减少,缩短了下地活动和住院时间;腹腔镜术野大,能最大限度地对穿孔溢出内容物及脓苔进行彻底清理,清除腹腔潜在感染灶,且与污染物接触机会少,降低了感染概率;腹腔镜手术在相对封闭环境中进行,对腹腔内环境及各脏器干扰、损伤较小,术后胃肠道功能恢复早,缩短了排气时间和总住院时间。而开腹手术患者因切口疼痛限制了呼吸运动、咳嗽排痰,加上疼痛影响下床活动,故易发生肺部感染[5-6]。
外科手术对机体是一种外源性创伤刺激,当机体遭遇手术时会出现明显的应激反应。PCT作为一种急性时相蛋白,当机体受到创伤时其表达水平明显升高[7-8]。本研究显示,术前两组患者PCT无差异;术后24 h两组PCT显著升高(P<0.05),术后48 h对照组PCT升高尤为明显(P<0.05);而观察组术后24 h和48 h PCT显著低于对照组(P<0.05)。说明相较于传统开腹手术,腹腔镜手术对患者造成的应激反应会较小。
腹腔镜穿孔修补术治疗消化性溃疡穿孔,患者恢复快,并发症和应激反应少,具有较高的临床应用价值。

