腹部超声与会阴超声测量宫颈长度在预测早产中的价值对比
林晓瑜,林巧玉,林慕芸
(广东省汕头市澄海区人民医院妇产科,广东 汕头 515800)
早产通常是指妊娠女性的分娩时间介于196~258天之间。早产儿由于发育不成熟,机体免疫力极差,有对环境的抵抗力较弱,极易导致早产儿因环境不适宜而死亡[1]。有研究表明,合适的检测方法对于预测早产和及时给予积极处理至关重要[2]。临床上通常采用超声检测与早产相关联的宫颈长度,但对于采用会阴超声检测还是腹部超声检测,哪种更具有优势的相关研究报道较少。本研究将分析对比腹部超声与会阴超声检测宫颈长度在预测早产儿的价值,现报告如下。
1 资料与方法
1.1一般材料:选取2016年12月~2018年1月我院收治的45例出现早产症状、来我院就诊的妊娠女性,分为参照组与试验组两组。参照组23例,年龄22~32岁,平均(25.32±3.19)岁;妊娠时间196~258 d,平均(215±10) d。试验组24例,年龄21~30岁,平均(24.58±3.05)岁;妊娠时间205~258 d,平均(226±13) d。两组患者在年龄、妊娠时间等方面差异无统计学意义(P>0.05),有可比性。所有患者与家属均已签署《知情同意书》。本方案已通过医院伦理委员会审核而且获得批准实施。
1.2方法:两组均采用型号为东芝Nemio17SSA-580的彩色多普勒超声诊断仪以及GE-E6超声仪,阴道探头设定的频率为3.5~4.0 MHz,测量宫颈长度临界点设定为25 mm。参照组患者采取腹部超声检测:患者取仰卧位,待患者的膀胱充盈后将探头放入,探头移动的位置为耻骨联合上方,目的是将子宫宫颈内口、外口和宫颈管充分显示,接着测量宫颈内外口的长度,或者使用宫颈漏斗测量漏斗最低端到宫颈外口的长度作为宫颈长度。试验组患者采用会阴超声检测:待患者将膀胱排空后,检测从膀胱截石位开始;探头套上避孕套并且内外加上耦合剂,探头移动的位置为双侧的小阴唇之间,待充分显示后测量宫颈长度。两组患者均测量三次,取平均值为宫颈长度。记录两组患者<25 mm以及≥25 mm的早产率,预测两组患者早产的敏感度和阴、阳性预测值情况。
1.3统计学方法:采用SPSS 22.0统计分析样本数据,两组宫颈实现率等资料使用例数和百分比(%)表示,采应用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1两组宫颈实现率、早产率以及宫颈长度比较:经过检测后,试验组的宫颈实现率显著高于参照组,差异有统计学意义(P<0.05)。试验组宫颈长度<25 mm者早产率为66.67%,显著高于≥25 mm者(8.33%),差异有统计学意义(χ2值=8.711,P<0.05);参照组宫颈长度<25 mm者早产率为58.33%,显著高于≥25 mm者(18.18%),差异有统计学意义(χ2值=4.444,P<0.05)。见表1。
表1两组宫颈实现率、早产率及宫颈长度比较[例(%)]

组别例数宫颈实现率宫颈长度 <25 mm ≥25 mm 早产率 宫颈长度<25 mm 宫颈长度≥25 mm 试验组2424(100.00)①12(50.00)12(50.00)8(66.67)②1(8.33)②参照组2318(78.26)12(52.17)11(47.83)7(58.33)2(18.18)
注:与对照组比较,①P<0.05,χ2=5.839,②P>0.05,χ2=0.177 8、0.491
2.2两组宫颈预测早产情况比较:试验组宫颈长度<25 mm者预测早产的敏感度为75%,显著高于参照组的43.49%,差异有统计学意义(P<0.05)。两组患者的阴、阳性预测值情况比较,差异无统计学意义(P>0.05)。见表2。
表2两组宫颈预测早产情况比较[例(%)]
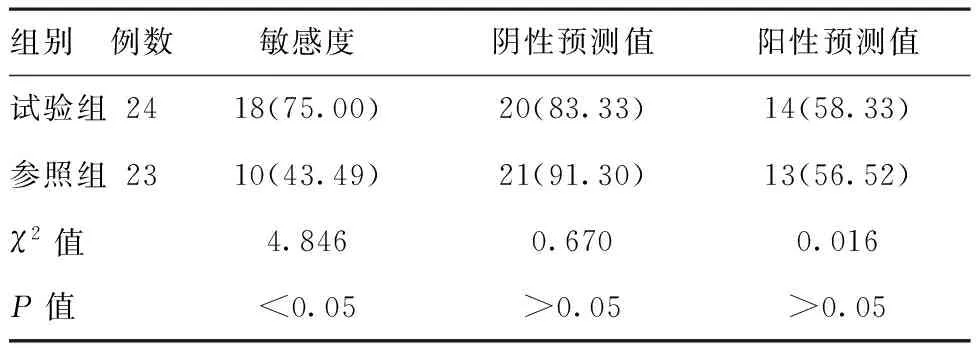
组别例数敏感度阴性预测值阳性预测值试验组2418(75.00)20(83.33)14(58.33)参照组2310(43.49)21(91.30)13(56.52)χ2值4.8460.6700.016P值<0.05>0.05>0.05
3 讨论
早产是指妊娠分娩时间介于孕28~37周之间,早产儿死亡率高达75%[3]。临床上无法通过妊娠并发症、胎膜早破以及生殖道感染等预测早产,通常是使用宫颈评分和临床症状进行预测,但具有因医生的主观因素原因导致准确率不高等缺点[4]。近年来,腹部超声检测以及会阴超声检查逐渐应用于宫颈长度的测量中,效果较为显著。宫颈长度与早产之间呈负相关的关系,对于预测早产具有较高的准确性。腹部超声检测常常用于检测宫颈长度,会阴超声检测孕妇早产是公认的准确方法[5]。
本研究结果显示,两组患者经过检测后,试验组的宫颈实现率显著高于参照组,差异有统计学意义(P<0.05)。试验组宫颈长度<25 mm者的早产率显著高于≥25 mm者,差异有统计学意义(P<0.05);参照组宫颈长度<25 mm者的早产率显著高于≥25 mm者的早产率,差异有统计学意义(P<0.05)。试验组宫颈长度<25 mm者预测早产的敏感度为75%,显著高于参照组的43.49%,差异有统计学意义(P<0.05),与李万荣研究结论[6]类似,说明宫颈长度对于预测早产具有较高的准确性。宫颈长度≥25 mm者的早产率较低,而会阴超声检测比腹部超声检测具有更高的实现率以及更高的敏感度。主要原因是腹部超声主要检查范围为耻骨联合以及胎儿的先露部位,该部位会导致超声部分的衰减,使宫颈无法显示完全,影响检测结果。腹部超声检测需要膀胱充盈,若充盈不充分,会导致宫颈变形,进而导致测量失真。随着膀胱充盈度的增加,宫颈长度也随即增加。而会阴超声检测无需接触过多的组织,同时也避免了耻骨和胎儿的影响,无需充盈膀胱,利于宫颈显示完全,测量准确率更高。
综上所述,本研究对具有早产征兆的孕妇分别采用腹部超声和会阴超声检测宫颈长度后,两种方法对早产都有一定的预测价值,但会阴超声检测孕妇具有更高的显示率,腹部超声检测的敏感度更低,同时宫颈长度≥25 mm者的早产率更低,所以临床上应该合理选择。

