缺血性脑卒中患者颈动脉超声检测的临床意义
杨海霞,田利,张慧
(济南市机关医院 超声科,山东 济南 250002)
0 引言
缺血性脑卒中指的是因脑部供血动脉闭塞、狭窄导致脑供血不足而引起的脑组织坏死总称。颈动脉粥样硬化是缺血性脑卒中患者的重要危险因素之一,所以颈动脉斑块形成可以对颈动脉粥样硬化进行判定,同时可以将颈动脉粥样硬化程度反映出来,伴随血管成像技术的应用及发展,颈动脉超声检测的应用也愈加广泛,成为缺血性脑卒中诊断的重要方式[1-2]。基于此,本文分析颈动脉超声检测缺血性脑卒中的临床意义,报告如下。
1 资料与方法
1.1 一般资料
择取2017年3月至2018年6月我院收治的75例缺血性脑卒中患者作为研究组,经过头部核磁共振或CT检查确诊,其中男40例,女35例,年龄为49-70岁,平均(58.3±5.9)岁;并择取同期75例非缺血性脑卒中患者作为对照组,其中男42例,女33例;年龄为50-71岁,平均(58.4±5.8)岁;两组基线资料无统计学差异,可以进行比较。
1.2 方法
所选患者均行以颈动脉超声检测,通过彩色多普勒超声诊断仪进行检测,对患者行双功能扫描,通过二维超声对颈动脉腔中是否存在斑块进行观察,如果存在斑块则对斑块性质、大小、部分进行观察,并记录腔内血流信号。颈动脉超声检测过程中,指导患者选择平卧位,头后仰,并呈侧偏状,将颈后部放松,在胸锁乳突肌前缘放置探头,按照从前向后的顺序对患者进行横切面、纵切面检测。对患者颈动脉狭窄管径内径、IMT进行测量。同时通过多普勒频谱对颈内动脉腔PI、RI进行分别测量。
1.3 统计学方法
采用SPSS 22.0软件对数据进行处理、分析,P<0.05,差异明显,具有统计学意义。
2 结果
2.1 两组颈动脉粥样斑块以及颈动脉狭窄发生情况对比
研究组颈动脉粥样斑块及颈动脉狭窄发生率均明显高于对照组(P<0.05),见表1。

表1 两组颈动脉粥样斑块以及颈动脉狭窄发生情况对比[n(%)]
2.2 两组颈总动脉内径与IMT对比
研究组颈总动脉内径、颈总动脉内膜中层厚度(IMT)均大于对照组(P<0.05),见表2。
表2 两组颈总动脉内径与IMT对比(±s)
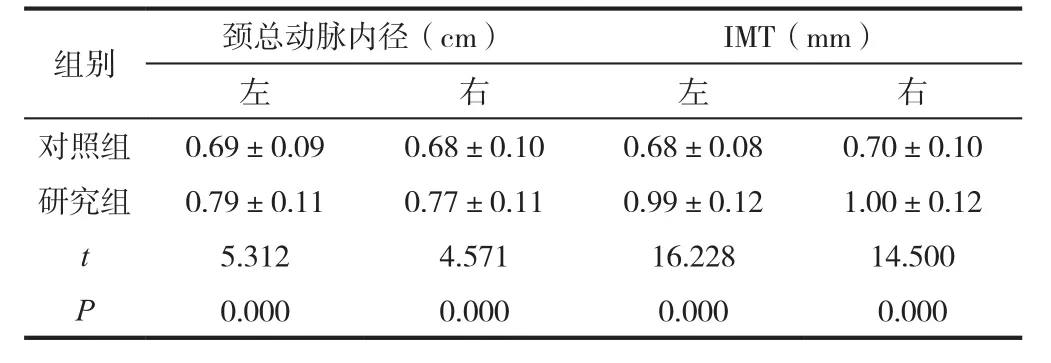
表2 两组颈总动脉内径与IMT对比(±s)
组别 颈总动脉内径(cm) IMT(mm)左右左右对照组 0.69±0.09 0.68±0.10 0.68±0.08 0.70±0.10研究组 0.79±0.11 0.77±0.11 0.99±0.12 1.00±0.12 t 5.312 4.571 16.228 14.500 P 0.000 0.000 0.000 0.000
2.3 两组颈总动脉和颈内动脉的PI、RI对比
研究组颈总动脉和颈内动脉的搏动指数(PI)、阻力指数(RI)均明显高于对照组(P<0.05),见表3。
表3 两组颈总动脉和颈内动脉的PI、RI对比(±s)

表3 两组颈总动脉和颈内动脉的PI、RI对比(±s)
组别 颈总动脉 颈内动脉PI RI PI RI对照组 1.51±0.34 0.77±0.05 1.32±0.30 0.71±0.08研究组 1.74±0.46 0.83±0.11 1.54±0.62 0.79±0.20 t 2.640 3.749 2.412 2.804 P 0.010 0.000 0.018 0.006
3 讨论
颈动脉粥样硬化容易引起血管腔狭窄,进而降低脑血管流量,导致缺血性脑血管疾病,如缺血性脑卒中等。据相关研究指出,缺血性脑卒中是因颈动脉粥样硬化斑块逐渐增大,使得血管发生堵塞,或因斑块处于不稳定状态,出现破裂现象,斑块发生破裂之后,使得远端血管发生栓塞,或因斑块表面相对粗糙,激活了凝血因子和血小板,进而导致血栓形成[3-4]。或因颈动脉狭窄,降低了远端灌注量,引起供血不足现象,表现出低灌注性梗死或边缘性梗死现象。对于此,临床中可以通过颈动脉超声检测的方式,诊断并预防缺血性脑卒中[5-6]。
超声检查具备无创性特点,同时可以将颈动脉内斑块性质、位置以及大小清晰地显示出来,这可以为临床诊疗工作提供参考。另外,超声检测还可以有效筛查并监测无症状期的缺血性脑卒中患者,并以颈动脉斑块稳定性为依据,对其并发症发生情况进行预测,据此有效预防和指导治疗[7-8]。
本次研究中,缺血性脑卒中患者颈动脉粥样斑块发生率、颈动脉狭窄发生率均明显比非缺血性脑卒中患者高,且在颈总动脉内径以及IMT上也高于非缺血性脑卒中患者,另外颈动脉搏动指数以及阻力指数均高于非缺血性脑卒中患者,由此可见颈动脉超声检测可以将颈动脉异常血流情况反映出来,使得颈动脉狭窄检出率得到提升[9]。并且因颈动脉粥样斑块、颈动脉狭窄影响,降低了动脉血管顺应性及血管弹性,提高了血管阻力,因此颈动脉超声检测可有效诊断动脉粥样硬化,这对缺血性脑卒中患者颈动脉粥样斑块稳定程度以及狭窄情况判定有利,为临床治疗方案的确定提供了支持,另外还可以对并发症发生进行预防[10]。
4 结论
针对缺血性脑卒中患者来说,颈动脉超声检测的临床意义明显,可对颈动脉狭窄情况以及颈动脉粥样硬化情况进行确定,还可以提供血流动力学参数,这均可以为诊疗工作提供参考。

