腹腔镜胃癌根治术对胃癌患者机体能量代谢及胃肠激素的影响
田浩 魏微微 张雪梅 么荣荣 朱艳丽
佳木斯大学附属第一医院1普外一科,2消化二科,3介入放射科(黑龙江佳木斯154002)
胃癌为胃黏膜上皮恶性肿瘤,早期诊断率较低,病死率位居各种恶性肿瘤第2位。根治性手术是治疗胃癌的主要方式,传统开腹胃癌根治术对机体创伤较大,对患者术后恢复造成影响。腹腔镜胃癌根治术借助腹腔镜观察肿瘤部位与周围组织解剖关系,在保证腹腔内环境相对稳定的前提下,可实现完整切除肿瘤、减少手术创伤的目的[1-2]。相关研究表明,腹腔镜胃癌根治术在促进患者术后胃肠功能恢复方面具有明显的比较优势,但具体作用机制尚不十分清楚[3-4]。本文以能量代谢、胃肠激素为切入点,主要分析腹腔镜胃癌根治术对胃肠功能的影响及可能作用机制。
1 对象与方法
1.1 研究对象选择2016年7月至2017年6月收治的胃癌根治术患者84例为研究对象,男54例,女30例;年龄42~68岁,平均(55.89±7.20)岁;肿瘤位置:贲门胃底部36例,胃体21例,胃窦27例;国际抗癌联盟(UICC)胃癌TNM分期:Ⅰ期18例,Ⅱ期47例,Ⅲ期19例;病理类型:高分化腺癌33例,中分化腺癌27例,低分化腺癌24例;手术方式:根治性近侧胃切除48例,根治术远侧胃切除21例,根治术全胃切除15例。根据本次研究设计原则,采用抽取信封的方式随机分为观察组和对照组各42例。
1.2 纳入标准与排除标准纳入标准:(1)均行胃癌根治术,且有明确的手术指征;(2)TNM分期Ⅰ-Ⅲ期者;(3)肝功能正常;(4)经医院伦理委员会批准,所有患者或家属均签署知情同意书。排除标准:(1)合并其他严重脏器功能障碍者;(2)伴有明显肠梗阻者;(3)严重凝血功能障碍者。
1.3 方法所有患者由同一组手术医师完成,均给予气管插管静脉复合全身麻醉。观察组采用腹腔镜胃癌根治术:取患者下卧位,常规“五孔法”,于腹正中作5~10 cm切口,建立二氧化碳气腹(13 mmHg),探查腹腔。根据《腹腔镜胃恶性肿瘤手术指南(2007版)》[5],左侧腋前线肋缘下3 cm置入10 mm Trocar为主操作孔,左锁骨中线平脐上2 cm置入5 mm Trocar为牵引孔;右侧腋前线偏内侧肋缘下3 cm、右锁骨中线平脐上2 cm分别置入5 mm Trocar为牵引孔。分离大网膜、清扫淋巴结、重建消化道。
对照组采用开腹胃癌根治术:取患者平卧位,于上腹正中作一长度20~30 cm切口,探查病灶,严格按照D2胃癌根治术要求进行操作。
1.4 观察指标
1.4.1 手术相关指标包括手术时间、术中失血量、肠鸣音恢复时间、肛门排气时间、住院时间等。
1.4.2 能量代谢术前、术后3 d,采集患者空腹静脉血4 mL,3 000 r/min离心10 min取血清,采用日立7600全自动生化分析仪检测血清白蛋白(ALB)、前白蛋白(PRE)、转铁蛋白(TRF)、视黄醇结合蛋白(RbP)含量。检测方法:散射比浊法,试剂均购自深圳晶美生物工程有限公司。
1.4.3 胃肠激素同上取血清,采用日立7600全自动生化分析仪检测血清胃泌素(GAS)、胃动素(MTL)、血管活性肽(VIP)、生长抑素(SS)含量。检测方法:放射免疫法,所有试剂均购自深圳晶美生物工程有限公司。
1.4.4 不良反应统计分析两组术后切口感染、肺部感染、吻合口瘘、肠梗阻等并发症发生率。
1.5 统计学方法采用SPSS 21.0软件进行统计学分析,计量资料用±s表示,采用t检验,计数资料用频数或率表示,采用卡方检验,P<0.05为差异有统计学意义。
2 结果
2.1 一般资料两组胃癌根治术患者性别、年龄、肿瘤位置、TNM分期、病理类型、手术方式等资料比较,差异无统计学意义(P>0.05)。见表1。
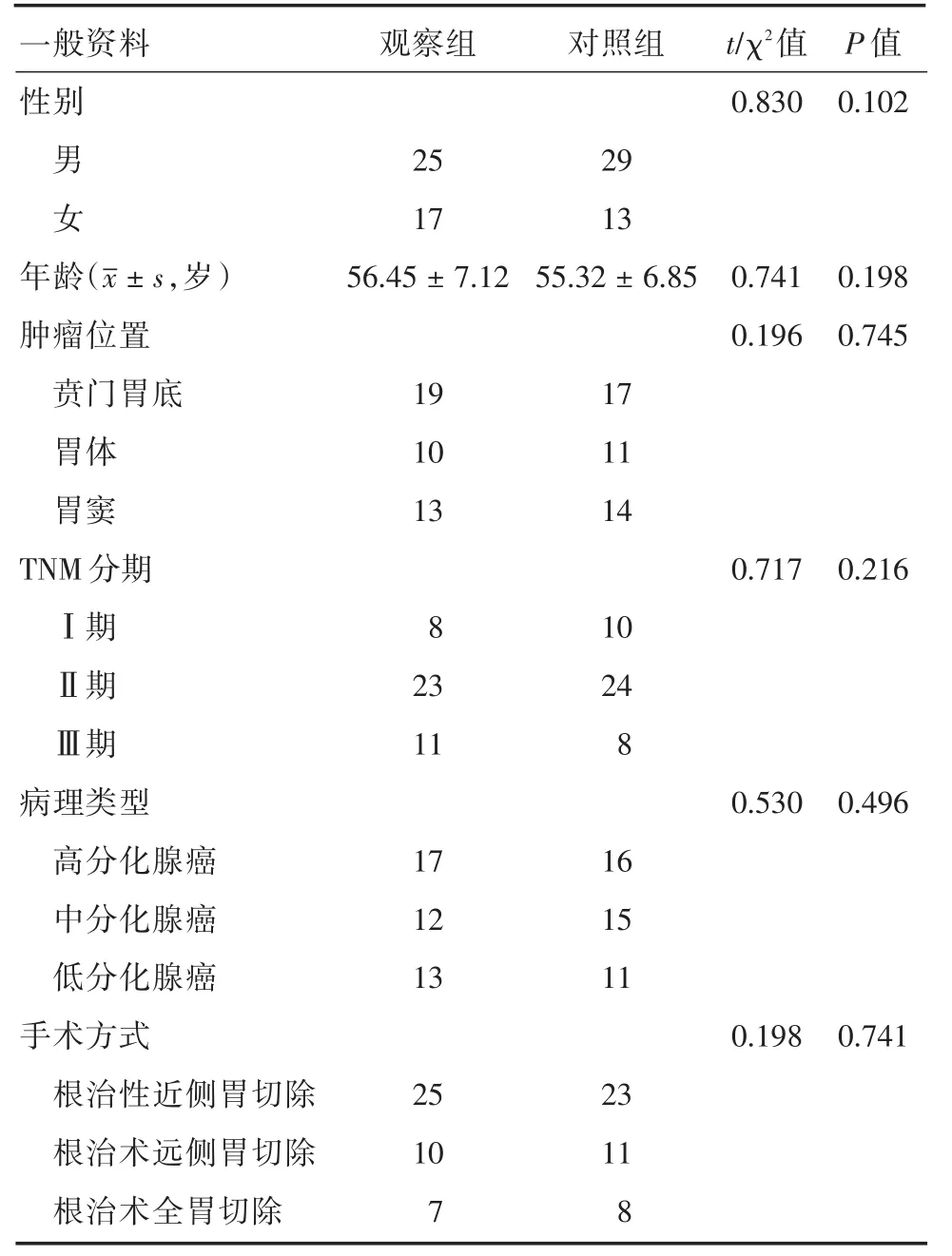
表1 两组胃癌根治术患者一般资料比较Tab.1 Comparision of general data in patients with radical gastrectomy between two groups 例
2.2 手术相关指标观察组患者手术时间明显长于对照组,术中出血量明显少于对照组,肠鸣音恢复时间、肛门排气时间、住院时间明显短于对照组(均P<0.05)。见表2。
表2 两组胃癌根治术患者手术相关指标比较Tab.2 Comparision of surgery relevant indicators in patients with radical gastrectomy between two groups ±s
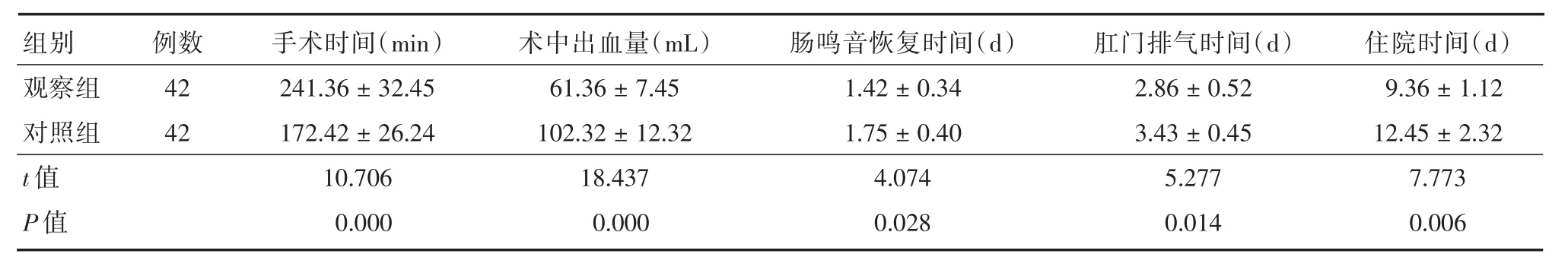
表2 两组胃癌根治术患者手术相关指标比较Tab.2 Comparision of surgery relevant indicators in patients with radical gastrectomy between two groups ±s
组别观察组对照组t值P值例数42 42手术时间(min)241.36±32.45 172.42±26.24 10.706 0.000术中出血量(mL)61.36±7.45 102.32±12.32 18.437 0.000肠鸣音恢复时间(d)1.42±0.34 1.75±0.40 4.074 0.028肛门排气时间(d)2.86±0.52 3.43±0.45 5.277 0.014住院时间(d)9.36±1.12 12.45±2.32 7.773 0.006
2.3 能量代谢手术前,两组胃癌根治术患者血清ALB等指标比较,差异无统计学意义(P>0.05);术后3 d时,两组患者血清ALB等含量明显低于同组手术前(均P<0.05),观察组患者血清ALB、PRE、TRF、RbP含量明显高于对照组(P <0.05)。见表3。
2.4 胃肠激素手术前,两组患者血清GAS含量比较,差异无统计学意义(P>0.05);术后3 d,两组患者血清GAS、MTL、SS含量明显低于同组手术前,VIP明显高于同组手术前(均P<0.05),观察组患者血清GAS、MTL、SS含量明显高于对照组,VIP明显低于对照组(P<0.05)。见表4。
2.5 不良反应观察组切口感染等并发症7.14%,明显低于对照组26.19%(P<0.05)。见表5。
表3 两组胃癌根治术患者手术前后能量代谢指标比较Tab.3 Comparision of surgery relevant indicators in patients with radical gastrectomy between two groups±s
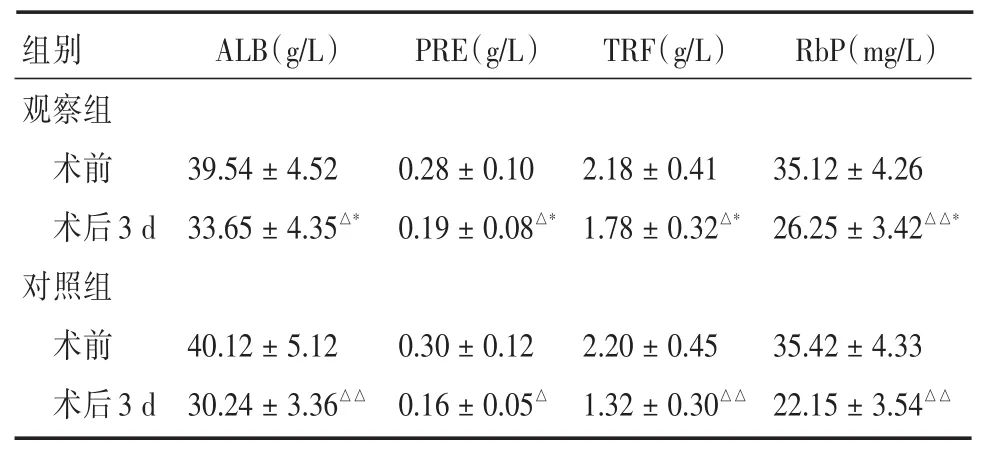
表3 两组胃癌根治术患者手术前后能量代谢指标比较Tab.3 Comparision of surgery relevant indicators in patients with radical gastrectomy between two groups±s
注:观察组手术前后比较,t=6.085,4.555,4.984,10.523,△P <0.05,△△P < 0.01;对照组手术前后比较,t=10.455,6.979,10.545,15.378,△P < 0.05,△△P < 0.01;两组术后3 d比较,t=4.021,2.061,6.796,5.398,*P < 0.05
组别观察组术前术后3 d对照组术前术后3 d ALB(g/L)PRE(g/L)TRF(g/L)RbP(mg/L)39.54±4.52 33.65 ± 4.35△*0.28±0.10 0.19 ± 0.08△*2.18±0.41 1.78 ± 0.32△*35.12±4.26 26.25 ± 3.42△△*40.12±5.12 30.24 ± 3.36△△0.30±0.12 0.16± 0.05△2.20±0.45 1.32 ± 0.30△△35.42±4.33 22.15 ± 3.54△△
表4 两组胃癌根治术患者手术前后胃肠激素指标比较Tab.4 Comparision of gastrointestinal hormone in patients with radical gastrectomy between before and after surgery ±s

表4 两组胃癌根治术患者手术前后胃肠激素指标比较Tab.4 Comparision of gastrointestinal hormone in patients with radical gastrectomy between before and after surgery ±s
注:观察组手术前后比较,t=9.124,7.423,4.144,3.285,P < 0.05,P < 0.01;对照组手术前后比较,t=19.901,16.656,8.493,9.208,P <0.01;两组术后3 d比较,t=8.109,7.691,5.359,5.627,P < 0.05,P < 0.01
组别观察组术前术后3 d对照组术前术后3 d GAS(pg/mL)MTL(pg/mL)VIP(pg/mL)SS(pg/mL)190.45±18.12 152.12 ± 20.32△△*289.54±32.12 236.42± 33.45△*236.54±32.15 262.24± 24.12△*22.15±3.24 19.87± 3.12△*192.10±17.65 120.23± 15.36△△290.12±31.25 186.54± 25.45△△235.40±33.20 294.16± 30.14△△22.20±3.32 16.58± 2.15△△
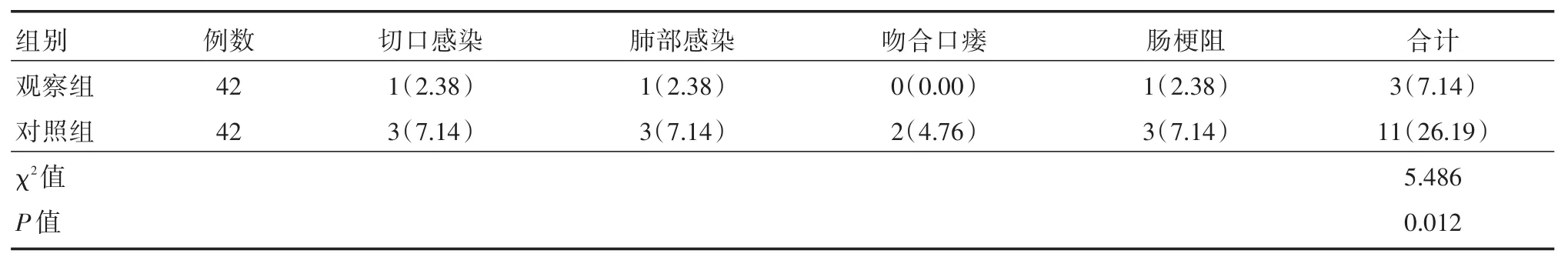
表5 两组胃癌根治术患者并发症比较Tab.5 Comparision of complications in patients with radical gastrectomy between two groups 例(%)
3 讨论
自1994年KITANO首次将腹腔镜技术应用于胃癌根治术以后,随着对腹腔解剖结构研究的深入、腔镜技术的发展、操作技术的不断成熟,腹腔镜胃癌根治术已成为治疗胃癌的主要术式[4]。通过全高清腹腔镜能准确观察胃癌病变部位、胃癌与周围组织结构的解剖关系,可精确实现解剖分离胃周组织、整块切除胃癌肿瘤、彻底清扫区域淋巴结、重建消化道等各项操作[5]。与开腹手术相比,腹腔镜胃癌根治术在保证精准手术效果的同时,可有效减少手术创伤对机体正常生理功能的干扰、促进患者术后康复。除了手术时间还存在争议外,几乎所有文献均支持腹腔镜胃癌根治术在减少术中出血量、促进胃肠功能恢复、降低术后并发症上有明显的比较优势[6],本文研究结果也支持这一观点。
不论是腹腔镜胃癌根治术,还是开腹胃癌根治术,其手术创伤均会引起患者高代谢状态,显著特征为分解代谢远超过合成代谢,表现为典型的负氮平衡[7]。而且消化道肿瘤患者根治术后,因应激反应、炎性反应、免疫功能抑制等诸多因素影响,导致肠道黏膜微循环功能障碍,抑制胃肠功能蠕动,进而发生营养不良与低蛋白血症[8]。血清ALB、PRE、TRF、RbP是反映机体营养状况的内脏蛋白,也是反应胃癌根治术后患者预后与转归的有效指标[9]。孟成等[10]研究报道,胃癌根治术后患者ALB、PRE、总蛋白(TP)均明显下降,也有研究认为血清ALB、PRE、TRF、RbP下降程度与手术创伤程度呈正相关性[11]。何文涛等[12]通过对70例胃癌根治术患者随机对照研究报道,腹腔镜胃癌根治术可抑制胃癌患者代谢指标的波动。本文研究中,术后3 d时,观察组血清ALB、PRE、TRF、RbP含量明显高于对照组,提示腹腔镜胃癌根治术对机体能量代谢指标影响较小。
胃肠激素是由胃肠道黏膜细胞、胰腺内分泌细胞等分泌的一类小分子活性物质,可通过内分泌、神经递质等途径调节胃肠动力,是反应胃肠功能状态的客观性指标[13]。GAS可促进胃体收缩、增强胃肠道运动,MTL能促进胃收缩、增强小肠与结肠运动,VIP属抑制型胃肠激素,可引起胃反射性松驰,SS可调节胃张力、延长小肠转运时间[14]。本文研究中,观察组患者血清GAS、MTL、SS含量明显高于对照组,VIP明显低于对照组,李坤等[15]也有类似的文献报道。可能原因有,腹腔镜手术视野清晰,能减少对肠道的牵拉、局部组织损伤,一定程度可抑制交感神经兴奋性、减少茶酚胺分泌[16]。
本文研究结果表明,腹腔镜胃癌根治术有助于减轻手术创伤,促进胃肠功能恢复,减少术后并发症,可能与抑制机体能量代谢、胃肠激素等指标波动等因素有关。本文研究的局限性在于样本数太小,缺乏对能量代谢、胃肠激素的动态观察,且缺乏能量代谢、胃肠激素与胃肠功能的相关性分析,这均需要后续研究中去不断完善。

