阿替普酶联合阿加曲班治疗急性脑梗死疗效及对细胞因子水平的影响
杨洪清 罗 飏 马 俊 吴俊超 杨静清 唐荣华
(武汉大学基础医学院 武汉 430071)
急性脑梗死(acute cerebral infarct,ACI)是最常见的脑卒中类型,病程一年时病死率达15.4%,死亡/残疾率达44.6%,严重影响生活质量,威胁生命安全[1~2]。《中国急性缺血性脑卒中诊治指南2014》在改善脑血循环中,推荐首选重组组织型纤溶酶原激活剂阿替普酶(recombinant tissue plasminogen activator,rt-PA)静脉溶栓,可在一定程度上控制病情进展,减轻神经功能损伤[1],但多中心临床报道显示仅溶栓治疗个体疗效差异较大,总有效率仅为50%~70%,难以满足临床需要[3]。近年来国外有学者报道,在溶栓基础上应用凝血酶抑制剂阿加曲班(argatroban,AGB)辅以抗凝治疗,可更有效清除ACI病灶及周围缺血半暗带区域的微血栓,降低脑缺血缺氧损伤程度[4],但国内因受各种因素影响,对ACI患者rt-PA溶栓联合AGB抗凝治疗应用与推广进展缓慢,经验报道较少[4]。因此,本研究旨在观察rt-PA溶栓联合AGB抗凝治疗ACI的效果,分析对细胞因子水平、脑血流动力学和血液流变学等的影响,为探索ACI更多疗法提供依据,现报道如下。
1 资料与方法
1.1 一般资料
1.1.1研究对象
选取2016年3月~2018年2月在老河口市第一人民医院住院的ACI患者217例,最终符合纳入标准的患者140例为随机对照研究对象。ACI采用《中国急性缺血性脑卒中诊治指南2014》的诊断标准。
1.1.2纳入标准
(1)首次发病,符合ACI诊断标准[1];(2)48h内未使用抗血小板、抗凝和降纤药物等[5];(3)发病至就诊时间≤6h[5];(4)对本次治疗的药物无过敏史;(5)经医院伦理学委员会批准,患者或家属自愿签署知情同意书。
1.1.3排除标准
(1)有活动性出血、凝血功能障碍等血液系统严重疾病[5];(2)近半年内脑出血、胸腹腔脏器出血等病史[5];(3)严重全身感染、恶性肿瘤和甲低/甲亢等疾病[5];(4)拒绝或者中途退出本次研究者。
1.1.4随机分组方法
应用SPSS22.0随机数字生成器产生的随机数字表,按照等比例将140例患者分为观察组和对照组各70例。
1.1.5分配隐藏
采用第三人分配隐藏,随机数字表和病例分配由专人负责,诊断医师和用药护师不知晓患者在随机分组前将进入的组别。
1.2 治疗方法
观察组rt-PA(爱通立,上海勃林格翰药业有限公司,进口药品注册证号S20020034)0.9mg/(kg·d)最大剂量为90mg静脉滴注,其中10%在最初1min内静脉推注,其余持续滴注1h,用药期间及用药24h内严密监护患者;24h后持续静脉滴注AGB(达贝,天津药物研究院药业有限公司,国药准字H20050918)60mg/d两天,其后AGB10mg/次静脉滴注持续3h,每天早晚各1次,根据动态血凝学监测结果调整用量,以活化的部分凝血酶原时间(APTT)≤100s为宜。对照组rt-PA使用方法同观察组,不用AGB。两组总疗程均为10d。两组患者入院后根据病情均给予吸氧、降血压、降血糖、抗血小板、控制颅内压及营养支持等治疗。
1.3 观察指标
(1)采用美国国立卫生研究院卒中量表(national institute of health stroke scale,NIHSS)对神经功能损伤进行评价[1,6];(2)采用改良 Rankin 量表(modified rankin scale,mRS)对临床预后进行评价[1,6];(3)采用Barthel指数(activities of daily living,ADL)量表对日常生活质量进行评价[1,6];(4)采用DWL公司Box-3型经颅多普勒血流分析仪对脑动脉流速、平均流速、峰流速差及平均流速差进行计算;(5)采用Beckman公司LGR-70型血液流变学分析仪对全血粘度、HCT及红细胞聚集指数进行检测;(6)采用Roche公司Cobas C312型全自动生化分析仪对TNF-α、IL-6、N末端脑钠肽(NT-proBNP)及同型半胱氨酸(homocysteine, hCY)水平进行检测。
1.4 疗效判定标准
1.4.1主要疗效指标
治疗第10d时NIHSS评分、脑动脉流速、IL-6水平。
1.4.2次要疗效指标
治疗第10d时mRS评分、ADL评分、峰流速、峰流速差、平均流速、平均流速差、全血粘度、HCT、红细胞聚集、TNF-α、NT-proBNP、hCY。
1.5 统计学方法
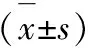
2 结果
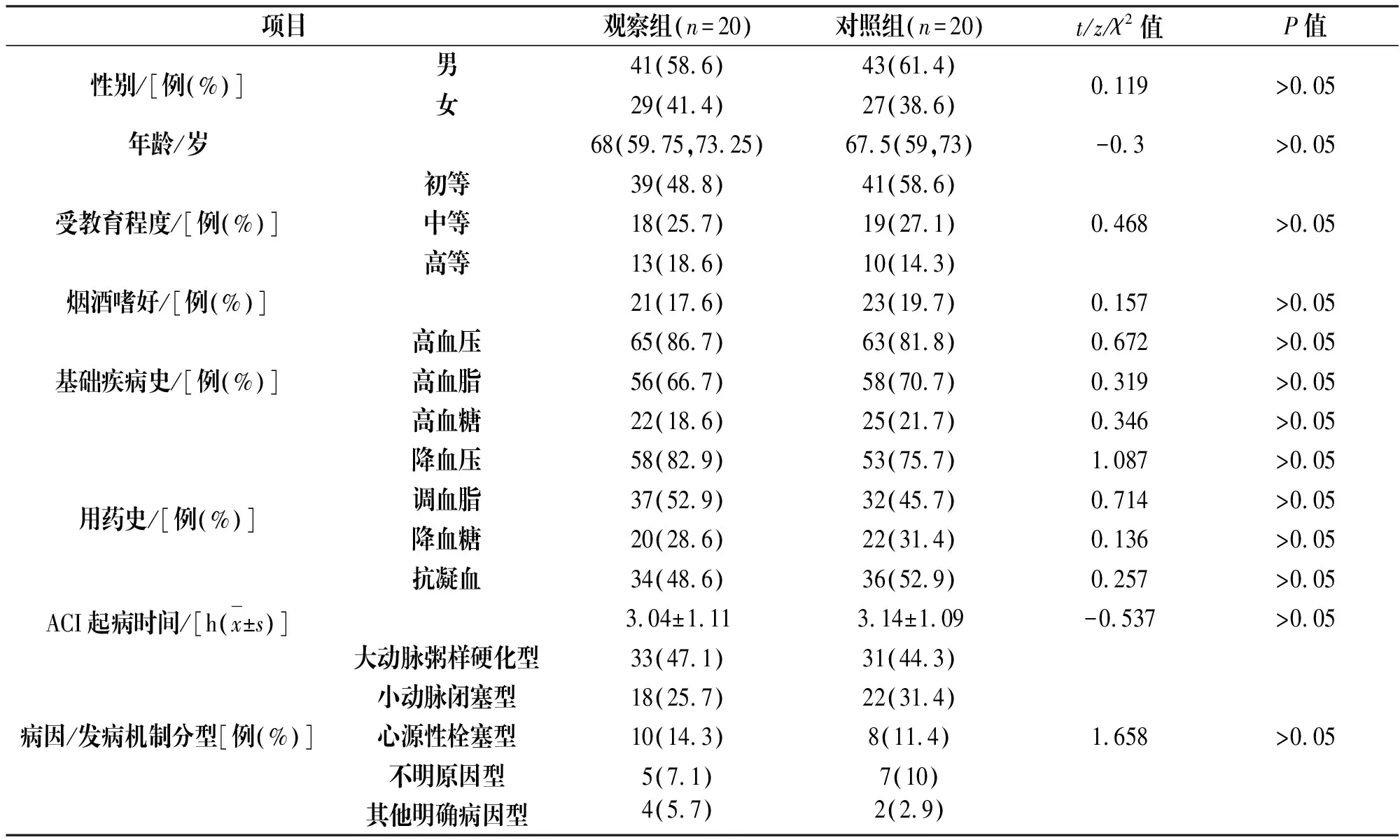
2.1 两组患者一般资料比较
入院时观察组和对照组性别、年龄、受教育程度、烟酒嗜好、基础疾病、ACI起病时间、病因/发病机制分型[5]等一般资料比较差异无统计学意义(P>0.05)。
表1 两组患者一般资料比较
项目观察组(n=20)对照组(n=20)t/z/χ2值P值性别/[例(%)]男41(58.6)43(61.4)女29(41.4)27(38.6)0.119>0.05年龄/岁68(59.75,73.25)67.5(59,73)-0.3>0.05受教育程度/[例(%)]初等39(48.8)41(58.6)中等18(25.7)19(27.1)高等13(18.6)10(14.3)0.468>0.05烟酒嗜好/[例(%)]21(17.6)23(19.7)0.157>0.05基础疾病史/[例(%)]高血压65(86.7)63(81.8)0.672>0.05高血脂56(66.7)58(70.7)0.319>0.05高血糖22(18.6)25(21.7)0.346>0.05用药史/[例(%)]降血压58(82.9)53(75.7)1.087>0.05调血脂37(52.9)32(45.7)0.714>0.05降血糖20(28.6)22(31.4)0.136>0.05抗凝血34(48.6)36(52.9)0.257>0.05ACI起病时间/[h(x±s)]3.04±1.113.14±1.09-0.537>0.05病因/发病机制分型[例(%)]大动脉粥样硬化型33(47.1)31(44.3)小动脉闭塞型18(25.7)22(31.4)心源性栓塞型10(14.3)8(11.4)不明原因型5(7.1)7(10)其他明确病因型4(5.7)2(2.9)1.658>0.05
2.2 两组患者治疗前及治疗10d时疗效指标比较
2.2.1两组患者NIHSS评分、mRS评分及ADL-BI评分比较
观察组治疗后NIHSS评分、mRS评分及ADL-BI评分均显著优于对照组(P<0.05),见表2。
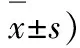
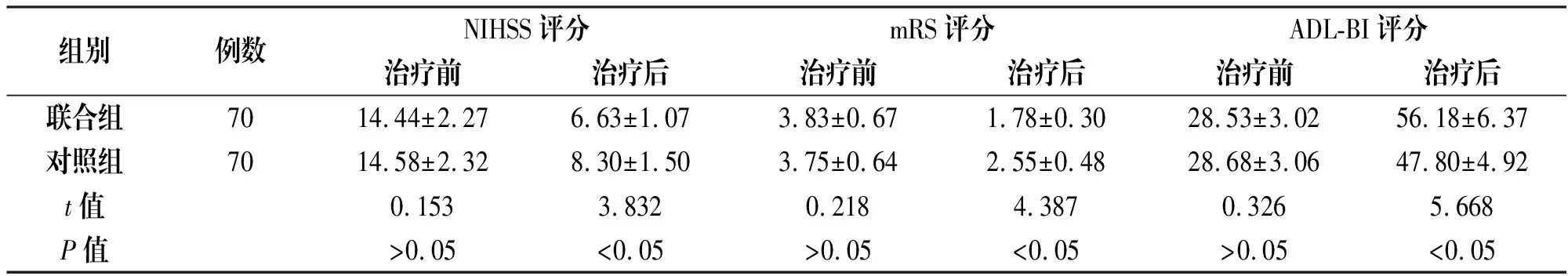
组别例数NIHSS评分mRS评分ADL-BI评分治疗前治疗后治疗前治疗后治疗前治疗后联合组7014.44±2.276.63±1.073.83±0.671.78±0.3028.53±3.0256.18±6.37对照组7014.58±2.328.30±1.503.75±0.642.55±0.4828.68±3.0647.80±4.92t值0.1533.8320.2184.3870.3265.668P值>0.05<0.05>0.05<0.05>0.05<0.05
2.2.2两组患者脑动脉血流动力学指标水平比较
观察组治疗后脑动脉峰流速、峰流速差、平均流速及平均流速差水平均显著优于对照组(P<0.05),见表3。
2.2.3两组患者血液流变学指标水平比较
观察组治疗后全血粘度、HCT及红细胞聚集指数均显著低于对照组(P<0.05),见表4。
2.2.4两组患者细胞因子水平比较
观察组治疗后TNF-α、IL-6、NT-proBNP及Hcy水平均显著低于对照组(P<0.05),见表5。
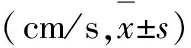
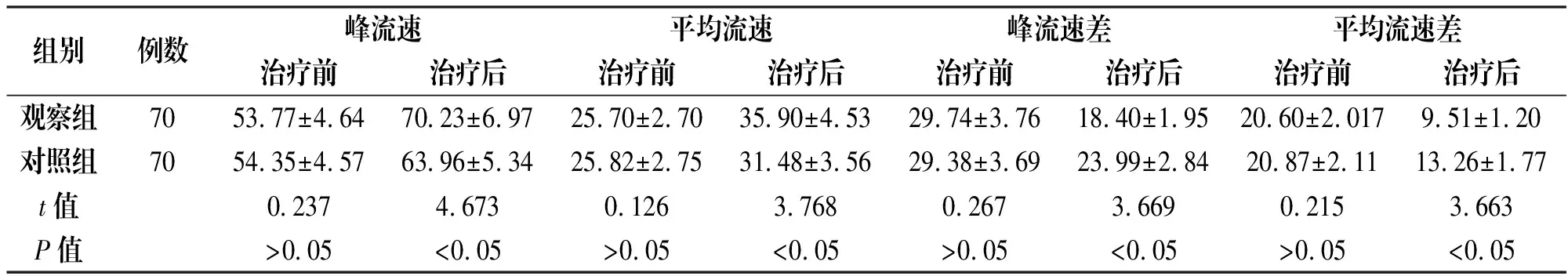
组别例数峰流速平均流速峰流速差平均流速差治疗前治疗后治疗前治疗后治疗前治疗后治疗前治疗后观察组7053.77±4.6470.23±6.9725.70±2.7035.90±4.5329.74±3.7618.40±1.9520.60±2.0179.51±1.20对照组7054.35±4.5763.96±5.3425.82±2.7531.48±3.5629.38±3.6923.99±2.8420.87±2.1113.26±1.77t值0.2374.6730.1263.7680.2673.6690.2153.663P值>0.05<0.05>0.05<0.05>0.05<0.05>0.05<0.05
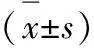
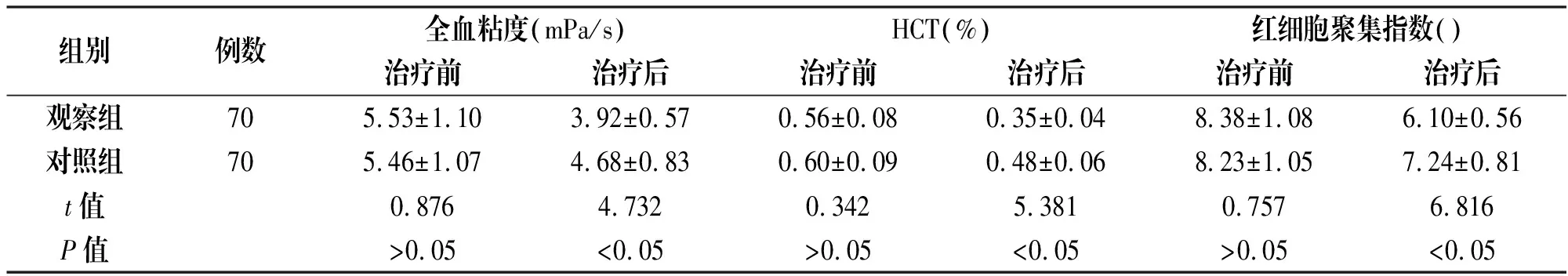
组别例数全血粘度(mPa/s)HCT(%)红细胞聚集指数()治疗前治疗后治疗前治疗后治疗前治疗后观察组705.53±1.103.92±0.570.56±0.080.35±0.048.38±1.086.10±0.56对照组705.46±1.074.68±0.830.60±0.090.48±0.068.23±1.057.24±0.81t值0.8764.7320.3425.3810.7576.816P值>0.05<0.05>0.05<0.05>0.05<0.05
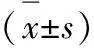
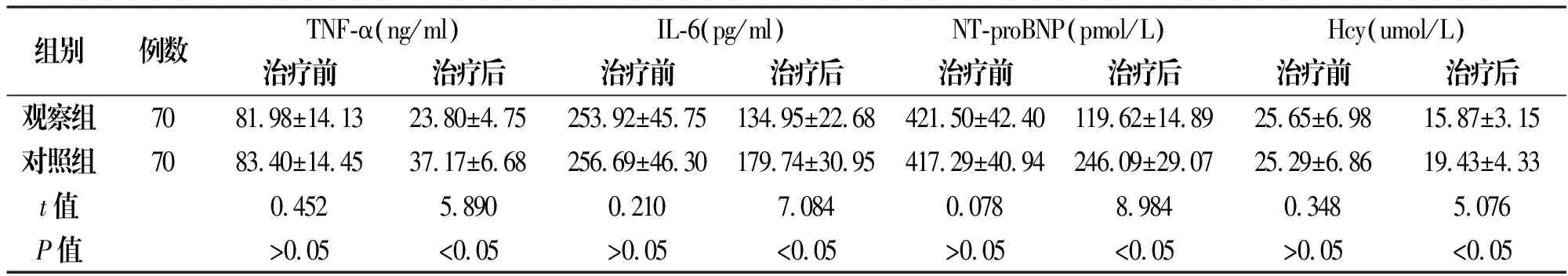
组别例数TNF-α(ng/ml)IL-6(pg/ml)NT-proBNP(pmol/L)Hcy(umol/L)治疗前治疗后治疗前治疗后治疗前治疗后治疗前治疗后观察组7081.98±14.1323.80±4.75253.92±45.75134.95±22.68421.50±42.40119.62±14.8925.65±6.9815.87±3.15对照组7083.40±14.4537.17±6.68256.69±46.30179.74±30.95417.29±40.94246.09±29.0725.29±6.8619.43±4.33t值0.4525.8900.2107.0840.0788.9840.3485.076P值>0.05<0.05>0.05<0.05>0.05<0.05>0.05<0.05
3 讨论
ACI患者人数约占脑梗死总数18%~30%,较其他类型具有远期神经功能损伤严重程度增加和死亡率提高特点[7]。近年来临床报道提示[8],血栓广泛形成及扩大延长是导致ACI进展发生、继发出血及侧枝血管阻塞关键原因。目前临床常规治疗ACI的手段主要包括溶栓、抗凝及抗血小板等,但常规溶栓易受治疗时间窗限制,且总体疗效欠佳,而抗凝和抗血小板药物干预还存在较高出血风险[9]。
rt-PA是目前临床最为常用溶栓药物之一,其在人体内能够显著上调纤溶系统活性,从而快速有效消除栓子和促进梗死血管再通[10];而AGB则是精氨酸衍生物类小分子直接凝血酶抑制剂,其主要通过高选择性竞争结合凝血酶催化位点而发挥抑制效应。药理学研究显示,AGB抗凝活性并无抗凝血酶依赖性,总体剂量反应效应和耐受性均符合临床需要[11]。本研究结果中,联合组近期疗效,治疗后NIHSS评分、mRS评分、ADL-BI评分、脑动脉峰流速、平均流速、峰流速差、平均流速差、全血粘度、HCT及红细胞聚集指数均显著优于对照组,表明两种药物联合溶栓治疗ACI有助于控制神经损伤病情进展、促进梗死动脉复通及提高生活质量。已有研究显示,rt-PA能够通过选择性激活纤溶酶与纤维蛋白结合,上调纤溶系统活性;同时其还具有促进ACI血管纤维蛋白血栓消除,降低血液粘稠度及增加梗死病灶区域供血供氧等作用[12]。但部分学者报道证实,ACI患者因病情进展迅速或对于血小板抑制反应性欠佳,故rt-PA单纯应用后总体疗效较差,血栓溶解不彻底,严重者甚至出现血栓扩大延长[13]。而AGB则可通过选择性拮抗凝血酶活性,干扰凝血酶继发凝血环节,拮抗蛋氨酸代谢及Hcy形成进程,从而达到降低机体血液粘稠度和抑制BNP释放等效应[14];同时AGB应用还可对脑血管炎症反应进行抑制,加快损伤血管内皮细胞功能恢复进程。故笔者认为AGB辅助溶栓可增加ACI患者临床收益还可能与减轻血管内皮细胞炎性损伤、调节纤溶-凝血系统功能等密切相关[15]。
本研究结果中,联合组治疗后TNF-α、IL-6、NT-proBNP及Hcy水平均显著低于对照组、治疗前,证实ACI患者加用AGB辅助溶栓方案可有效抑制机体炎症反应,降低NT-proBNP和Hcy释放量;其中BNP是一类血管活性多肽,多在机体血管损伤或缺氧损伤时过量合成,而NT-proBNP作为BNP前体物质能够更稳定敏感反映人体内水平变化情况;Hcy属于蛋氨酸中间代谢产物,在人体内具有提高凝血活性,加快血小板粘附聚集进程等作用,同时其水平已被证实能够用于ACI患者远期预后预测[16]。
综上所述,rt-PA联合AGB治疗ACI能够显著降低神经功能损伤程度,改善临床预后和生活质量,加快脑动脉血流速度,降低血液粘稠度,并有助于下调TNF-α、IL-6、NT-proBNP及Hcy水平。但受限于入选样本量少、单一中心及随访时间短等因素制约,所得结论还有待更大规模多中心前瞻性临床研究确证。