活血化瘀结合综合干预指导对高血压病合并糖耐量调节受损患者的影响
张凤巧


【摘要】目的 评价活血化瘀法结合综合干预对高血压病合并葡萄糖调节受损者的影响。方法 选取商丘市第一人民医院内科门诊131例高血压病合并葡萄糖调节受损者作为研究对象,将其随机分对照组(67例)治疗组(64例)。对照组采用综合干预指导,治疗组除采用综合干预指导外,同时给予三七粉3g/d,顿服,随访1年,分析转归。结果 干预12个月后,对照组糖尿病发生率为3.13%,糖尿病前期逆转率为46.88%;治疗组糖尿病发生率为1.67%,糖尿病前期逆转率为61.67%,治疗组与对照组相比较糖尿病前期逆转率有显著性差异。相比治疗前,治疗组干预后血流变指标有明显下降(P<0.05)。结论 活血化瘀结合综合干预治疗糖尿病前期疗效显著,其作用可能是通过降低血粘度来达到的。
【关键词】活血化瘀;高血压;糖耐量;血粘度;影响
【中图分类号】R542.2+2 【文献标识码】B
原发性高血压病常伴发糖代谢紊乱,而糖代谢异常可导致血液粘稠度增高,使高血压难以控制,并使患者发生心血管并发症的危险增加。葡萄糖调节受损(IGR)包括空腹血糖受损(IFG)和/或葡萄糖耐量受损(IGT)。如何管理高血压病伴糖耐量受损患者,优化其治疗策略,已成为临床亟待解决的问题。本研究对高血压合并糖调节受损患者进行综合干预,并结合中药三七进行活血化瘀,分析其干预治疗后的糖耐量转归情况及临床意义。
1 对象与方法
1.1 诊断、纳入标准
符合中国高血压防治指南2010年版中的I、II级高血压病患者,同时符合2007年《中国2型糖尿病防治指南》的糖尿病前期诊断标准[2]见表1。
1.2 观察指标
空腹血浆葡萄糖测定及口服葡萄糖耐量试验(OGTT)2 h血浆葡萄糖采用2007年《中国2型糖尿病防治指南》[1]规定方法:受试者空腹(禁食8~14 h),晨7~9时于前臂采空腹静脉血,即测空腹血浆葡萄糖;后将含1分子水的葡萄糖82.5 g溶于300 mL水内,5 min内服完,从服糖第一口开始计时,2 h采前臂静脉血测血浆葡萄糖。
血液流变学检测 采用普利生LSY-V6A全自动血液流变仪测定全血、血浆黏度,被检者禁止高糖高脂饮食,受检时空腹抽血。
1.3 研究对象
2010年12月~2013年6月期间已明确诊断原发性I、II级高血压病患者,并通过葡萄糖耐量实验确诊,对商丘市第一人民医院内科门诊131例40岁以上的糖尿病前期患者进行随机对照实验。将入组患者随机分为两组,治疗组64例,其中男33,女31例,年龄在38~69岁,平均年龄(49.5+7.3)岁,平均体重指数(24.3+0.4);对照组67例,其中男32例,女35例,年龄在40~68岁,平均年龄(51.3+8.5)岁,平均体重指数(24.5+0.3)。两组人群在年龄、性别、腰围、臀围、体重指数等一般资料方面统计学上无显著性差异(P>0.05),具有可比性。
1.4 治疗方法
入选患者均签署知情同意书,并获得我院伦理委员会的同意。对照组进行一般的综合干预,具体方法包括以下几个方面:(1)健康教育:通过发放宣传资料、研究者授课等方式使研究对象了解高血压病及葡萄糖调节受损(IGR)相关知识;( 2)饮食控制:设计个体化饮食方案,为患者提供足够而均衡的营养,严格控制三大产热营养素比例(碳水化合物约占55%~60%,蛋白质约占15%~20%、脂肪约占30%),并注意多食高膳食纤维食物,少量多餐,限制饮酒,酒精不超过10 g/d,食盐摄入量限制在6 g/d以内,并限制摄入含盐量高的食物,(3)危险因素的干预:对高血压、高血脂等并发症和危险因素进行干预。治疗组除采用生活方式指导外,分别给予三七粉3 g/d,顿服。
其中高血压者服用福辛普利片降压药,不能耐受者可改用缬沙坦,血压控制目标在130/80 mmHg以下。血脂紊乱者服用调脂药,血脂控制目标为低密度脂蛋白胆固醇<2.5 mmol/L,总胆固醇(TC)<4.5 mmol/L。
1.5 统计学方法
采用SPSS 16.0软件进行统计分析,选用配对资料及计量资料的比较用wilconxon符号秩和检验,分类资料的比较用四格表f检验,以P<0.05为差异有统计学意义。
2 结 果
治疗组64例中有4例无明确原因退出,退出率6.25%。对照组67有3例因无法坚持退出,退出率4.47%。经过一年的观察,两组患者在腰围、臀围、体重指数、血压、血脂等方面均有一定改善,但统计学上无明显差异。
2.1 降糖尿病风险
随访12个月后,治疗组60例患者中有2例转化为糖尿病,对照组64例患者中有3例转化为糖尿病,对照组略高于治疗组,差异无统计学意义 (P>0.05)。具体见表2。
2.2 糖尿病前期逆转率
观察12个月后,治疗组37例转正常,对照组30例转正常。两组相比有显著性差异(P<0.05)。具体见表2。
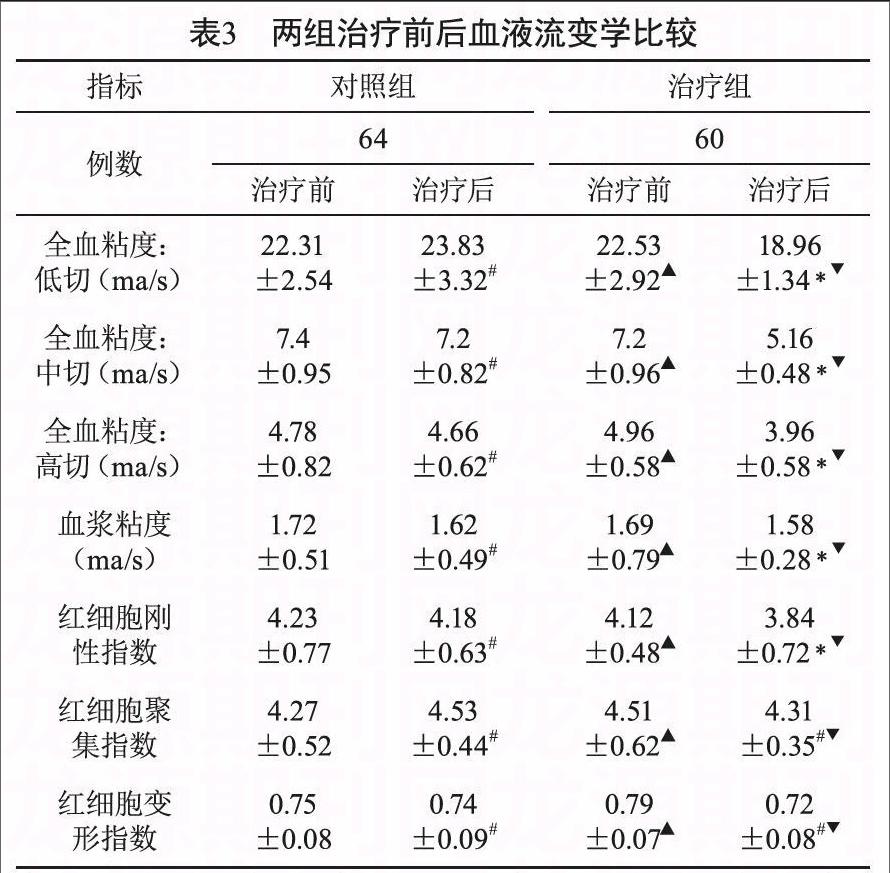
2.3 血液流变学检测结果:
治疗前两组比较无明显差异(▲P>0.05);经治疗12个月后,治疗组与治疗前相比,在全血粘度、血浆粘度、红细胞刚性指数等方面有明显差异(﹡P<0.05),而对照组干预前后无明显变化(#P>0.05),治疗后治疗组与对照组相比较有显著性差异(▼P<0.05)。见表3。
3 讨 论
高血压病常伴有血液流变学的异常,而血糖的增高也易造成血液粘稠度的增高。胰岛素抵抗和胰岛素缺乏是导致脂代谢紊乱的中心环节[3]。研究表明[4]高血糖可使血浆渗透压升高,使细胞处于脱水状态,导致细胞黏度增加,从而引起血黏度增高。糖尿病导致动脉粥样硬化形成并引发冠心病是多因素的,与高血糖以及糖尿病所致的脂紊乱、血液流变学的改变等因素密切相关[5]。因此,严格控制血压和血糖可以显著减少微血管及心血管并发症。IGR作为NGT与DM之间的中间状态,是预示DM的高风险因素,同时,高血压患者血液流变学中的全血粘度、血浆粘度、红细胞压积、红细胞聚集指数均显著比正常人增高,而且各期高血压病均有不同程度变化,并呈现出Ⅲ期>Ⅱ期>Ⅰ期的趋势。
研究表明,血液流变学的改变在糖尿病及其血管并发症的发生发展中起着非常重要的作用[7],活血化瘀应贯穿糖尿病前期及糖尿病治疗的始终[8]。随着糖尿病发病率越来越高,中医在防治糖尿病发生及发展方面优势越来越突出。研究表明,活血化瘀之中成药可有效减慢糖尿病发生及改善血脂代谢。
本次研究表明,在综合干预基础上进行中药活血化瘀治疗能较好改善血粘度等血液流变学指标,从而有明显改善高血压病合并IGR患者转归的作用。本次临床观察表明,活血化瘀结合综合干预指导对高血压病合并葡萄糖耐量调节受损患者有较好的疗效,值得临床推广。
参考文献
[1] Zeller M,Cottin Y,Brindisi MC,et al.Impaired fasting glucose and cardiogenic shock in patients with acute myocardial infarction[J].Eur Heart J,2004,25(4):308-312.
[2] 中华医学会糖尿病分会.中国2型糖尿病防治指南[J].中华内分泌代谢杂志,2008,24:插1-插22.
[3] 郭卫红,郭淑卿.2型糖尿病胰岛素抵抗与高脂血症及微血管病变的关系[J], 2004,4(3):346
[4] 沈艳玲,沈俊峰,张宇.62例糖尿病患者血液流变学分析[J].新疆医科大学学报,2003,26(5):497.
[5] Imazu M,Sumii K,Yamamoto H,et a1.Influence of type 2 diabetes mellitus on cardiovascular diseasem ortality:findings from the Hawaii-Los Angeles-Hiroshima study[J].Diabetes Res ClinP ract,2002,57(1):61-69.
[6] 韩学贞.空腹血糖受损886例血流变学及血脂检测分析[J].中国实用医药,2008,3(30):88-89.
[7] 朱禧星.现代糖尿病学[M].上海:上海医科大学出版社,2000:299-366.
[8] 袁 君.李真教授治疗糖尿病前期经验[J].光明中医,2010,25(11):1973-1974.

