腹腔镜联合内镜治疗胆囊结石并肝外胆管结石的疗效及对预后的影响
于千乐 余 铖
胆囊结石属于临床常见胆道疾病,该病发病率约为10%,且其中合并肝外胆管结石患者约占10%~15%[1]。由于传统的胆总管探查、T管引流术及开腹胆囊切除术,临床具有创伤大、胆汁损失多、术后恢复慢等局限性,现阶段已逐渐被微创手术所替代[2]。研究发现,内镜取石是治疗肝外胆管结石的最有效方法,而LC临床具有创伤小、患者机体损伤少、术后恢复快等优势,已成为目前临床治疗结石性胆道疾病的常用手术[3]。本次研究为探讨腹腔镜联合内镜治疗对胆囊结石并肝外胆管结石患者的影响,选取了80例胆囊结石合并肝外胆管结石患者进行临床研究,现将结果报道如下。
材料与方法
一、一般资料
选取我院2012年1月至2016年12月收治的胆囊结石合并肝外肝管结石80例为研究对象,按随机数字表法将所有入选病例分为两组,各40例。研究组男22例,女18例,年龄 32~76岁,平均(52.6±8.1)岁;病程 5个月至 7年,平均(3.8±1.2)年;胆总管单发结石26例,多发结石14例;对照组男 23 例,女 17 例,年龄 31~74(51.7± 7.8)岁,病程:3 个月~7(3.5±1.0)年;其中,胆总管单发结石27例,胆总管多发结石13例。两组患者性别、年龄、病程、病情等一般资料比较差异无统计学意义(P>0.05),具有可比性。
二、入选标准
1.纳入标准
①符合《肝胆管及结石病诊断治疗指南》[4]中相关诊断标准;②经B超、CT等影像学检查和病理学检查确诊为胆囊结石合并肝外胆管结石;③临床具有右上腹疼痛、发热、恶心、呕吐、寒战、厌食、黄疸等症状;④符合腹腔镜及内镜手术指征;⑤胆总管结石直径<2 cm;⑥本研究经我院医学伦理会批准,患者自愿参加,且签署知情同意书。
2.排除标准
①合并急性化脓性胆囊炎、急性坏疽性胆囊炎患者;②合并肝内胆管结石患者。
三、治疗方法
1.研究组
研究组患者先给予ERCP+EST治疗,具体措施如下:术前空腹6~8 h,肌内注射哌替啶(生产企业:东北制药集团沈阳第一制药有限公司,批准文号:国药准字H21022413)50 mg、屈他维林(生产企业:扬州制药有限公司,批准文号:国药准字H20065923)40 mg、地西泮(生产企业:天津金耀药业有限公司,批准文号:国药准字H12020957)10 mg,协助患者取左侧卧位,行ERCP,明确胆管解剖结构,有无胆管结石及结石数量、位置、大小,在11~12点方向使用乳头切开刀行EST,根据患者乳头情况及结石大小切开一条约1.0~1.5 cm小口,若患者结石直径>1.0 cm取石困难,可先利用机械碎石网篮碎石,再使用气囊导管及取石网篮分次取出[5];若患者结石直径<1.0 cm,可直接利用取石网篮取石。取石成功后,再行ERCP以确保胆总管通畅及结石取净,并根据患者黄疸情况确定是否放置鼻胆管引流管。待患者血淀粉酶恢复正常(2~5 d)后行 LC,解剖Calot三角,处理胆囊管以免小结石进入,切除胆囊后,观察患者反应,确定无特殊变化可不放置引流管,确定无出血可释放气膜,关闭切口[6]。术后给予常规禁饮禁食、抗酸、抑酶、抗生素治疗。
2.对照组
对照组患者给予传统胆总管探查、T管引流术及开腹胆囊切除术治疗。术后2周后经T管胆道造影,确定无残余结石后4周可拔除T管,常规禁饮禁食、抗酸、抑酶、抗生素治疗[7]。
四、观察指标
①观察两组患者手术情况,包括切口大小、术中出血量及手术时间;②比较两组结石清除成功率;③观察患者术后并发症发生情况;④记录两组患者术后情况,包括术后排气时间、进食时间、下床活动时间及住院时间;⑤比较两组预后情况,术后随访6个月,比较两组结石复发情况。
五、统计方法
采用统计学软件SPSS 19.0对本次研究数据进行处理。计数资料以%表示,采用χ2检验;计量资料以 x±s表示,采用t检验。P<0.05为差异有统计学意义。
结 果
一、两组手术情况比较
研究组手术切口显著小于对照组,术中出血量显著少于对照组,而手术时间明显长于对照组。两组比较,差异均具有统计学意义(P < 0.001),见表 1。
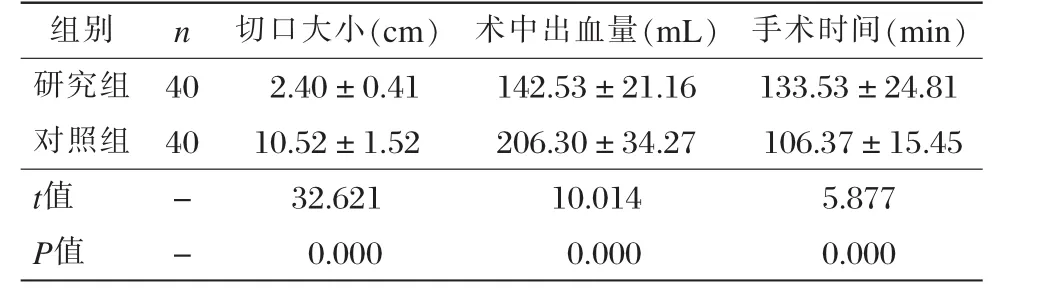
表1 两组术中情况对比 (x±s)
二、两组结石清除成功率与结石复发率比较
治疗后,研究组结石清除成功率为97.5%,对照组结石清除成功率为100.0%,两组比较,差异无统计学意义 (P>0.05)。术后随访6个月,研究组结石复发率为2.5%,显著低于对照组的20.0%,差异有统计学意义(P<0.05)。见表2。

表2 两组结石清除成功率与结石复发率比较 [n(%)]
三、两组术后并发症发生率比较
治疗后,研究组并发症发生率为7.5%,显著低于对照组的25.0%,差异有统计学意义(P<0.05),见表3。
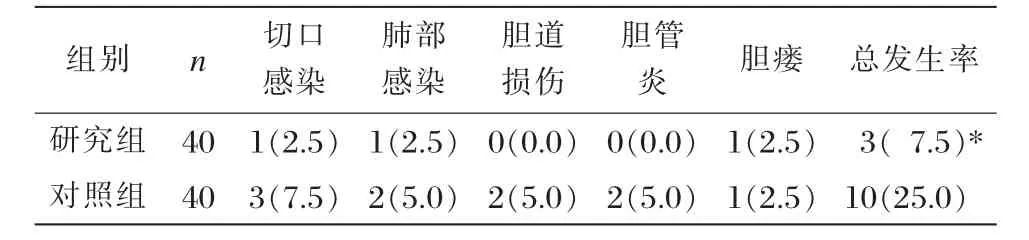
表3 两组术后并发症发生率比较 [n(%)]
四、两组术后情况比较
研究组术后排气时间、进食时间、下床活动时间及住院时间均短于对照组,两组比较,具有显著性差异(P<0.001),见表4。
讨 论
肝胆管结石合并肝外胆管结石是一种临床常见肝胆外科疾病,主要指存在于肝内胆管、肝总管及胆总管的结石,且结石可在胆管内向下移动。临床症状表现为右上腹疼痛、持续性胀痛或胆绞痛、发热、伴黄疸的急性胆管炎及肝区不规则性肿大等,严重则引起急性胆管梗阻、肝硬化及肝脓肿等并发症,对患者的生命健康构成严重威胁[8-9]。以往临床治疗本病多采取传统的开腹手术治疗,虽结石清除效果较好,但术中创口大、出血量多、术后并发症多及恢复慢等缺点[10]。此外,由于开腹术T管留置时间较长,手术风险较高,因而不被患者广泛接受。

表4 两组术后情况比较 (x±s)
近年来,随着微创技术的不断发展,ERCP+EST+LC已成为现阶段临床治疗胆囊结石合并肝外胆管结石的首选方案,临床具有手术创伤小、术中出血量少、结石清除高及术后病情恢复快等优势,因而在临床中得到广泛应用[11]。本研究针对胆囊结石合并肝外胆管结石患者行联合ERCP+EST+LC治疗,在结石清除效果方面,研究组与对照组结石清除率比较差异无统计学意义(P>0.05),可见腹腔镜术与开腹术清除结石的疗效相当,可作为临床治疗胆囊结石合并肝外胆管结石的常用方案之一。但实施该手术要求术者必须了解胆道解剖结构,避免减少因LC术所致的胆管损伤,有效控制胆道感染,解除因合并胆管炎乳头狭窄及梗阻性黄疸等病变所导致的胆道梗阻,可促进术后患者胆道压力降低,减少并发症的发生[12-13]。本次研究结果显示,研究组患者术后并发症发生率为(7.5%)明显低于对照组(25.0%)(P<0.05)。结果表明,ERCP+EST+LC治疗胆囊结石合并肝外胆管结石与传统开腹胆囊切除术治疗相比并发症发生风险较低。
董峰等[14]研究表明,与传统开腹手术相比较,腹腔镜联合内镜治疗手术切口较小,且术中出血量相对较少,因对患者造成的创伤较小,因而术后恢复较快,利于预后。但手术时间较开腹手术长,主要因通过腹腔镜取石手术操作具有一定的复杂性和难度,因而耗时较长[15]。本次研究结果显示,研究组患者经ERCP+EST+LC治疗术中出血量显著少于对照组,且研究组术后排气时间、进食时间、下床活动时间及住院时间均明显短于对照组,而研究组手术时间显著长于对照组,这一结论与研究报道的一致。术后经随访6个月,研究组患者结石复发率(2.5%)明显低于对照组(20.0%)(P<0.05)。提示经ERCP+EST+LC治疗胆囊结石合并肝外胆管结石可有效预防结石复发。
综上所述,针对胆囊结石合并肝外胆管结石患者行腹腔镜联合内镜治疗结石清除效果较好,虽手术时间较长,但术中出血量减少,术后恢复快,并发症少,结石复发率低,值得临床推广应用。

