中医自拟方治疗小儿过敏性紫癜48例临床观察
于凤英,王鹏善,李长英
高台县中医医院,甘肃 高台 734300
过敏性紫癜(henoch-scholein purpura,HSP)是儿童时期最常见的血管变态反应性疾病,发病率约为13.5/10万~18.0/10万。多数HSP的病程为自限性,而30%左右的患儿病程反复迁延,出现严重肾脏并发症[1]。HSP的病因较复杂,其确切的发病机制仍在探讨中,发病主要表现为细胞免疫功能低下,引起炎性介质分泌增多[2]。目前HSP临床治疗仍然没有取得突破性进展,治疗方法包括一般的抗变态反应治疗、抗凝、扩张血管改善微循环、激素及免疫抑制治疗[3]。中医药疗法因毒副作用小,在治疗HSP时可提高紫癜患儿的免疫功能,被国内外多数学者所认可[4-6]。近年来采用自拟方加减治疗过敏性紫癜取得满意效果,现报道如下:
1 资料与方法
1.1 临床资料 将2012年1月至2014年12月在高台县中医医院就诊的96例HSP患儿随机分为2组。观察组48例,其中男25例,女23例,平均年龄6.7岁;病程1~11个月。对照组48例,其中男27例,女21例,平均年龄7.2岁;病程1~10月。2组患儿性别、年龄、病程等临床资料比较差异无统计学意义,具有可比性(P>0.05)。
1.2 纳入标准 纳入:1)符合《儿科学》[1]中过敏性紫癜(henoch-schonlein purpura,HSP)的诊断标准者;2)符合中医过敏性紫癜诊断标准[7]者;3)年龄 3~14 岁;4)病程 1~12 月;5)能口服中药并坚持治疗者;6)监护人签署知情同意书。
1.3 排除标准 排除:1)不符合上述纳入标准者;2)有其他皮肤疾患者;3)有其他呼吸、消化等疾病者;4)发生肾功能衰竭或伴颅内出血者;5)口服药物困难者;6)监护人或自己拒绝签署知情同意书者。
1.4 治疗方法 2组HSP患儿均给予常规治疗,包括积极寻找诱因并避免过敏原,防治上呼吸道感染,控制扁桃体炎,改变血管脆性、脱敏等;即给予抗过敏、抗炎治疗,口服氯雷他定、维生素C片及中药汤剂,静脉滴注复方甘草酸苷注射液、丹参注射液;明显腹痛、关节痛者,可酌情使用激素。观察组在上述常规基础上加服中药。基础方:当归5~15 g,连翘 5~15 g,玄参 5~15 g,生地黄 5~15 g,紫草 3~10 g,黄芩 2~6 g,赤芍 3~10 g,甘草 2~6 g,加减:腹痛加延胡索 3~10 g、白芍 5~20 g;关节肿痛加桑枝 3~10 g、苍耳子 3~10 g、牛膝 5~15 g;尿血加小蓟 3~9 g、大蓟 3~9 g、藕节炭 3~9 g;皮肤瘙痒者加浮萍 3~9 g、蝉蜕 3~10 g、地肤子 5~15 g;齿衄、鼻衄者加炒桅子 2~6 g、白茅根 5~15 g;大便出血者加地榆炭3~9 g、槐花2~8 g;神疲乏力者加黄芪 5~15g、党参 5~15g、茯苓 5~15g、白术 3~10g;低热者加银柴胡 3~10 g、地骨皮 5~15 g、青蒿5~15 g;盗汗者加锻牡蛎 5~15 g、浮小麦 5~15 g。上药水煎分服,1剂/d。2组均以连续治疗5天为一个疗程,共治疗2个疗程。
1.5 疗效观察
1.5.1 疗效判定标准 参照文献[6]拟定疗效判定标准:痊愈:临床症状、体征消失或基本消失,证候积分减少≥95%。显效:临床症状、体征明显改善,75%≤证候积分减少<95%。有效:临床症状、体征均有好转,30%≤证候积分减少<70%。无效:临床症状、体征无明显改善或加重,证候积分减少<30%。
1.5.2 患儿皮肤紫癜消退时间观察 2组HSP患儿在用药干预后按照约定在治疗后第5天、第7天、第10天随访观察患儿紫癜消退情况。发病皮肤完全未见红色疹点按皮肤紫癜完全消退计数。
1.5.3 血清白介素12(IL-12)、白介素8(IL-8)指标检测 2组HSP患儿在治疗前后均采集肘静脉血约2~3 mL至肝素钠抗凝管中,留取标本在4℃冰箱保存20 min后按照1 500 r/min离心转速8 min后分离血清,将血清移至EP管中并编号置-20℃冰箱保存。采用双抗体夹心酶联免疫吸附(ELISA)法按照试剂盒说明书检测患儿血清IL-8、IL-12含量。
1.6 统计学方法 所有数据均采用SPSS 17.0软件进行分析,计量资料以(±s)表示,计数资料采用绝对数和率表示;2组之间计量资料采用t检验,等级资料采用秩和检验;计数资料采用 χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 临床疗效 2组HSP患儿通过2个疗程治疗,观察组总有效率为93.75%,对照组为79.17%,2组总有效率比较差异有统计学意义(P<0.05)。见表1。
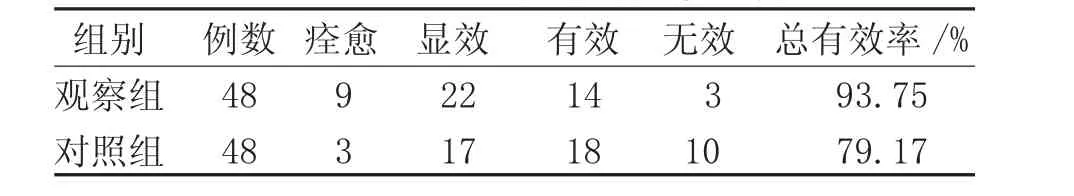
表1 2组HSP患儿临床疗效比较
2.2 皮肤紫癜不同时间消退例数 2组HSP患儿治疗以后在第5、7、10天随访观察患儿紫癜消退情况,计算消退率,其中第7、10天2组比较,差异有统计学意义(P<0.05)。见表2。
2.3 血清IL-12、IL-8含量 2组患儿治疗前IL-12、IL-8均无统计学意义(P>0.05),2组治疗后IL-12含量比较,差异有统计学意义(P<0.05),IL-8含量比较,差异无统计学意义(P>0.05)。见表3。
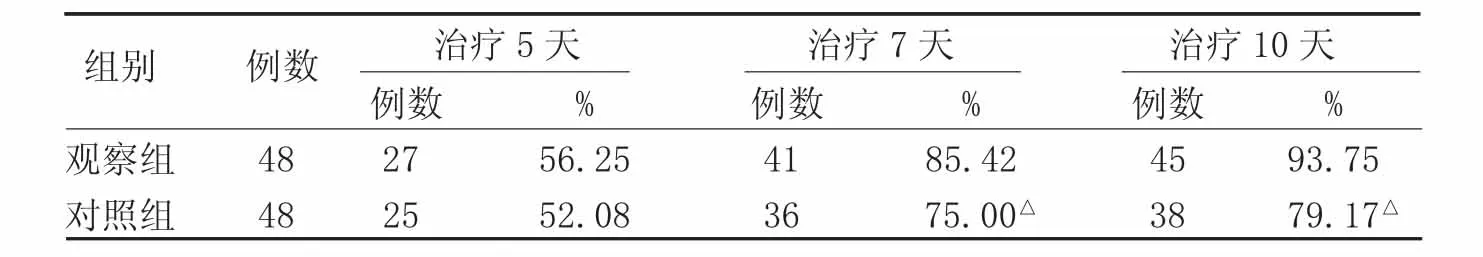
表2 2组HSP患儿皮肤紫癜消退例数比较
表3 2组HSP患儿IL-12、IL-8治疗前后比较(±s) pg/mL

表3 2组HSP患儿IL-12、IL-8治疗前后比较(±s) pg/mL
注:△表示与对照组治疗后比较,P<0.05
组别 例数 IL-12 IL-8治疗前 治疗后 治疗前 治疗后观察组 48 86.54±6.07 40.12±6.55 73.64±11.59 47.73±9.38对照组 48 83.54±6.80 59.33±7.21△ 71.59±12.67 60.54±11.29
3 讨论
近年来,HSP已成为危害儿童健康的常见病之一[8]。现代医学认为HSP多与感染、药物、食物及其他(花粉吸入、虫咬、疫苗注射等)因素有关。机体对这些因素产生不恰当的免疫应答,形成免疫复合物,引起广泛的毛细血管炎,严重时可发生坏死性小动脉炎,血管壁通透性增加,导致皮肤、黏膜及内脏器官出血及水肿而危及生命[9-13]。在HSP的发病过程中IL-8、IL-12在其进程中是最为重要的2个炎性介质,IL-8是中性粒细胞的活化产生的细胞因子,对机体的免疫调节呈双向作用;IL-12是P40和P35的2条多肽链组成的一种蛋白形态,功能在于刺激T淋巴细胞与NK细胞的分化分泌,它能够极大的促进T细胞的分化增殖,从而加强活化T细胞内皮细胞粘附性增强从而对血管内皮细胞的杀伤性,导致病变坏死[10]。HSP在中医学属“血证”范畴,文献虽无“紫癜”一词,但所载“肌衄”“发斑”“葡萄疫”“斑毒”等均与本病有相似之处且病因不明[14-16]。小儿紫癜的形成主要由内、外两大因素所致。内因为脾运失健,湿邪郁滞为其本;外因为邪热侵袭为其标,两者相互作用,相互影响,导致气血搏结、脉络灼伤为其果。因此对本病的治疗,应以清热疏风、化湿和络为基本治法[17-19]。由于患儿先天禀赋及病因不同,治法亦不同。笔者自拟方中连翘、黄芩、甘草清热解毒;玄参、当归养血祛风;赤芍、紫草清热凉血;生地黄凉血养阴;综观全方清热、凉血、止血,随症辨证加减。加延胡索、白芍缓急止痛;加桑枝、苍耳子、牛膝祛风通络;加大蓟、小蓟、藕节炭凉血止血;加浮萍、蝉蜕、地肤子祛风止痒;加炒桅子、白茅根凉血解毒;加党参、黄芪、茯苓健脾益气生血;加银柴胡,地骨皮、青蒿以清虚热;加锻牡蛎、浮小麦敛汗止汗。
综上所述,自拟方加减治疗过敏性紫癜,既可有效缓解症状,还可避免复发,且副作用小,易于广大患儿家属接受,自拟方加减治疗过敏性紫癜也可以调节机体免疫功能,值得临床推广运用。

