可视化椎间孔成形技术在脊柱内镜下治疗腰椎侧隐窝狭窄中的临床应用价值*
廖鑫,陈瑞松,熊墨梁,陈飞雄,刘好源
(厦门大学附属成功医院 骨科,福建 厦门 361001)
经皮椎间孔脊柱内镜系统(transforaminal endoscopic spine system,TESSYS)是近年来脊柱微创领域比较热门的一项技术,用以治疗腰椎侧隐窝狭窄症,其具有副损伤小、手术视野清晰、出血少、减压充分、术后椎管内粘连轻、对腰椎稳定性破坏小及术后恢复快等优势[1-3],但在实际临床应用中,传统的TESSYS技术行椎间孔成形时需要反复进行透视、手术时间长,在成形时逐级环锯因受导棒滑动的影响,达不到理想的成形效果且有损伤神经根和硬膜囊的风险,给手术带来不便[4]。可视化椎间孔成形技术在内镜监视下行椎间孔成形,具有安全性高、透视次数少、效率高和手术时间短等优势。目前有关两种椎间孔成形方式治疗腰椎侧隐窝狭窄症的对比研究报道较少,笔者进行了回顾性对照研究,旨在比较传统的TESSYS逐级环锯椎间孔成形系统与可视化椎间孔成形系统治疗腰椎侧隐窝狭窄症的临床疗效。
1 资料与方法
1.1 一般资料
选取符合诊断标准的我院2016年2月-2017年3月收治的腰椎侧隐窝狭窄症患者65例,分为传统的TESSYS逐级环锯椎间孔成形组(TESSYS组)31例、可视化椎间孔成形组(可视化组)34例。所有患者术前均行腰椎正侧位、动态位X线片、CT和磁共振成像(magnetic resonance imaging,MRI)检查明确诊断,并排除脊柱其他疾病。两组患者的性别、年龄、病变节段差异均无统计学意义(P>0.05),具有可比性。见表1。
1.2 诊断标准
1.2.1 纳入标准 ①单侧下肢神经根性间歇性跛行;②腿痛重于腰痛;③术前CT和MRI检查证实为腰椎管狭窄,致压物主要为后方肥厚的黄韧带及增生内聚的关节突关节;④至少保守治疗12周后症状不缓解;⑤单一节段病变;⑥能自愿接受脊柱内镜手术治疗并愿意接受随访患者。
1.2.2 排除标准 ①退变性滑脱或不稳定;②先天性椎管狭窄;③既往在该节段有手术史者;④马尾综合征。
1.3 手术方法
1.3.1 椎间孔成形前准备 患者取俯卧位,以L4-5为例,首先确定穿刺路线,后正中线旁开10~12 cm,髂嵴水平向头端1 cm处为穿刺点,与腰部皮肤表面呈25°~30°进行穿刺,全程浸润麻醉,使穿刺针尖在X线正位透视上位于上关节突尖部,侧位位于上关节突腹侧下缘,穿刺点作大约7 mm皮肤切口,用导丝置换穿刺针,沿导丝用扩张器逐级扩大软组织,并置入导棒。
表1 两组患者一般资料比较Table 1 Comparison of general data between the two groups
1.3.2 传统TESSYS逐级环锯椎间孔成形步骤 在C臂机透视下将导棒紧贴上关节突前下缘,经椎间孔击入椎管内,X线透视下导棒头端位于棘突中线上,侧位X线透视下导棒头端位于下位椎体后上缘。沿导棒分别置入5.0、6.5和7.5 mm直径环锯,逐级去除上关节突外侧缘部分骨质,扩大椎间孔,并置入7.5 mm直径工作套管,完成椎间孔成形。
1.3.3 可视化椎间孔成形步骤 沿导棒将8.5 mm直径成形套管放置在上关节突腹侧,置入内镜,以射频去除上关节突附近软组织,镜下充分暴露出部分上关节突,并辨别上关节突尖部、体部及根部,然后将成形套管调整至上关节突根部及体部并使套管斜面紧贴上关节突腹侧,将7.5 mm环锯置入,内镜监视下顺时针方向缓慢用力旋转环锯行椎间孔成形,当环锯穿透上关节突对侧骨皮质时,会有明显突破感且镜下可见骨块随环锯一起转动,此时逆时针方向旋转退出环锯,可看到被磨除骨块一起取出,若成形不足可根据需要将套管往关节突尖部或根部调整行关节突二次成形,或进一步往关节突背侧成形,检查确认无骨块残留后将成形套管替换为常规的7.5 mm工作套管,完成椎间孔成形。
1.3.4 神经根硬膜囊的减压 置入内镜后,使用双极射频、各种型号、角度的蓝钳和髓核钳、镜下磨钻、镜下咬骨钳及骨凿等依次去除或修整部分肥厚或钙化的黄韧带、椎体后缘及侧隐窝区增生的骨赘、椎体后缘对神经根造成压迫的外层纤维环及其边缘的硬化或骨化结构,对伴有椎间盘突出、脱出或游离的患者同时行突出椎间盘的摘除,必要时可经硬膜囊腹侧减压到对侧,对神经根背侧和腹侧进行全面的减压松解。最后在射频辅助下行纤维环撕裂口的皱缩与成形术。神经根完全松解时可见神经根、硬膜囊的搏动,神经根表面血运得到明显改善,旋转通道检查视野内有无明显出血点、残留碎片等,确认无误后退出通道,可吸收线缝合伤口。
1.3.5 术后处理 手术完成后询问患者下肢疼痛缓解程度,检查患肢直腿抬高试验是否改善。术后嘱患者卧床6~8 h后带腰围下床活动。术后1个月开始行腰背肌功能锻炼,术后3个月内避免过度体力活动和剧烈体育锻炼,术后第2天及术后3个月复查腰椎CT及MRI评价神经根减压情况。
1.4 疗效判定
所有患者出院后均定期门诊复查或电话随访。术前、术后第2天、术后1个月、术后3个月和术后1年随访时采用视觉模拟评分(visual analogue scale,VAS)、术后1年随访时采用Macnab疗效评定标准评价患者临床疗效。
1.5 统计学方法
所有数据均经SPSS 21.0软件进行统计分析。一般资料中,两组患者性别、病变节段采用四格表χ2检验;平均年龄采用样本均数比较的t检验;两组患者组内各时间点VAS评分比较采用配对设计t检验,两组组间比较用两样本均数比较的t检验。疗效优良率的组间比较采用四格表χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组手术完成情况
所有患者均由同一手术团队完成手术,两组患者均顺利完成手术,未出现术中转为开放手术、椎间隙感染及切口愈合不良病例。TESSYS组术中出现2例(6.5%)硬膜囊损伤,但均为小破口,未行特殊处理,可视化组术中未出现硬膜囊损伤病例;TESSYS组3例(9.7%)、可视化组1例(2.9%)术后出现下肢感觉异常,经保守治疗1个月内均缓解。
2.2 两组手术时间和术中C臂机透视次数比较
可视化组术中透视次数及手术时间明显低于TESSYS组,差异有统计学意义(P<0.05)。见表2。
表2 两组手术时间和术中C臂机透视次数比较 (±s)Table 2 Comparison of operative time and intraoperative C-arm fluoroscopy times between the two groups (±s)

表2 两组手术时间和术中C臂机透视次数比较 (±s)Table 2 Comparison of operative time and intraoperative C-arm fluoroscopy times between the two groups (±s)
组别 手术时间/minC臂机透视次数/次TESSYS组(n =31)82.5±16.311.5±3.5可视化组(n =34)63.0±13.54.5±1.5 t值5.249.81 P值0.0000.000
2.3 两组患者各时间点腰痛及腿痛VAS评分比较
两组患者术后各时间点腰痛及腿痛VAS评分较术前明显降低,比较差异有统计学意义(P<0.05),术后两组各时间点间比较差异无统计学意义(P>0.05)。见表3。
2.4 术后1年随访两组患者疗效判定
根据Macnab疗效评定标准,TESSYS组优20例、良8例、可2例、差1例,优良率90.3%;可视化组优22例、良9例、可3例、差0例,优良率91.2%,两组优良率比较差异无统计学意义(P>0.05)。两组病例中临床疗效可共有5例,术后1年虽患肢疼痛症状较术前改善,但仍存在部分下肢神经疼痛症状,需口服相关药物缓解,且不愿接受第二次手术,查看病史及手术录像得知此5例患者均存在如下特点:高龄、病史长、腰椎退变严重、椎间隙塌陷明显、存在多种基础疾病如高血压糖尿病等,术中见神经根明显压迫变扁,去除背侧骨质、黄韧带及腹侧突出钙化椎间盘后神经根搏动不明显,神经根表面血运恢复不理想。TESSYS组中有1例临床疗效为差的病例,术后间歇性跛行及腿痛症状较术前改善不明显,保守治疗无效,术后6个月改为椎管减压融合内固定术,术中见小关节突明显增生内聚、神经根与周围组织粘连严重。
2.5 典型病例分析
2.5.1 典型病例1 如图1~3所示,一位55岁女性患者,术前CT及MRI示L4-5右侧侧隐窝狭窄伴椎间盘突出,压迫硬膜囊及神经根,采用TESSYS椎间孔成形技术治疗。术后随访复查CT及MRI见L4-5右侧侧隐窝完全打开,L5上关节突被部分环除,神经根及硬膜囊减压彻底。
表3 两组患者各时间点腰痛及腿痛VAS评分比较 (分,±s)Table 3 Comparison of VAS scores of low back pain and leg pain at different time point between the two groups (score,±s)
表3 两组患者各时间点腰痛及腿痛VAS评分比较 (分,±s)Table 3 Comparison of VAS scores of low back pain and leg pain at different time point between the two groups (score,±s)
注:†与术前相比,差异无统计学意义(P <0.05)
组别 术前 术后第2天 术后1个月 术后3个月 术后1年腰痛TESSYS组(n =31)5.55±1.912.31±1.49†2.23±0.61†2.28±0.45†2.11±0.25†可视化组(n =34)5.69±1.832.30±1.58†2.22±0.43†2.11±0.35†2.17±0.31†t值-0.030.000.000.14-0.04 P值0.9781.0001.0000.8860.972腿痛TESSYS组(n =31)6.45±1.411.40±0.51†1.08±0.41†1.15±0.27†1.21±0.27†可视化组(n =34)6.37±1.291.42±0.45†1.12±0.39†1.29±0.32†1.17±0.33†t值0.17-0.02-0.01-0.070.14 P值0.8680.9870.9890.9480.891

图1 典型病例1术前检查所见Fig.1 Preoperative examination findings in typical case 1
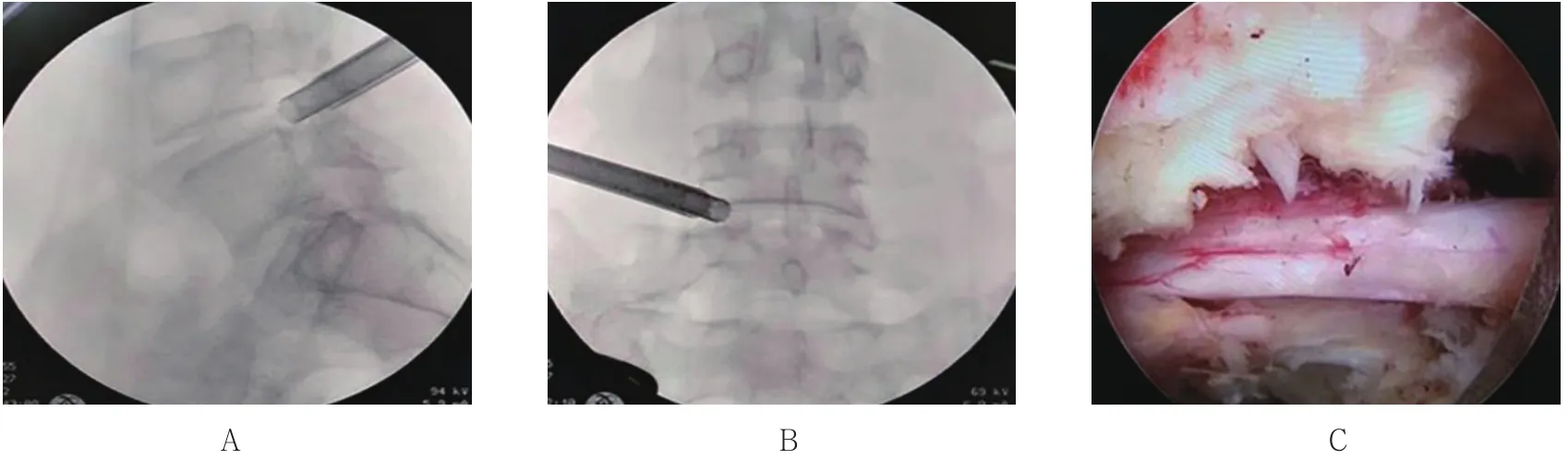
图2 典型病例1术中情况Fig.2 Intraoperative situation of typical case 1

图3 典型病例1术后复查Fig.3 Postoperative review of typical case 1
2.5.2 典型病例2 一位53岁男性患者,L4-5右侧侧隐窝狭窄,术前CT及MRI示L4-5右侧侧隐窝狭窄伴椎间盘突出,压迫硬膜囊及神经根,采用可视化椎间孔成形术治疗。术后随访复查CT及MRI见L4-5右侧侧隐窝完全打开,L5上关节突被部分切除,侧隐窝及椎间孔面积扩大,但并未累积关节突关节,神经根及硬膜囊减压彻底。见图4~6。
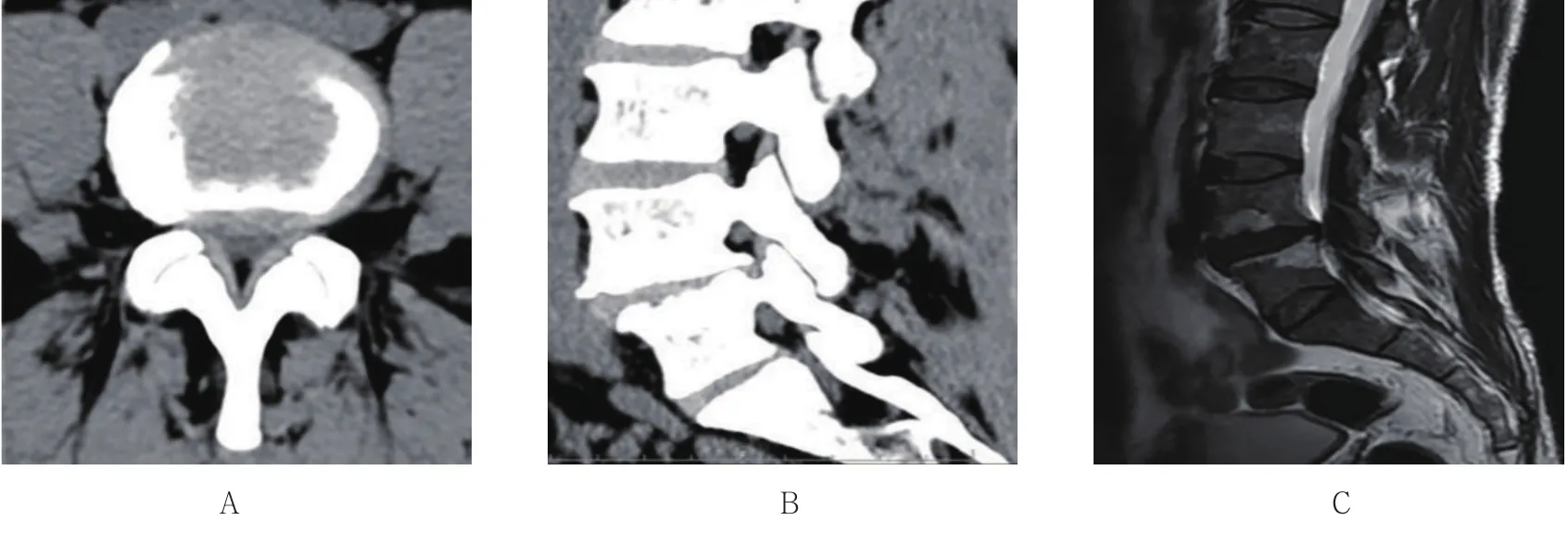
图4 典型病例2术前所见Fig.4 Preoperative examination findings in typical case 2
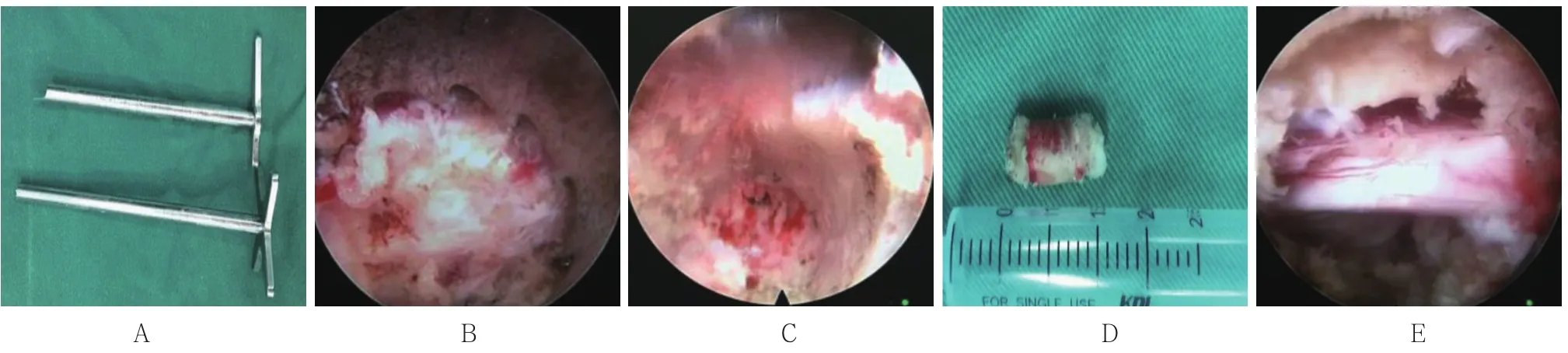
图5 典型病例2术中情况Fig.5 Intraoperative situation of typical case 2
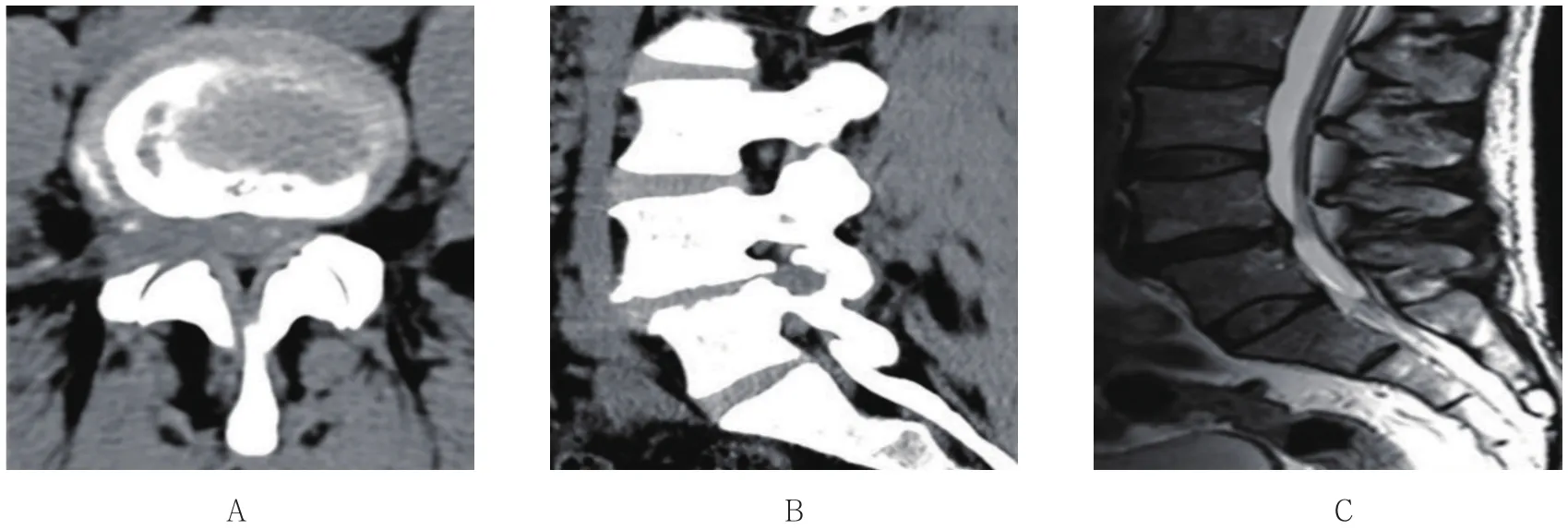
图6 典型病例2术后复查Fig.6 Postoperative review of typical case 2
3 讨论
3.1 经皮椎间孔成形技术的发展
HOOGLAND教授等在2002年发明了TESSYS技术[5],该技术的主要特点是使用骨钻或环锯行椎间孔扩大成形后置入工作套管以获得更大的操作空间及更充分的椎管内减压。近年来基于TESSYS技术的各种椎间孔成形技术得到了很好的发展,CHOI等[6]经椎间孔扩大成形后将手术工作导管直接置入椎管内,直视下经硬脊膜前间隙直接取出脱出或游离的腰椎间盘组织,对神经根进行减压。LEE等[7]通过对TESSYS技术进行改良将穿刺靶点定位到椎上切迹后行椎间孔成形(FSVNA技术)治疗腰椎退行性疾病,在其报道的64例病例中末次随访优良率为95.3%。白一冰等[8]通过对TESSYS技术的改良发明了BEIS椎间孔镜技术,在其报道的57例椎管狭窄病例中短期随访(6~10个月)优良率达到了87.7%。但上述各种技术都是基于TESSYS技术对其穿刺靶点及穿刺角度进行改良,术中对于重要组织无法进行有效监视;且术中需要反复透视,增加了医患的辐射暴露;另外,大多数椎间孔成形技术为逐级椎间孔成形,操作步骤复杂,增加了手术时间。因此,如何在保证疗效的前提下,提高椎间孔成形技术的安全性、降低术中医患的辐射暴露、并尽可能的简化操作步骤、缩短手术时间成为椎间孔成形技术的又一发展方向。
3.2 可视化椎间孔成形技术治疗腰椎侧隐窝狭窄的疗效
侧隐窝狭窄症的内镜下治疗有经椎板间入路,传统的TESSYS技术入路及其各种衍生技术。李振宙等[9]报道了37例经椎板间隙入路完全内镜下治疗腰椎侧隐窝狭窄的病例,术后1年随访时优良率达到了94.5%。周跃等[10]采用椎间孔成形技术治疗L5/S1神经根管狭窄症,末次随访时优良率为85.7%。在本研究中,笔者分别采用标准TESSYS技术和可视化技术对椎间孔行扩大成形术,使得椎间孔和侧隐窝得到有效减压。术后1年随访时,两组患者的腰痛及腿痛VAS评分均得到了有效缓解,在末次随访时两组患者优良率分别达到90.3%和91.2%。因此,可以认为可视化椎间孔成形技术治疗侧隐窝狭窄症可以取得比较满意的近期临床效果。
3.3 可视化椎间孔成形术的辐射暴露
AHN等[11]对30例经椎间孔入路经皮椎间孔成形术中放射量测试,认为其术中的射线暴露剂量较高,长期从事脊柱微创操作的放射线暴露对医生健康的影响不可忽视。TESSYS透视下椎间孔成形技术在每次更换导棒时需要透视以确定其位置,避免位置过深或者靠上对神经根等造成损伤,聂鸿飞等[12]报道了运用TESSYS技术椎间孔成形的术中透视次数为(37.5±7.5)次,但其技术主要是应用于L5/S1节段,因部分患者髂嵴较高、L5横突较粗、穿刺角度大、L5/S1椎间孔大小较其余节段小等因素影响穿刺及椎间孔成形过程。可视化椎间孔成形术在穿刺成功后,其椎间孔成形过程在内镜监视下进行,无需C臂机反复透视,大大减少了术中透视次数及医患的辐射暴露。本组研究中TESSYS组术中平均透视次数为(11.5±3.5)次,明显多于可视化组的(4.5±1.5)次,两组对比差异有统计学意义(P<0.05)。
3.4 可视化椎间孔成形术程序简化和效率高
TESSYS透视下椎间孔成形技术中因各级环锯系统使用不当,环锯磨切时往往发生漂移、成形骨道变浅、工作效率低、使得侧隐窝狭窄减压不足[13];另外,环锯系统对椎间孔逐级成形,需要每次更换导棒,操作程序复杂、手术时间较长,本研究中TESSYS组手术时间为(82.5±16.3)min,明显多于可视化组手术时间(63.0±13.5)min,其原因在于可视化椎间孔成形术在内镜下辨别出上关节突尖部与根部后,将成形套管调整至需要环除的上关节突部位,使斜面紧贴上关节突腹侧,对椎间孔行1次成形,术中无需多次更换导棒及环锯,使手术步骤更简化,缩短了手术时间、提高了椎间孔成形效率。
3.5 可视化椎间孔成形术的安全性
目前临床上用于椎间孔成形的方法主要是YESS的镜下动力系统(镜下磨钻)和TESSYS 的逐级环锯系统及其衍生的各类技术。镜下磨钻系统利用高速旋转的磨钻头对骨质部分予以磨除,能够做到精准、高效、按需成形、最大限度地保护小关节面不受损伤[14],但对于神经根等软性组织没有较好地保护作用,有损伤毗邻神经根的风险,AHN等[15]报道内镜下高速磨钻椎间孔成形术后6.1%的患者有短暂下肢感觉异常,可能与出口神经根受到刺激有关;TESSYS的逐级环锯系统在工作中对椎间孔周围软组织包括神经根等依然缺乏保护,YEUNG等[16]报道了经皮椎间孔成形术后,5.0%~15.0%的患者出现下肢感觉迟钝或过敏,但均为暂时性,经保守治疗可恢复。本实验中可视化组术后2.9%的患者出现短暂下肢感觉异常,其发生率低于文献报道的5.0%~15.0%及TESSYS组的9.7%。分析术后出现短暂下肢感觉异常的原因可能是手术穿刺和置管操作过程中刺激、挤压和损伤出口神经根和背根神经节,导致术后神经根支配区的痛觉过敏和感觉异常。可视化椎间孔成形术在操作中成形套管紧贴关节突关节腹侧部分把椎间孔上方的出口神经根保护在套管之外,可以有效地保护出口神经根不受环锯操作的影响。另外内镜监视下行椎间孔成形时,当环锯穿透上关节突对侧骨皮质时,会有明显突破感且镜下可见骨块随环锯一起转动,但环锯无法切除黄韧带等质韧的结缔组织,即环锯头端和行走神经根之间仍有黄韧带及关节囊间隔,不会对行走神经根及硬膜囊造成损伤,所以在可视化组中未出现硬膜囊损伤病例。
3.6 可视化椎间孔成形术对腰椎稳定性的影响
李振宙等[17]模拟侧后路腰椎间孔成形术在人腰椎标本上作生物力学试验发现,使用外直径7.5 mm的环锯对腰椎间孔进行扩大成形时,仅切除上关节突腹外侧部分骨性结构而对关节突关节的关节面及关节囊无任何破坏,腰椎稳定性无明显改变。内镜下可视化椎间孔成形术在进行操作时同样使用直径为7.5 mm的环锯对椎间孔进行成形,对脊柱的解剖完整性骚扰较小,术后复查CT提示切除的骨质仅是上关节突腹外侧部分,关节面及关节囊未受到破坏。因此,可视化椎间孔成形术理论上能够尽可能地保留腰椎关节的稳定性,但远期是否会对腰椎关节的稳定性产生影响,有待进一步的临床随访及报道。
通过以上分析比较,笔者认为在熟练掌握手术技术并严格把握手术适应证的情况下,可视化椎间孔成形技术治疗腰椎侧隐窝狭窄症的近期临床疗效与标准TESSYS椎间孔成形技术相当,可视化椎间孔成形技术具有术中透视次数少、操作程序简化、手术时间短、安全、对腰椎关节稳定性干扰小的优势。
但本研究也存在不足之处,本研究样本量相对较小,随访时间较短,远期两组患者疗效仍有待观察;此研究为回顾性研究而非大样本多中心前瞻性对比研究,有待后续进一步研究。

