超声引导下前锯肌间隙阻滞用于乳腺癌切除术后镇痛的效果分析
徐建立 秦 生 黄玉玲
(深圳市龙岗区第三人民医院麻醉科 深圳 518115)
乳腺癌目前已成为危害女性健康最严重的疾病之一,这一恶性肿瘤的发病率不断提高,并且呈现年轻化的趋势。乳腺癌引发急性疼痛,其中有1/4~3/5患者的症状会发展演变为慢性疼痛。临床实践多采用经静脉患者自控镇痛(PCIA)应用阿片类药物,但此项技术不良反应多,此外,易导致患者成瘾、依赖性增强也是它的局限性之一[1]。前锯肌间隙阻滞是区域阻滞的新技术,能够有效阻断胸椎神经的传导,发挥对前外侧胸壁的镇痛作用。曾有研究表明,在开胸手术的术后镇痛、肋骨骨折的疼痛控制中前锯肌间隙阻滞意义重要[2]。本研究探究前锯肌间隙阻滞在其术后镇痛中的效果,现报道如下。
1 资料与方法
1.1 一般资料
纳入的对象为我院2014年3月~2016年6月收治的56例乳腺癌患者,56例患者均为择期手术且术前行全身麻醉,患者心、肝、肾功能无异常,对麻醉药物不过敏,术前未使用影响神经功能的药物,排除贫血、合并其他恶性肿瘤、不能耐受手术的患者。56例研究对象均为女性,年龄42~66岁,体重46~69kg,麻醉ASA分级均为I级或II级。将56例患者随机分组,观察组与对照组各28例,比较两组年龄、体重、手术时间、术中出血量等一般资料,差异无统计学意义(P>0.05)。
1.2 方法
(1)术前常规禁食、禁水,进入手术室后监测生命体征(心电图、BP、SpO2、HR),监测脑电双频指数(BIS),开放上肢静脉通路。(2)麻醉诱导:静脉途径注射咪唑安定0.05mg/kg,2mg/kg丙泊芬,3μg/kg芬太尼,0.3mg/kg顺苯磺酸阿曲库铵。通常在3min后进行机械通气,为患者气管插管,使其呼气末的PaCO2控制在35~45mmHg之间。(3)超声引导下前锯肌间隙阻滞:在麻醉诱导成功后实施,术前常规消毒、铺无菌巾,机器为迈瑞M7彩色多谱勒10~13MHz线性超声探头,明确腋中线第5肋从而确定背阔肌与前锯肌,选用80mm的神经阻滞针从间隙插入,针由前上至后下,直至针头插入前锯肌表面时,即向其中注射2ml的0.9%氯化钠作为实验剂量,如超声显示有液性暗区,且回抽无气、无回血后,为观察组和对照组分别注入0.375%罗哌卡因、0.9%氯化钠,均为20ml。(4)麻醉维持:输注丙泊酚与瑞芬太尼进行靶控静脉麻醉,将前者的血浆靶控浓度维持在3~4μg/ml,后者则在3.5~4.5ng/ml,此外,BIS要控制在45~55。术后待病人恢复自主呼吸、意识清醒后再撤去机械通气装置,在送回病房前为其安置好自控镇痛泵以实现PCIA,具体用药如下:100μg芬舒太尼,将5mg盐酸托烷司琼加入98%的0.9%氯化钠溶液中。
1.3 观察指标
(1)疼痛情况:采用PHPS疼痛评分量表对患者不同时间段(术后2、4、8、12、24h)的疼痛情况进行评估,共分为5等级。0分:咳嗽不引起疼痛;1分:咳嗽疼痛,深呼吸不疼痛;2分:深呼吸有疼痛,休息无疼痛;3分:休息有轻度疼痛;4分:休息时疼痛剧烈[3]。(2)镇静情况:采用Ramsay镇静评分评估术后2、4、8、12、24h的镇静情况,共分为5个等级。1分:出现烦躁不安、焦虑;2分:安静、合作、定向力无异常;3分:对指令做出反应;4分:睡眠状态对刺激反应敏感;5分:睡眠状态对刺激不敏感。(3)记录术中丙泊酚与瑞芬太尼用量,记录术后24内PCIA药物舒芬太尼用量、PCIA泵在24h内有效及实际的按压次数,观察记录不良反应。
1.4 统计学方法
运用SPSS20.0统计学软件处理分析数据。
2 结果
2.1 疼痛及镇痛情况
观察组在术后2h、4h、8h的PHPS疼痛评分明显低于对照组,差异有统计学意义(P<0.05);而各统计时段的Ramsay镇静评分差异不明显,无统计学意义(P>0.05),见表1。
2.2 围术期镇静、镇痛药物用量
经比较,观察组术中瑞芬太尼、术后24h内舒芬太尼用量明显少于对照组,D1/D2的值高于对照组,差异有统计学意义(P<0.05),见表2。
2.3 不良反应
两组均未并发感染、气胸等,对照组出现3例(10.71%)恶心呕吐,2例(7.14%)眩晕,1例(3.57%)出现瘙痒,不良反应总发生率21.43%;观察组无1例出现以上不良反应,差异有统计学意义(P<0.05)。
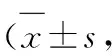
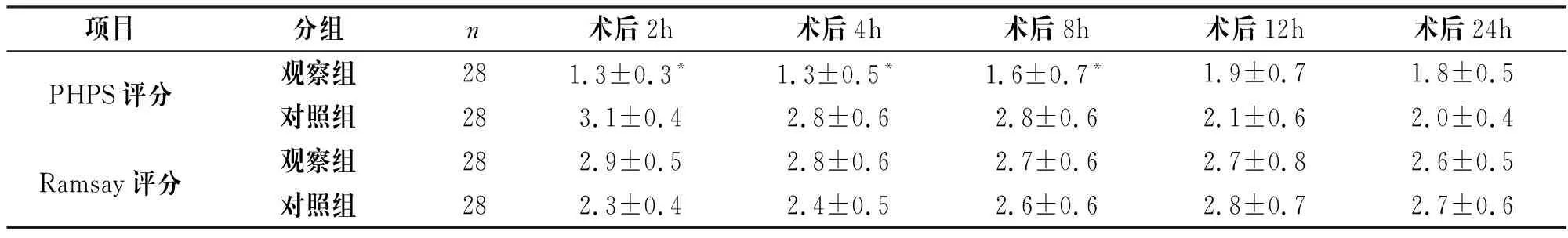
项目分组n术后2h术后4h术后8h术后12h术后24hPHPS评分观察组281.3±0.3*1.3±0.5*1.6±0.7*1.9±0.71.8±0.5对照组283.1±0.42.8±0.62.8±0.62.1±0.62.0±0.4Ramsay评分观察组282.9±0.52.8±0.62.7±0.62.7±0.82.6±0.5对照组282.3±0.42.4±0.52.6±0.62.8±0.72.7±0.6
注:*与对照组比较,P<0.05。
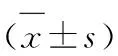

分组n丙泊酚(mg)瑞芬太尼(μg)舒芬太尼(μg)D1/D2观察组28638.9±31.4287.7±42.3*53.2±16.8*0.88±0.13*对照组28642.2±44.5377.6±61.787.9±24.60.56±0.17
注:*与对照组比较,P<0.05。
3 讨论
研究表明,在乳腺癌切除术中单纯全麻与复合麻醉相比消耗的阿片类镇痛药多、术后不良反应发生率也高[4]。近年来,临床应用较多的胸壁阻滞技术主要包括胸椎旁、胸膜间、肋间神经等阻滞。大量的临床实践与研究表明,胸椎旁阻滞与其他麻醉方式比优势明显,发生气胸、麻醉药物中毒、镇痛不良等的可能性小,目前已被临床医师及学者肯定为乳腺区域手术镇痛的金标准。
前锯肌间隙阻滞这一技术提出后得到广泛应用,由于在腋中线周围有肋间神经,它们穿行于前锯肌,将局部麻醉药向背阔肌与前锯肌肌间隙中注射能够对2~9胸椎肋间神经进行有效阻滞,从而对前外侧胸壁术区进行有效镇痛。葛叶盈[5]等学者在其研究中发现,将亚甲蓝注入尸体标本的前锯肌平面时,走行其中的肋间神经3部分均着色,证实前锯肌间隙阻滞能通过阻滞外侧皮质来发挥镇痛作用。作为机体的浅表肌肉,前锯肌借助超声即可定位,且前锯肌间隙阻滞在超声的引导下使操作更加简单、术后不良反应减少、镇痛效果更加确切,因此在超声引导下的前锯肌间隙阻滞临床应用前景广泛。研究证实,在乳腺癌的切除术中前锯肌间隙阻滞与胸椎旁阻滞在术后疼痛程度、围术期使用的镇痛药物、术后不良反应等方面相似。本研究以乳腺癌切除术的56例患者为对象,结果表明,观察组术后2、4、8h的PHPS疼痛评分明显低于对照组,差异有统计学意义(P<0.05);观察组术中使用的瑞芬太尼与术后24h内舒芬太尼的量少于对照组,因此术后的不良反应发生率低,且D1/D2高于对照组,差异有统计学意义(P<0.05),表明超声引导下的前锯肌间隙阻滞在乳腺癌切除术减轻阿片类药物用量、增强镇痛效果中有重要作用。
综上所述,在乳腺癌切除术中应用超声引导下的前锯肌间隙阻滞能增强术后镇痛效果,减少镇痛药物的用量,降低并发症的发生率,值得推广。

