慢性肾脏病4、5期患者心脏超声特征及其与血清全段甲状旁腺激素水平、透析时间的关系
刘翠兰,陈 铖
(扬州大学附属医院 肾内科,江苏 扬州,225012)
心血管疾病是慢性肾脏病(CKD)患者的主要并发症和首位死亡原因[1-2],随着肾功能下降,心血管事件发生率明显升高。有证据[3]显示,在肾功能减退早期就存在心力衰竭危险性增加,慢性肾脏病患者因心血管疾病死亡的风险是普通人群的10~20倍[4]。心力衰竭是慢性肾脏病患者常见的心血管并发症,据报道[5]约55%的血液透析患者曾有过心衰发生史。相比于肾小球滤过率估计值(eGFR)>90 mL/(min·1.73 m2)的患者,eGFR<60 mL/(min·1.73 m2)者因心衰导致的住院率、死亡率升高1倍[5]。目前,彩色多普勒超声心动图在CKD患者心力衰竭诊断中有重要价值[6],美国心脏病学会(ACC)发布的心力衰竭诊断及治疗指南中亦指出超声心动图是评价心衰患者心功能最有用的手段[7]。本研究探讨慢性肾脏4、5期患者心脏超声的特点及与血清全段甲状旁腺激素(iPTH)、透析时间的关系,现报告如下。
1 资料与方法
1.1 一般资料
选择2013年1月—2015年12月本院收治的CKD 4、5期患者132例,男77例,女55例,年龄32~81岁,平均(59.3±14.4)岁。CKD诊断分期标准采用2002年美国国家肾脏基金会制定肾脏病预后及生存质量指南(K/DOQI),采用肾脏病饮食改良(MDRD)研究简化公式计算患者eGFR。排除先天性心脏病、原发性心肌病、原发性心脏瓣膜病、慢性肾衰竭急性加重、肿瘤、严重创伤或重度感染、合并其他严重慢性疾病、精神性疾病者等。留取患者空腹静脉血,送扬州大学附属医院检验中心,检测尿素氮(BUN)、肌酐(Cr)、尿酸(UA)、血钙(Ca2+)、血磷(P)、甘油三脂(TG)、总胆固醇(TC)、低密度脂蛋白(LDL)、高密度脂蛋白(HDL)、iPTH、血红蛋白(Hb),并计算eGFR。
1.2 方法
心脏超声由专职超声医师做单盲检测,采用美国HP 5500彩色多普勒超声仪,探头频率2.5 MHz。检测指标包括左室短轴缩短率、每搏输出量、左室舒张末期容积、左室收缩期末期容积、主动脉瓣流速、肺动脉瓣流速、左室射血分数等。
1.3 统计学方法
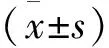
2 结 果
2.1 CKD 4、5期患者一般临床特征及实验室检查结果
CKD 5期组患者BUN、Cr、P、iPTH水平显著高于CKD 4期组,eGFR显著低于CKD 4期组(P<0.01)。见表1、2。

表1 CKD 4、5期患者一般临床特征及实验室检查结果比较
与CKD 4期组比较,**P<0.01。

表2 CKD 4、5期患者一般临床特征及实验室检查结果比较
与CKD 4期组比较,**P<0.01。
2.2 CKD 4、5期患者心脏超声特征比较
CKD 5期患者左室射血分数低于CKD 4期患者,左室舒张末期容积大于CKD 4期患者,差异有统计学意义(P<0.05或P<0.01)。见表3、4。

表3 慢性肾脏病4、5期患者心脏超声特征指标比较
与CKD 4期组比较,**P<0.01。
2.3 CKD 5期患者iPTH与心脏左室射血分数、左室舒张末期容积的相关性分析
CKD 5期患者血清iPTH与心脏左室射血分数、左室舒张末期容积的Pearson相关性分析显示,iPTH与心脏射血分数呈负相关(r=-0.213,P=0.031),与左室舒张末期容积呈正相关(r=0.411,

表4 慢性肾脏病4、5期患者心脏超声特征指标比较
与CKD 4期组比较,*P<0.05。P<0.01)。见图1。
2.4 CKD 5期规律血液透析患者透析时间与心脏左室射血分数、左室舒张末期容积的相关性分析
CKD 5期血液透析患者透析时间与心脏射血分数、左室舒张末期容积的Pearson相关性分析提示,透析时间与心脏射血分数无相关性(r=0.136,P=0.342),与左室舒张末期容积呈正相关(r=0.308,P=0.028)。见图2。



图1 CKD5期患者iPTH与心脏左室射血分数、左室舒张末期容积的相关性分析

图2CKD5期规律血液透析患者透析时间与心脏左室射血分数、左室舒张末期末期容积的相关性分析
3 讨 论
CKD并发的心血管疾病有血管钙化、动脉粥样硬化、心力衰竭、冠脉疾病等。心力衰竭是CKD患者的主要并发症之一,肾脏损害者心衰的患病率是肾功能正常者的15.1倍,在各种程度的CKD患者中,约有1/4出现心衰,随着肾功能不断恶化,有65%~70%终末期肾病(ESRD)患者发生心衰[8]。无论是血透还是腹透患者,在透析初期即出现心衰是近期与远期死亡的最重要的危险因素。透析初期无心衰者的中位生存期为62个月,而透析初期即有心衰者的中位生存期仅为36个月,在CKD透析患者中,一旦出现心力衰竭,即有超过80%的患者在心衰诊断后的3年内死亡[9]。CKD患者的心力衰竭是CKD高血压、高容量负荷以及复杂机体内环境等综合因素导致的心脏损害,在其基础上易并发恶性心律失常甚至猝死,是ESRD的首位死亡原因。
慢性肾脏病患者的心力衰竭与肾素-血管紧张素系统(RAAS)激活、继发性甲状旁腺机能亢进(SHPT)、贫血、高血压、高容量负荷等[10-12]有关,还与血管内皮功能下降、成纤维细胞生长因子-23 (FGF-23)升高、转化生长因子-β(TGF-β)表达增加、尿毒症毒素、全身微炎症状态等因素有关[13-17]。CKD基础上并发的心力衰竭,在病理解剖上主要表现为心肌细胞肥大,心肌组织内毛细血管数量下降,心肌间质过度纤维化,并最终导致心室重塑、心肌肥厚,心脏充盈、射血功能异常[18]。与单纯心力衰竭相比,CKD患者的心力衰竭则是慢性肾功能异常发生在先,心力衰竭出现在后。在明确慢性肾脏病的基础上,心力衰竭的诊断主要根据临床症状及影像学检查。超声心动图无创伤、无风险、费用低,能较准确地反映心肌损害情况,故成为诊断CKD患者心力衰竭的有效方法[19]。CKD患者心力衰竭的超声心动图主要表现为左右心室扩大、左心室壁肥厚、心脏室间隔厚度增加或出现活动异常、左心室射血分数降低等。所有CKD患者一旦有心血管系统疾病症状时均应行心脏超声检查,对于透析患者,无论有无心血管系统疾病症状,在初始透析阶段每1~3个月就应该进行1次心脏超声检查[9]。本研究发现,CKD 5期患者左室射血分数较CKD 4期患者下降,但2组患者的左室射血分数平均值均在临床正常参考值范围内。CKD 5期患者左室舒张末期容积较CKD 4期显著增大,而在CKD 5期透析患者中,透析时间与心脏射血分数、左室舒张末期容积相关性分析显示透析时间与左室舒张末期容积呈正相关,但与心脏左室射血分数无相关性,提示在CKD患者中,心脏舒张功能下降可能早于心脏收缩功下降,心脏舒张功能下降可能是判断早期心功能不全的敏感指标。
SHPT是慢性肾脏病的常见并发症,甲状旁腺激素(PTH)升高是其最显著的特征。高PTH血症是慢性肾脏病患者心力衰竭重要的“非传统因素”。PTH对心脏的影响机制复杂,有直接效应,亦有间接效应。PTH受体在心血管系统中分布广泛,故PTH直接效应指PTH直接作用于心脏成纤维细胞、心肌细胞的PTH受体,激活蛋白激酶C而产生级联反应,加速细胞内蛋白合成,引起心肌细胞肥大,诱导心肌肥厚[20]。PTH也可通过激活腺苷酸环化酶途径,促使心肌细胞膜上L型钙通道开放,增加钙离子内流,使细胞内钙超载,诱导氧化应激、线粒体损伤,促进炎性因子释放,导致心肌结构破坏、心肌收缩力下降,最终出现心力衰竭[21]。间接效应是指PTH通过促进血管钙化而升高血压、加重原有脂代谢紊乱、影响糖代谢,继而造成继发性心肌细胞损伤[22]。作者发现,在CKD 5期患者中,iPTH与左室射血分数呈负相关,与左室舒张末期容积呈正相关,甲状旁腺激素在CKD患者心衰中可能具有重要的意义。
慢性肾脏病患者的心血管并发症是影响其生存时间、生活质量的重要因素,心脏超声检查无创、方便、经济可行,定期进行心脏超声检查有利于CKD患者心功能不全的早期发现,为临床诊断、治疗提供可靠的依据。

