重症监护室患者肠内营养相关性腹泻的影响因素及护理体会
闫文霞
对比普通科室患者,ICU收治的患者有病情危重、饮食限制以及水电解质紊乱等特点,营养支持是提高患者机体抵抗力的主要方法,肠内营养安全、有效[1]。但是基于患者生理特点的影响,肠内营养不耐受情况明显,腹泻发生率较高,影响肠内营养效果[2-3]。基于此,本文就我院ICU 70例肠内营养患者作为研究对象,提出护理干预对腹泻的影响价值。
1 资料与方法
1.1 一般资料
研究对象均为ICU治疗且发生肠内营养腹泻的患者,选自2014年10月—2017年5月,总计70例。其中,男性患者39例,女性患者31例;患者年龄为35~76岁,平均年龄为(52.60±4.20)岁;原发疾病类型:脑出血患者20例,慢阻肺疾病患者19例,脑梗死以及重度颅脑损伤患者各10例,农药中毒以及胰腺炎患者各4例,其他3例。此次实验经伦理委员会批准,无明显死亡指征患者。按照综合护理方案不同进行随机分组,两组ICU患者一般资料对比,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
遵循肠内营养的原则,浓度、量、速度分别从低到高、从少到多、由慢到快,24 h输入,温度以37℃为宜[4]。在此基础上进行护理干预。
对照组采用常规护理。遵医嘱并结合患者情况选择肠内营养液,明确营养液用量、次数,常规留置胃管。鼻饲前检查胃管维持胃管通畅状态,鼻饲200 ml/次,营养液温度以38~40℃为宜。
观察组采用集束化管理。综合患者情况配置营养液,实现膳食纤维、矿物质、脂肪等摄入量科学配比,脂肪代谢异常患者控制脂肪含量,营养液渗透压维持约310 mmol/L;纠正患者低蛋白血症,ICU患者创伤严重,蛋白质代谢增加明显,增加了低蛋白血症发生率,影响患者吸收能力。若患者血清蛋白含量低,需给予肠外营养补充蛋白质含量,并视情况向肠内营养转变;合理调节输注用量、温度,营养液输注用量过多易降低肠道耐受性,速度过快易刺激胃肠,温度过低易刺激胃肠黏膜血管;严格落实无菌操作原则,对科室护理人员进行专业能力强化培训,降低工作人员自身所导致的医源性腹泻问题。
1.3 观察指标
记录ICU肠内营养患者腹泻发生率、护理满意度、住院时间。
1.4 腹泻评定标准[5]
(1)排便>3次/d;(2)粪便量>200 g/d;(3)粪便稀薄。任1指标达到均为腹泻。
1.5 统计学方法
采用SPSS 21.0进行70例ICU患者观察指标计算。计数指标(腹泻发生率、护理满意度)以(n,%)形式展开,进行χ2检验;计量指标(住院时间)以(均数±标准差)形式展开,进行t检验。以P<0.05表示差异具有统计学意义。
2 结果
2.1 腹泻发生率对比
观察组35例ICU肠内营养患者腹泻发生率为8.57%(3/35),对照组35例ICU肠内营养患者腹泻发生率为31.43%(11/35)。组间腹泻发生率经统计学计算,差异具有统计学意义(χ2=5.714 3,P=0.016 8)。
2.2 护理满意度对比
观察组、对照组ICU肠内营养患者护理满意度情况,见表1。经统计学计算,两组患者护理满意度对比,差异具有统计学意义(χ2=6.436 8,P=0.011 1)。
2.3 住院时间对比
观察组ICU肠内营养患者住院时间为(10.50±1.50)d,对照组ICU肠内营养患者住院时间为(14.50±1.50)d。经统计学计算,差异具有统计学意义(t=11.155 4,P=0.000 0)。
3 讨论
ICU患者耐受性较差,营养液高渗、输注过快以及患者乳糖不耐受等因素,导致肠蠕动增加后腹泻情况明显[6]。所以,肠内营养输注时需遵循循序渐进的原则,让患者有足够的适应时间;ICU患者高代谢、高分解状态,蛋白质分解加快,低蛋白血症明显,对标准食物不耐受而发生腹泻[7];广谱抗生素应用改变了肠内正常菌群分布状态,菌群易位且抵抗力下降,抗生素的使用产生的毒素导致伪膜性结肠炎性腹泻[8]。集束化护理是新型护理方式,是多种护理的综合形式,护理效果显著[9]。在ICU肠内营养中的应用,涵盖营养液制定、低蛋白血症纠正以及输注量、温度控制等多个方面,最终达到降低腹泻发生率的目的[10-11]。
结果和杨燕,赵荣华,吴立新研究结果有一致性,把握肠内营养最佳时机,规范肠内营养操作流程,选择适宜的输注方式等提供参考,以最大程度减少肠内营养相关性腹泻的发生[12]。
综上所述,腹泻是ICU患者并发症代表,集束化护理是降低患者腹泻发生率、提高患者耐受性以及治疗预后的关键。
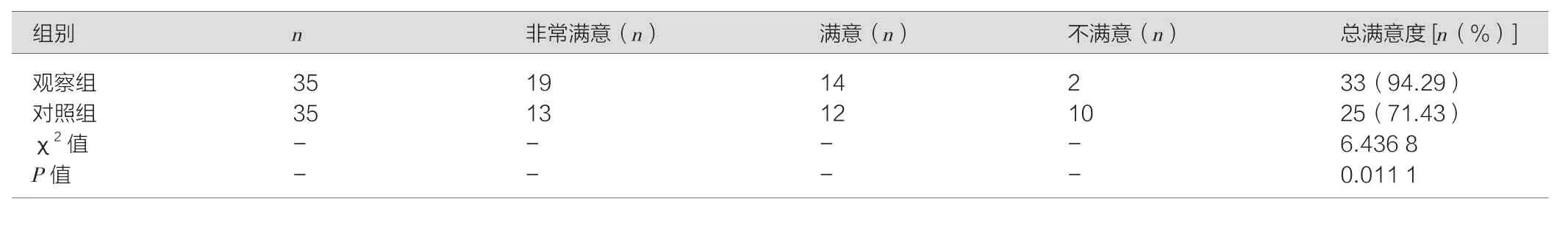
表1 ICU肠内营养患者护理满意度对比

