运用PDCA循环提高输血申请单的合格率和规范性
陈晓伟
临床输血申请单是临床用血的第一步,是临床输血原始记录的凭据。申请单记录患者输血前的状态信息,每一项内容对输血都有意义,任何一项内容都不容忽视。输血申请单是具有法律效应的医疗文书,是保证输血安全的重要环节[1]。但在实际工作中,申请单填写不规范的情况比较普遍[2],不合理的问题日益突出。为保证我院临床安全用血,避免因输血引起的法律纠纷[3],必须采取有效措施对输血申请单的各项内容进行规范管理,严格落实临床用血申请审核制度,严控输血适应证,确保临床用血安全。
PDCA循环又叫“质量环”,是美国著名质量管理专家戴明(W.E.Deming)博士提出的“关于不断螺旋式改善质量的方法”[4],按照P-Plan(计划)、D-Do(执行)、C-Check(检查)和A-Action(处理)的顺序进行质量管理,并循环上升。将PDCA运用到输血管理持续质量改进(continuous quality improvement,CQI)中,能切实有效地提高输血申请单的完整规范,保障临床安全合理用血。
1 材料与方法
1.1 一般资料
选取我院输血科2016年1—6月的输血申请单589例(以下称“对照组”)和2016年7—12月运用PDCA循环管理的输血申请单604例(以下称“实验组”)。所有的输血申请单均由我院取得资质的住院医师开具。
1.2 方法
1.2.1 计划(plan) 针对对照组申请单的不规范性,分析并总结造成申请单不合格的原因(见表1),有针对性的制定合理的改进措施和可持续发展计划,并坚持落实[5]。初步制定目标,预期在一个PDCA循环中申请单合格率达到90%。
1.2.2 执行(do) 针对表1鱼骨图中的不合格原因,从2016年6月份起,依据《临床输血技术规范》《医疗结构临床用血管理办法》和《医疗机构临床实验室管理办法》,医务科、临床科室、输血科等多部门共同参与,协同进行全程管理。输血科制定改进措施,完善本院输血申请制度和用血审核制度,并核查持续改进的成效;临床科室及时提出合理化需求交予质量管理小组讨论,实时更新优化流程和记录;医务科对不当用血行为进行干预,提高临床用血水平[6]。2016年7月1号开始实施针对输血申请单规范书写的PDCA。持续质量改进(CQI)措施如下。
(1)国家卫生行政管理部门制定的《医疗机构临床用血管理办法》明确规定,医务人员应当认真执行《临床输血技术规范》,严格掌握临床输血适应证[7]。医务人员法律意识不强,对医疗文书的法律作用认识不足,导致填写申请单时字迹潦草、血液成分名称剂量不规范、输血适应症掌握不牢。针对这一类问题,输血科应加强临床输血检查,由“半年一次检查,每次抽取输血病例不少于20例”改为“每月常规检查,抽取输血病例不少于30例”,覆盖每一个需输血治疗的临床科室,提高考核力度和考核范围,提高考核力度和考核范围。临床医生和输血科共同努力,规范填写,认真审核[8]。临床科室输血知识培训每月至少两次(每次不少于1学时),每次培训后进行考核,全院通报成绩[3],并将成绩纳入个人年度考核。通过检查考核和培训学习,加强临床医师的规范化意识,重视输血申请单的规范化填写,提高输血相关知识的知晓率,营造科学合理的输血文化,促进临床科学、合理、有效用血[9]。
(2)针对无审核医生签字、申请时间不具体或缺项、感染五项无结果回报的申请单,输血科应拒收输血申请单,并填写《不合格输血申请单记录表》,明确指出问题,即时返回临床科室改正。感染五项结果回报后补齐相关信息,将申请单交回输血科保存并做好记录,以免遗漏。拒查的患者,一方面医生要阐明输血治疗的利弊,加强患者的安全意识,另一方面要在输血知情同意书上备注并签字,以免发生医患纠纷。
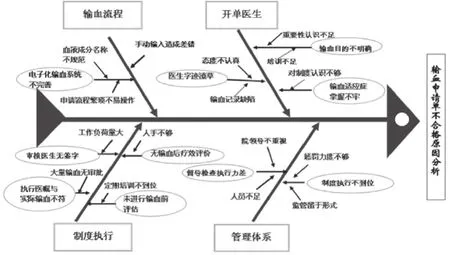
图1 输血申请单不合格原因分析
(3)血型填写错误虽极少发生,但事关重大,且危及生命,此类申请单送回相关科室重新填写;同时,输血科已向医院申请安装信息化输血管理系统,采用住院号导入法,病人信息和检验结果从LIS系统自动导入,更有利于实施临床“三查八对”,可以减少手工录入误差,由系统审核,提高合格率,避免差错发生。
1.2.3 检查(check) 应用PDCA循环法整改的输血申请单,要进行跟踪评价。采用临床科室自查、输血质量管理小组督导检查的方式进行评价。医院输血管理委员会也应加强临床用血监督管理。观察并记录进行PDCA的CQI前后工作制度的落实情况和输血申请单不规范性的发生率[10]。实现输血申请单规范填写的持续改进,需要院领导对临床输血工作的重视与支持,需要临床输血管理委员会充分行使职责,并监督实施[2]。
1.2.4 处理(action) 结合分析不合格原因,落实改进措施,对输血申请单合格率进行统计评价,对比两组输血申请单填写规范性,达到预期90%合格率的目标,说明制定的PDCA方案切实有效可行,可进入下一个循环;对于一个循环中改善不明显的问题,应当查找原因,重新采取有效的措施,制定突出问题的解决方案,作为下一个循环的重点,进行质量持续改进,以确保整个PDCA循环在质量管理过程中的良性运行。
1.3 统计学方法
采用SPSS 19.0软件对数据进行分析处理,计数资料以(n,%)表示,采用χ2检验,以P<0.05表示差异具有统计学意义。
2 结果
2.1 两组输血申请单合格率对比
见表2。
2.2 依据PDCA循环的CQI实施前后对比
见表3。
3 讨论
我院2016年1—6月用血人次589例,用血量1 943.5 U(包括红细胞、血浆、血小板及冷沉淀等),平均用血量3.3 U/人。同年7—12月用血人次604例,用血量1 912.5 U(包括红细胞、血浆、血小板及冷沉淀等),平均用血量3.1 U/人,总体用血量及平均用血量明显下降。从表中数据可以看出,通过PDCA循环,有效减少不合理用血,确保临床用血标准化、目标化、合理化和科学化[11]。根据表2数据显示,对照组输血申请单合格率74.5%,实验组输血申请单合格率95.4%,高于对照组。表3显示两组对比,差异有统计学意义(P<0.05),可以认为运用PDCA循环管理对于提高输血申请单的规范性有明显效果。据朱霞蔚等报道,PDCA循环对电子病历的质量控制也有明显成效[12]。
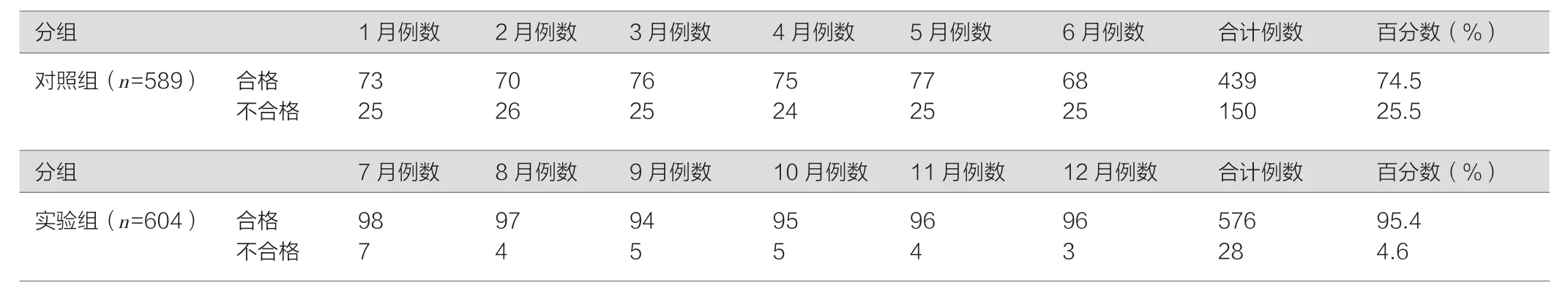
表1 两组输血申请单合格率比较
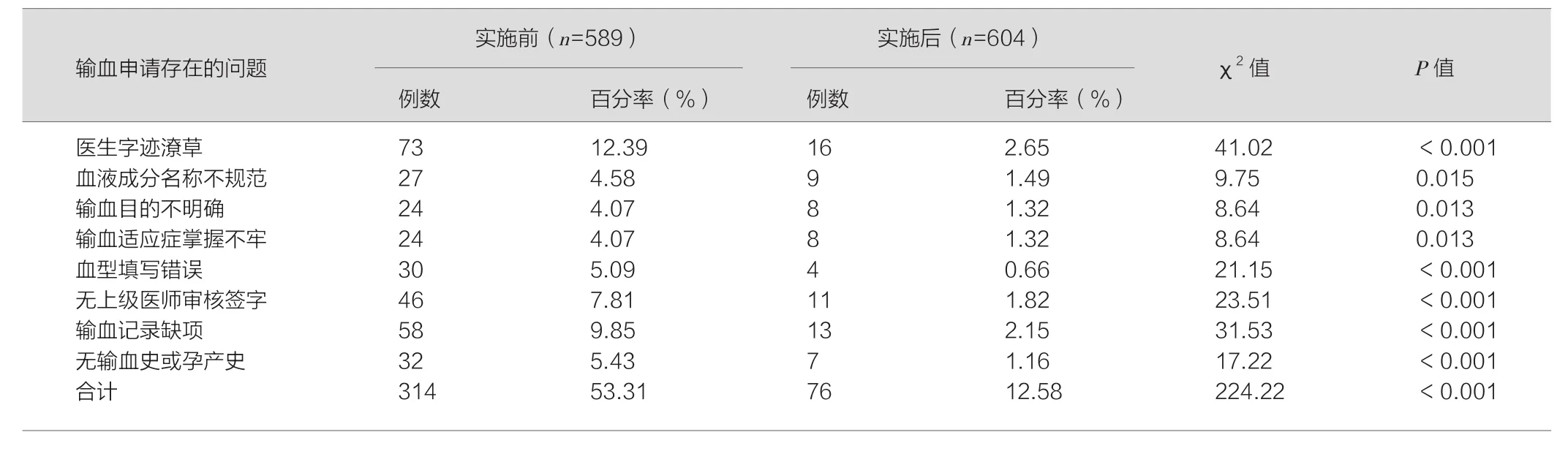
表2 依据PDCA循环的CQI实施前后比较
4 总结
输血申请单的规范与否在确保安全输血中起至关重要的作用。临床医生开具的临床输血申请单是临床输血管理的起点,体现了临床输血安全意识的强弱。输血申请单填写的质量体现出医疗机构临床规范用血和科学合理用血的水平,反映医务人员对《临床输血技术规范》认识和执行的程度。准确、规范、完整地填写输血申请单,可有效保障患者用血安全,避免输血纠纷,也可保证临床合理用血以及规范管理[13]。
通过本文分析不难看出,实验组申请单不合格率明显下降,说明采用PDCA循环管理,不断反馈和改进,输血申请单的规范性明显提高,成效显著。医生字迹潦草等问题基本杜绝,审核无签字的现象也越来越少。存在顽固突出的问题是输血感染五项的结果空缺,此问题将作为下一个PDCA循环的重点,联合信息化输血系统的配套使用,进行质量改进。
通过加强输血知识培训,督促各临床科室自查,加强质量管理小组的统查,让PDCA循环模式切实有效的深入到临床输血的每一个环节中去,环环相扣,周而复始,循环递进。本轮PDCA循环达到预期目标,计划在下一个PDCA循环中(自2017年1月始),输血申请单合格率达到100%。PDCA循环在规范输血申请单合格率的作用突出有效,实现了环节质量管理和过程质量管理的双重保障,对临床安全合理输血有明显的推动作用,应在医院长期执行下去并持续改进。

