奥沙利铂术前化疗对老年胃肠道肿瘤患者术后认知功能障碍的影响
郭亮 林飞 于美钢 戴惠军 杜学柯 潘灵辉
作者单位:530021 南宁 广西医科大学附属肿瘤医院麻醉科
奥沙利铂是第三代铂类抗癌药物,因具有特异的细胞毒性而在胃肠道恶性肿瘤治疗中广泛应用。既往研究认为奥沙利铂具有水溶性而不易通过血脑屏障,神经系统毒副反应主要表现为肢体末端感觉异常[1]。最近动物研究显示奥沙利铂全身化疗可导致小鼠长期认知功能减退,且呈剂量依赖性[2]。老年患者是胃肠道恶性肿瘤的高发人群[3],也是术后认知功能障碍(postoperative cognitive dysfunction,POCD)发生的独立危险因素[4]。但目前有关奥沙利铂术前化疗是否加重老年胃肠道恶性肿瘤患者术后认知功能损害或增加POCD发生鲜有报道。本研究探讨奥沙利铂术前化疗对老年胃肠道恶性肿瘤患者术后认知功能的影响,以期为降低该人群术后认知功能损害提供参考。
1 资料与方法
1.1 一般资料
选择2016年5月至2017年8月广西医科大学附属肿瘤医院收治的择期行胃癌、结肠癌或直肠癌根治术的老年患者为研究对象。纳入标准:美国麻醉医师协会(ASA)分级Ⅱ级或Ⅲ级,BMI 18~25 kg/m2,奥沙利铂化疗2~4个周期,术前1 d简易精神状态量表(mini-mental state examination,MMSE)评分≥24 分[5],预计手术时间≥2 h,术后住院时间≥7 d。排除标准:(1)肝脏(Child-Pugh C级)或肾脏(术前接受透析)功能异常;(2)饮酒过多(男性>168 mL/周,女性>112 mL/周)或有精神药物依赖史;(3)严重的视觉、听觉或语言交流障碍;(4)伴阿尔茨海默病、帕金森病、谵妄;(5)血红蛋白(hemoglobin,HGB)<90 g/L。共 100例患者符合标准纳入研究,其中男性58例,女性42例,年龄65~79岁,肿瘤TNM分期Ⅱ期或Ⅲ期。根据术前有无奥沙利铂化疗史分为术前化疗组(PC组)和非化疗组(NC组),每组50例。同时在当地社区招募25名老年志愿者为对照组(C组),男性16例,女性9例,年龄65~79岁。对照组纳入标准:ASA分级Ⅱ~Ⅲ级,BMI 18~25 kg/m2,MMSE 评分≥24 分,无听力、视觉或语言交流障碍等。本研究经医院医学伦理委员会批准(KS 2016-23),患者和(或)其家属签署知情同意书(麻醉同意书及病人知情同意书)。
1.2 麻醉方法
所有患者术前禁饮6 h,禁食8~10 h。常规麻醉诱导前予面罩吸氧5 min,氧流量4~6 L/min。麻醉诱导:依次缓慢注射舒芬太尼0.2~0.3 μg/kg及丙泊酚1.5~2.0 mg/kg。当BIS值达50时,立即静脉注射罗库溴铵0.6~0.8 mg/kg。2 min后行气管插管,确定导管位置并固定。连接麻醉机行机械通气,PEEP 4~6 mmH2O,VT8~10 mL/kg,RR12~16 次/min,I/E 1:2,FiO260%~80% ,PETCO235~45 mmHg。麻醉维持:丙泊酚输注速度为4~10mg·kg-1·h-1、舒芬太尼输注速度为0.2~0.4 μg·kg-1·h-1,每隔40 min追加罗库溴铵0.2~0.3 mg/kg。术中BIS值维持在40~60,MAP波动在基础值±20%,HR波动在60~100次/min,必要时用血管活性药物维持血流动力学稳定。复苏期不使用任何拮抗药,待患者Steward评分为6分时送回病房。术后镇痛泵配置方案:舒芬太尼2 μg/kg、托烷司琼10 mg和氟比洛芬酯100mg加入生理盐水稀释至100 mL,输注速度2 mL/h,bolus剂量 2 mL。
1.3 观察指标
记录3组人口学资料、MMSE评分、受教育年限及合并症,记录PC组和NC组术中BIS值变化(5 min/次)、失血量、手术部位、手术方式、麻醉时间、手术时间、麻醉药物单位时间用量、血管活性药物使用情况、PACU停留时间、并发症发生情况和术后住院时间等。于术前1 d和术后7 d采用神经心理学测试评估PC组和NC组患者认知功能,于第1天和第8天评估C组认知功能。神经心理学测试包括:(1)视觉-语言学习测试(visual verbal learning test,VVLT),包括瞬时记忆及延迟记忆测试;(2)寻迹连线测试(concept shifting test,CST);(3) 斯特普色词测试 (stroop color word test,SCWT)第 3 部分;(4)数字-符号编码测试(letterdigit coding test,LDCT)[6]。根据测试结果和 Z 计分法判断PC组和NC组POCD的发生情况。
1.4 统计学方法
采用SPSS 22.0软件进行统计分析,正态分布资料以均数±标准差(±s)表示,组间比较采用两独立样本t检验或单因素方差分析;偏态分布计量资料以中位数(M)和四分位数间距(IQR)表示,组间比较采用Mann-Whitney U检验;计数资料比较采用χ2检验或Fisher's确切概率法;多因素分析采用Logistic回归分析。以双侧P<0.05为差异有统计学意义。
2 结果
2.1 基本情况比较
3组年龄、性别、MMSE评分、受教育年限、ASA分级、TNM分期、肿瘤部位及合并症等一般资料差异无统计学意义(P>0.05)。
2.2 PC组与NC组手术情况比较
两组患者术中一般情况和用药情况比较差异无统计学意义(P>0.05)。见表1。PC组术后住院时间明显较 NC 组延长[(14.6±6.1)d vs(12.2±4.6)d,P=0.030)];PC组和NC组PACU停留时间差异无统计学意义[(119.9±28.6)min vs(115.4±25.0)min,P=0.425)],贫血(10.0%vs 4.0%,P=0.433)、电解质异常(4.0%vs 2.0%,P=0.554)、切口感染(8.0%vs 4.0%,P=0.674)、低蛋白血症(14.0%vs 6.0%,P=0.317)等术后并发症发生率差异亦无统计学意义。
2.3 神经心理学测试结果及POCD发生率比较
PC组46例、NC组48例和C组25名志愿者完成所有神经心理学测试。与C组第8天神经心理学测试结果比较,PC组与NC组术后7 d VVLT(包括瞬时记忆和延迟记忆)和LDCT评分明显降低(P<0.05),CST和SCWT 完成时间明显延长(P<0.05)。与NC组比较,PC组术后7 d VVLT(瞬时记忆)和LDCT评分明显降低(P<0.05)。见表2。术后7 d,PC组POCD发生率明显高于NC组(45.7%vs 25.0%,P<0.05)。
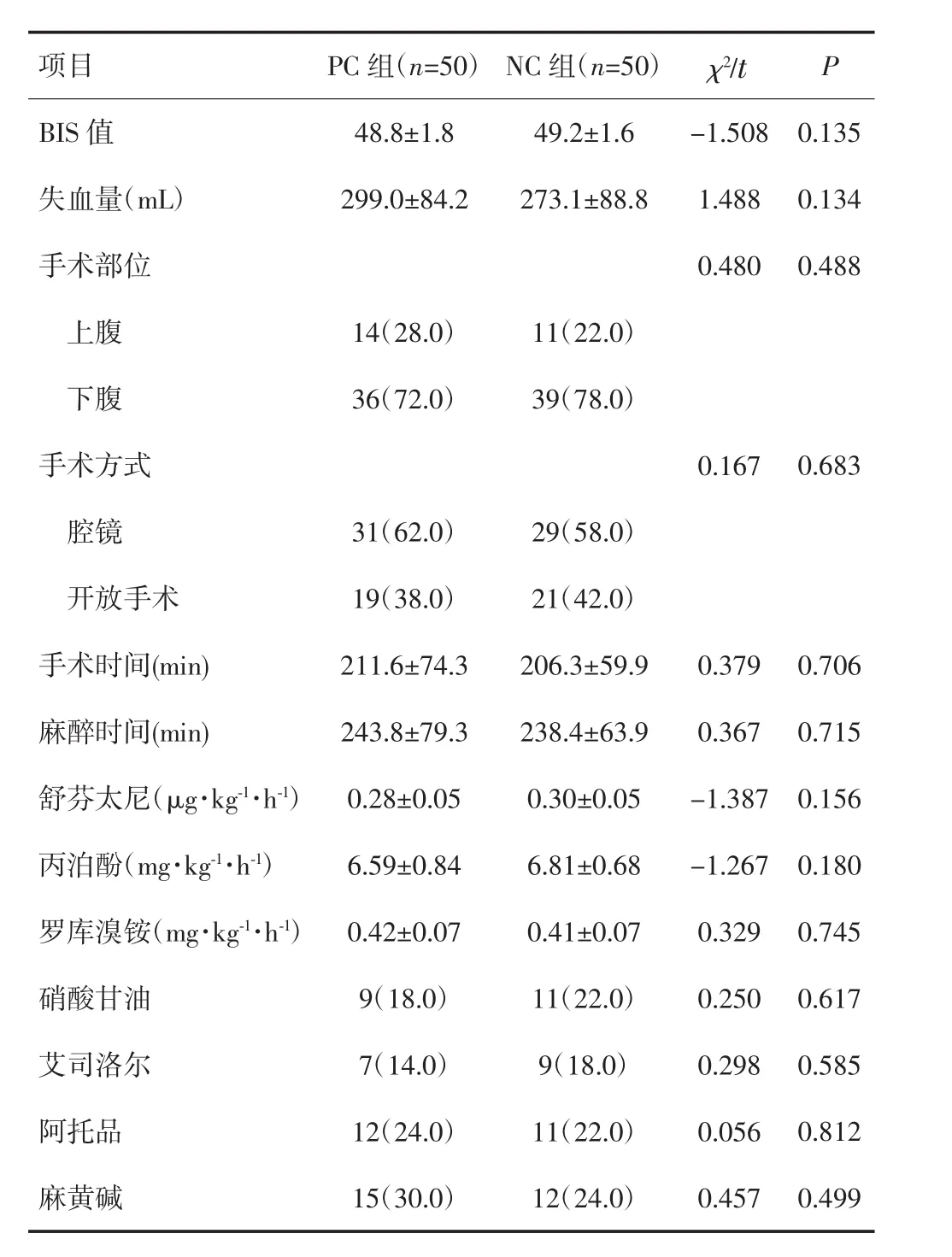
表1 PC组合NC组术中一般情况及术中用药情况比较
表2 神经心理学测试结果比较(±s)
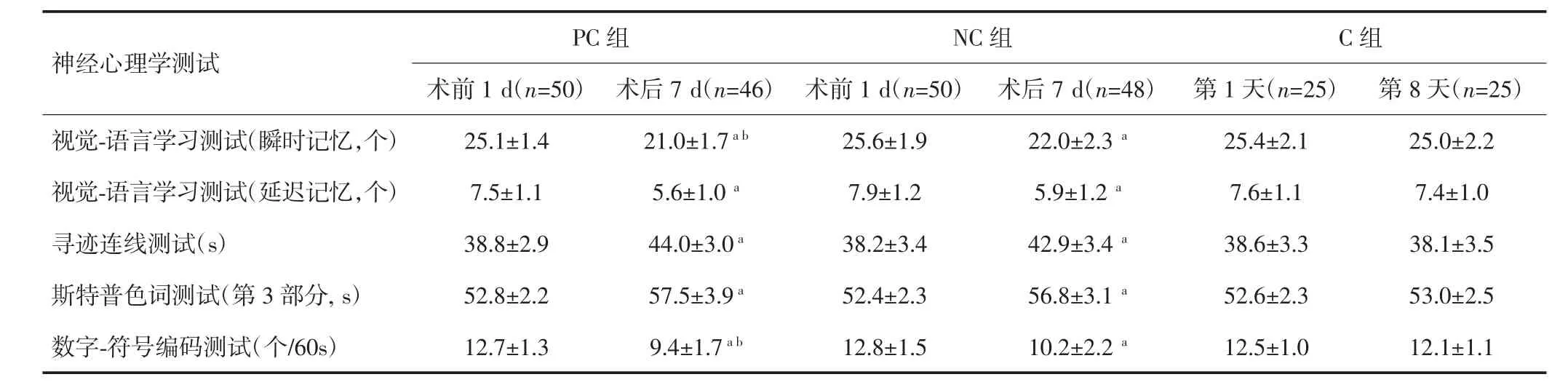
表2 神经心理学测试结果比较(±s)
与C组第8天比较,aP<0.05;与NC组术后7 d比较,bP<0.05
神经心理学测试PC组 NC组 C组术前 1 d(n=50) 术后 7 d(n=46) 术前 1 d(n=50) 术后 7 d(n=48) 第 1天(n=25) 第 8天(n=25)视觉-语言学习测试(瞬时记忆,个) 25.1±1.4 21.0±1.7a b 25.6±1.9 22.0±2.3a 25.4±2.1 25.0±2.2视觉-语言学习测试(延迟记忆,个) 7.5±1.1 5.6±1.0a 7.9±1.2 5.9±1.2a 7.6±1.1 7.4±1.0寻迹连线测试(s) 38.8±2.9 44.0±3.0a 38.2±3.4 42.9±3.4a 38.6±3.3 38.1±3.5斯特普色词测试(第 3 部分,s) 52.8±2.2 57.5±3.9a 52.4±2.3 56.8±3.1a 52.6±2.3 53.0±2.5数字-符号编码测试(个/60s) 12.7±1.3 9.4±1.7a b 12.8±1.5 10.2±2.2a 12.5±1.0 12.1±1.1
2.4 术后7 d POCD发生的影响因素分析
术后7 d,共94例患者独立完成神经心理学测试,其中发生POCD 33例。与非POCD组比较,POCD组患者年龄较大,奥沙利铂术前化疗、轻度贫血和低蛋白血症比例较高,术中失血量较多,手术时间较长,术后低蛋白血症和谵妄比例较高(P<0.05)。见表3。
多因素Logistic回归分析结果显示,年龄(≥75岁)和奥沙利铂术前化疗是术后7 d POCD发生的独立危险因素(P<0.05)。见表 4。

表3 术后7 d POCD发生的单因素分析
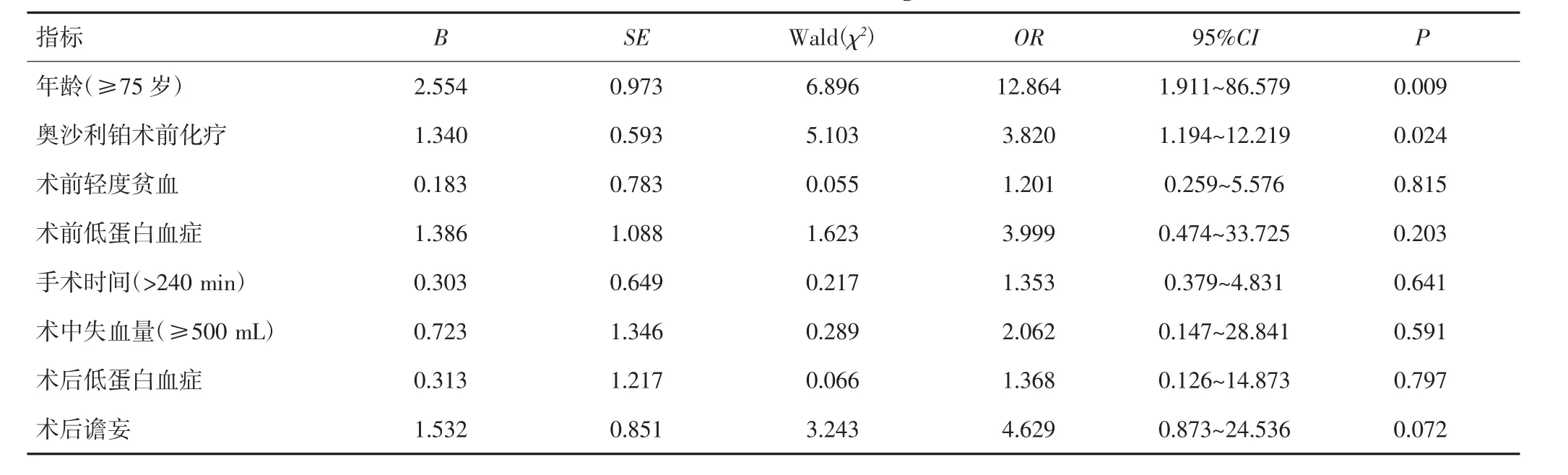
表4 术后7 d POCD发生的多因素Logistic回归分析
3 讨论
老年人群是胃肠道恶性肿瘤的高发人群,手术切除是首选的治疗方式[7]。术前化疗可提高肿瘤切除率,降低局部复发风险,已成为多种恶性肿瘤综合治疗的重要组成部分。但化疗后部分患者出现以反应速度减慢、记忆力减退、执行能力下降及注意力不集中等为主要特征的认知功能损害[8]。POCD是全身麻醉和术后常见的神经系统并发症,表现为认知功能损害或减退,老年患者尤为常见[9]。目前有关POCD的病因和机制仍不清楚。研究发现,奥沙利铂经外周注射后可在灵长类动物脑脊液和脑组织细胞外液聚集,提示其可通过血脑屏障[10],然后直接作用于脑组织,引起海马神经元损伤和凋亡数目增加,导致学习能力减退、记忆功能下降[11]。Cruzado等[12]研究显示结肠癌患者奥沙利铂全身化疗后可出现急性、短暂性或轻度记忆功能减退,但不会对认知功能产生长期或永久损害。本研究PC组和NC组术前MMSE评分、神经心理学测试结果与C组差异无统计学意义,提示奥沙利铂术前化疗对老年患者认知功能的负面影响较小。原因可能是本研究化疗疗程相对较短,常规化疗剂量不足以引起严重的中枢神经毒副反应;此外,奥沙利铂在血浆中不易蓄积,对中枢神经系统的毒性作用短暂,且神经毒副反应可在两次化疗间歇期减轻或可逆性恢复。
既往研究显示术前化疗可增加消化道肿瘤患者POCD发生率[13-14]。本研究术后7 d神经心理学测试显示,PC组更多患者出现记忆功能下降、执行功能减退和注意力改变,POCD发生率明显高于NC组,术后住院时间亦延长,提示奥沙利铂术前化疗可能加重全身麻醉、手术操作对中枢神经系统的不良影响,与上述研究结果一致。结合本研究并分析文献,认为术前化疗增加POCD发生率的可能原因有以下方面:化疗药物快速透过血脑屏障进入中枢神经系统并在脑脊液聚集,引起正常神经元细胞发生病理学改变[15];术前化疗使Caspase-3和Caspase-9在海马区的活性增强,引起海马神经元受损和凋亡[16];海马细胞增殖数量减少,导致执行功能退化[17];大脑结构发生变化,出现大脑灰质与白质重量下降并破坏白质完整性[18]。
本研究进一步分析POCD发生的危险因素,发现年龄≥75岁的患者和奥沙利铂术前化疗是POCD发生的独立危险因素。分析原因可能是随年龄增长,患者大脑重量和神经元数目呈进行性下降,对全麻药物和手术应激引起中枢炎性反应较敏感,易导致POCD发生。此外,奥沙利铂术前化疗亦可能加重全身麻醉和手术操作对中枢神经系统造成的认知功能损害。
综上所述,奥沙利铂术前化疗可加重老年胃肠道恶性肿瘤患者全身麻醉和手术引起的术后认知功能损害,导致POCD发生率升高和术后住院时间延长,故应加强关注年龄≥75岁及有奥沙利铂术前化疗史患者的术后认知功能障碍评估,改善患者生活质量。

