腹膜外与腹膜内剖宫产术式用于再次剖宫产的临床疗效比较
杨婷婷
(解放军第四五七医院妇产科,湖北 武汉 430012)
剖宫产是一种临床常见的分娩方式,其主要针对不符合顺产条件的产妇,如难产以及患有某些产科合并症者,但由于该方式较自然分娩相比,能够减轻分娩所带来的痛苦,导致顺产的产妇也选择剖宫产分娩,加上近年来二胎政策的开放,再次剖宫产率不断升高[1],为确保再次剖宫产效果及安全性,我院对临床常用的两种剖宫产术式即腹膜外剖宫产和腹膜内剖宫产的手术时间、术中出血量、住院时间等手术相关指标进行比较,以为临床最佳剖宫产术式的选择提供一定参考。
1 资料与方法
1.1 一般资料
对我院2016年10月~2017年10月收治的74例行再次剖宫产的患者的临床资料进行回顾性分析,根据其剖宫产术式的不同分为对照组(37例)与研究组(37例),其中对照组年龄26~39(29.14±2.31)岁;孕周38~42(39.09±1.25)周,身体质量指数(BMI)为20~30(25.07±2.13)kg/m2;研究组年龄25~39(29.23±2.07)岁;孕周37~42(39.12±1.55)周,BMI为20~31(25.14±2.83)kg/m2。两组患者年龄、孕周及BMI比较差异无统计学意义(P>0.05)。所选患者均对本研究知情同意,已签署知情同意书,排除有手术禁忌证者。
1.2 手术方法
两组均于术前晚上及手术当天早上禁食,同时在早上禁水,进行腰硬联合麻醉,放置导尿管。对照组采用腹膜内剖宫产,患者取仰卧位,在耻骨联合上方做一3 cm长的横切口,切开腹壁,高位打开腹膜并暴露子宫下段,在子宫膀胱反折腹膜下约1~1.5 cm处将腹膜横行切开,下推膀胱,在子宫下段反折切缘下2 cm中线处横行切开子宫肌层,约2~3 cm,并扩大子宫下段切口,将胎儿胎盘娩出,对子宫切口进行缝合,探查,逐层关腹。研究组患者采用腹膜外剖宫产,留置导尿管,并保持膀胱为空虚状态,将左髂窝充分暴露,分离膀胱前筋膜,并对膀胱顶及两侧进行钝性分离,膀胱左侧脂肪堆分离,并显露左侧窝,于宫颈前筋膜膀胱间继续向右进行钝性分离,显露并切开子宫下段,将胎儿、胎盘及胎膜取出后缝合。
1.3 评价指标
对两组手术时长、术中出血量、住院时间、术后镇痛使用率及产后病率进行观察比较。
1.4 统计学处理
采用SPSS 18.0统计学软件进行分析,计数资料以百分率(%)表示,进行x2检验;计量资料以均数±标准(±s)表示,进行t检验;以P<0.05为差异有统计学意义。
2 结 果
研究组手术时长与对照组比较无明显差异(P>0.05),研究组术中出血量、住院时间明显较对照组少,且术后镇痛使用率及产后病率明显低于对照组(P<0.05),见表1。
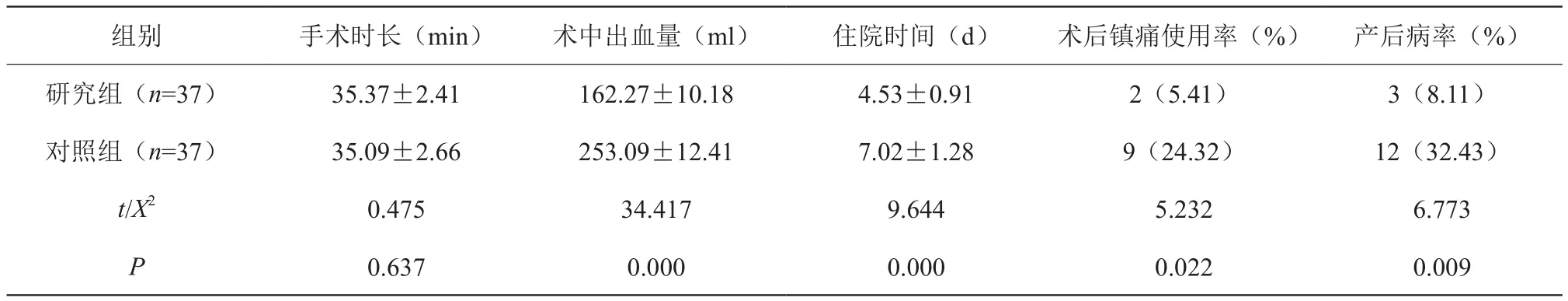
表1 对比两组手术相关指标
3 讨 论
近年来,随着手术方式、麻醉学、缝合材料等技术的不断发展与完善,剖宫产手术在临床上得到了较大进步,其能够有效减轻患者痛苦,减少产科并发症,已成为妇产科重要的手术方式之一[2]。但剖宫产作为一种损伤性手术,仍然存在一定风险,尤其是对于再次行剖宫产的孕产妇,一旦出现异常情况,不仅会影响胎儿健康,也会对产妇生命造成威胁。因此,在剖宫产手术中确保母婴的安全性,提高手术成功率,仍是临床工作的重点。传统腹膜内剖宫产手术给患者造成的腹腔损伤较大,不利于其手术恢复[3]。为此,本研究将腹膜外剖宫产术用于再次剖宫产患者,结果显示,研究组手术时长与对照组无明显差异,但术中出血量、住院时间明显少于对照组,且术后镇痛使用率与产后病率明显较对照组低,提示腹膜外剖宫产能够减少患者术中出血量,缩短住院时间,并可减轻患者术后疼痛,降低术后病率。该术式主要于患者腹腔外进行操作,可有效避免或减少脏器损伤、出血等不良现象,对腹腔环境无严重影响,术中出血量能够得到明显减少,对促进患者快速恢复具有积极作用。
综上所述,腹膜外剖宫产术式用于再次剖宫产者可使术中出血量明显减少,并改善患者预后,促进术后恢复,具有临床应用及推广价值。

