早产儿童学龄前的屈光状况分析
春花,周星利,刘锐
(青海大学附属医院 眼科,青海 西宁 810001)
早产儿是指胎龄≤37周的儿童,其器官功能较足月儿更弱,需要接受特殊的临床护理[1]。随着医学理论与技术的不断发展和完善,早产儿成活率越来越高,但是因早产引起的一系列问题仍未得到妥善处理。研究发现,视网膜血管大约在胚胎4个月阶段出现,并在6~7个月时迅速增生,早产儿脱离母体时视网膜血管尚未发育成熟,此时未成熟的视网膜对外界因素的敏感度较高,极易造成视觉发育异常[2-3]。一般情况下,人眼部结构的发育多在3岁左右即可完成,3~8岁视觉系统仍具有一定可塑性。本研究对青海大学附属医院接受体检的3岁早产儿进行了长期随访,旨在明确早产儿童学龄前的屈光状况,现报道如下。
1 资料与方法
1.1 一般资料
选取2009年2月-2010年1月于本院接受体检的3岁早产儿193例(386眼)作为早产组。其中,男性97例,女性96例;胎龄27~37周,平均(34.1±2.3)周;出生体重1 628~3 715 g,平均(3198±169)g。随机选取同期到本院接受体检的3岁足月儿190例(380眼)作为足月组。其中,男性96例,女性94例;胎龄37~42周,平均(40.4±2.1)周;出生体重2 413~3 802 g,平均(3 369±172)g。研究对象学龄前随访资料均完整。排除标准:①患有严重的器质性疾病;②患有视网膜病变;③患有新生儿期疾病;④患有先天性眼部疾病。本研究经医院伦理委员会批准同意,儿童家属均签署知情同意书。
1.2 方法
分别于入组时(3岁)、4岁、5岁及6岁时使用美国伟伦SureSight自动验光仪测定入组儿童屈光度,在同一检查室内进行自然瞳孔屈光检查(儿童模式),测量距离为35 cm,测量时自动连续读数,选取6次测量值的平均值。
1.3 观察指标
观察并记录两组儿童的屈光度和屈光状态,其中正视-球镜度数为0.00~0.25 D;远视-球镜度数≥0.50 D;近视-球镜度数≥-0.25 D;散光-柱镜度数的绝对值≠0。
1.4 统计学方法
数据分析采用SPSS 19.0统计学软件,计量资料以均数±标准差(±s)表示,比较用t检验;计数资料以率(%)表示,比较用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组儿童的屈光度比较
两组儿童的等效球镜值、球镜度数及柱镜度数比较,差异有统计学意义(P<0.05),早产组等效球镜值和球镜度数低于足月组,柱镜度数高于足月组。见表1~ 3。
表1 两组儿童等效球镜值比较 (D,±s)
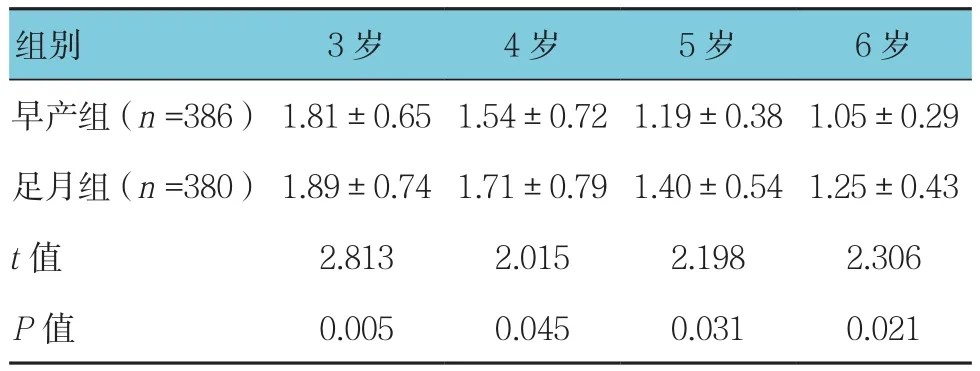
表1 两组儿童等效球镜值比较 (D,±s)
组别 3岁 4岁 5岁 6岁早产组(n =386) 1.81±0.65 1.54±0.72 1.19±0.38 1.05±0.29足月组(n =380) 1.89±0.74 1.71±0.79 1.40±0.54 1.25±0.43 t值 2.813 2.015 2.198 2.306 P值 0.005 0.045 0.031 0.021
表2 两组儿童球镜度数比较 (D,±s)
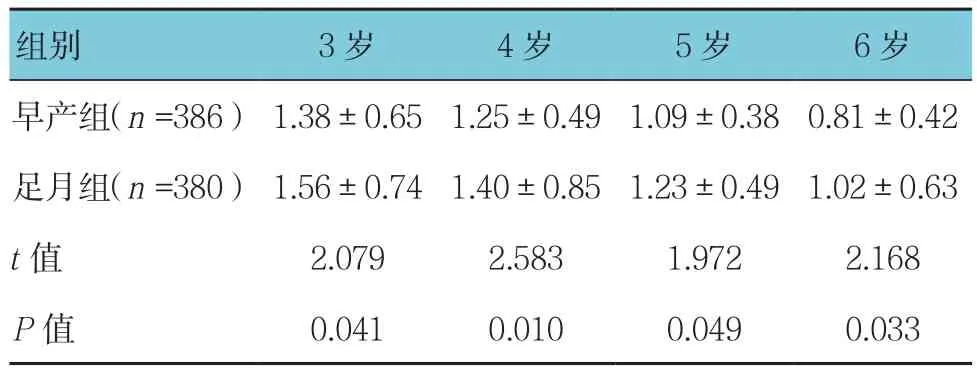
表2 两组儿童球镜度数比较 (D,±s)
组别 3岁 4岁 5岁 6岁早产组(n =386) 1.38±0.65 1.25±0.49 1.09±0.38 0.81±0.42足月组(n =380) 1.56±0.74 1.40±0.85 1.23±0.49 1.02±0.63 t值 2.079 2.583 1.972 2.168 P值 0.041 0.010 0.049 0.033
表3 两组儿童柱镜度数比较 (D,±s)
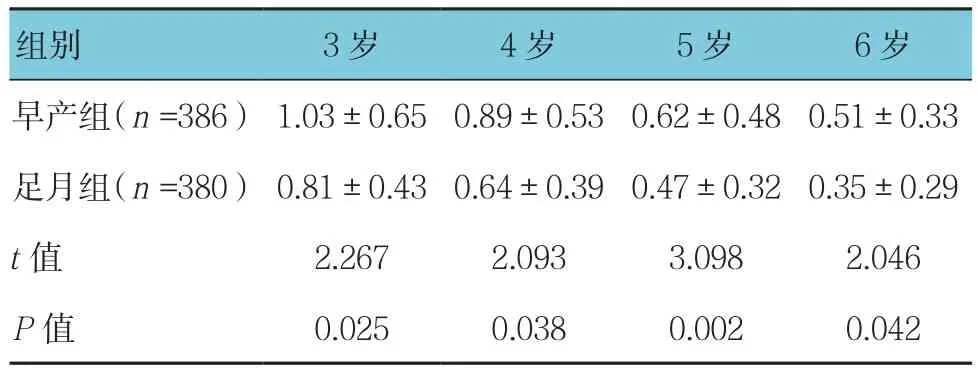
表3 两组儿童柱镜度数比较 (D,±s)
组别 3岁 4岁 5岁 6岁早产组(n =386) 1.03±0.65 0.89±0.530.62±0.48 0.51±0.33足月组(n =380) 0.81±0.430.64±0.390.47±0.320.35±0.29 t值 2.267 2.093 3.098 2.046 P值 0.025 0.038 0.002 0.042
2.2 两组儿童屈光状态比较
两组儿童远视率、正视率(4、5和6岁)及近视率比较,差异有统计学意义(P<0.05),两组5和6岁儿童的散光率比较,差异有统计学意义(P<0.05)。早产组远视率和正视率低于足月组,近视率和散光率高于足月组。见表4~7。
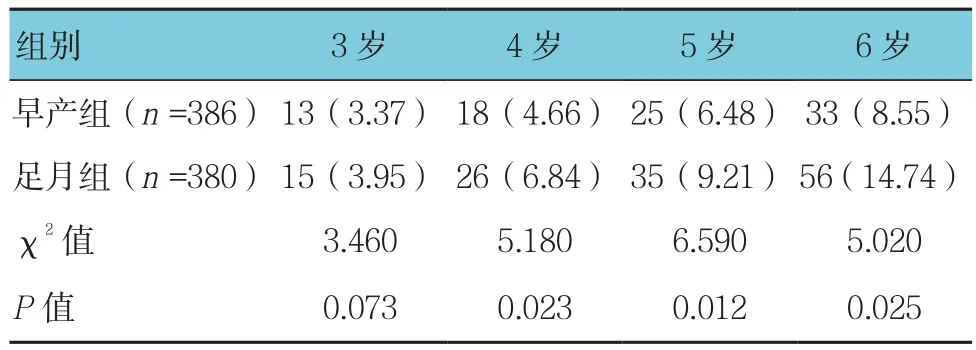
表4 两组儿童正视率比较 例(%)
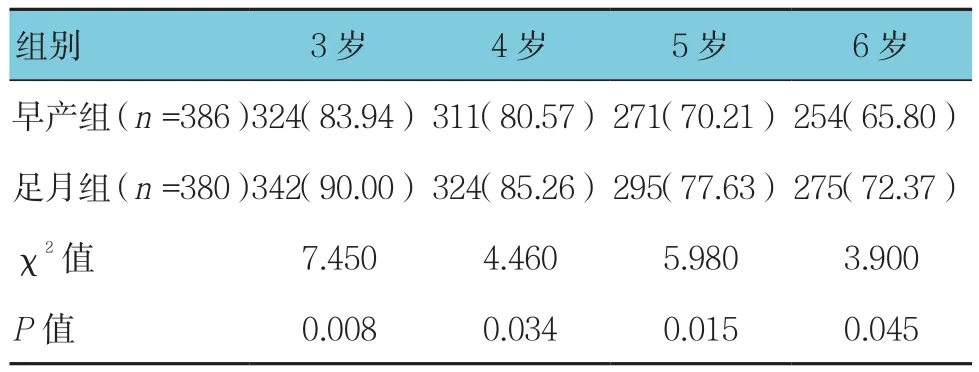
表5 两组儿童远视率比较 例(%)

表6 两组儿童近视率比较 例(%)
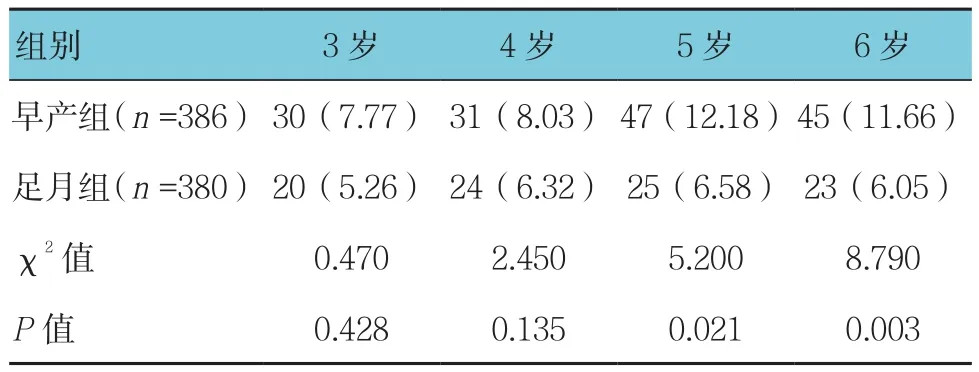
表7 两组儿童散光率比较 例(%)
3 讨论
弱视是一种常见的儿童眼科疾病,主要由视觉发育受阻导致的视觉功能减退,患儿表现为矫正视力低下,但无其他眼部疾病[4-5]。目前,国内外有关早产儿视网膜病变的研究较为深入,但对无视网膜病变的早产儿的视力发育的报道尚不多见。屈光发育是1个规律性过程,大多数新生儿均为远视,随着视觉的发育开始趋于正视[6-7]。本研究数据显示,早产组与足月组儿童的等效球镜值、球镜度数及柱镜度数均随着年龄的增长而不断降低,提示早产儿与足月儿的视觉发育趋势基本一致。但是,两组儿童的屈光度差异明显,表明早产对视觉的后天发育产生了重要影响。球镜度数是一种反映近视和远视的屈光度,正值为远视,负值为近视[8-9]。本研究显示早产组儿童的球镜度数低于足月组,提示早产儿童的正视化较足月儿更为提前,这就意味着早产儿更易发展为近视。与球镜度数不同,柱镜度数代表的是眼散光屈光度,柱镜度数越高,散光程度更严重[10-11]。与足月组比较,早产组儿童的柱镜度数明显更高,提示早产儿发生散光的风险更高。但是,由于足月儿童的柱镜度数在早期发育阶段也会出现明显的散光趋势,因此不建议过早的进行散光矫治。
已有研究指出,早产儿出生时的眼球各项生物学指数较足月儿发育差,且随着年龄的增长,早产儿正视化较足月儿快,这与眼轴的生长有密切相关性,因而本研究对3~6岁的儿童分别进行了研究[12]。早产儿出生时,视觉系统正处于发育的关键时期,此时早产儿的视网膜血管尚未抵达锯齿缘,对光线刺激的反应较差,视觉系统发育相对滞后[13]。这种由胚胎发育不足引起的屈光不正可延续至学龄前,从而对早产儿的视觉功能产生长远的影响。与足月儿童相比,早产儿近视率及散光率更高,这是因为早产儿的眼轴较短,角膜曲率更高,具有晶状体厚、前膜浅的特征,因此更易发展为近视和散光[14-15]。出生后的36个月内是人眼视觉功能的发育关键期,这个阶段出现的屈光不正对视觉功能的影响是最为重要的。但3岁以后,视觉系统仍有发育的空间,因此建议对早产儿进行长期的视觉评估,从而降低近视及散光的发生率,促进无视网膜病变早产儿的视觉发育。但在实际生活中手机、游戏机等电子设备对儿童屈光程度造成严重影响。同时儿童父母受教育程度较佳的,对儿童日常用眼习惯给予了较好的指导和帮助,能够有效预防儿童屈光。因而对于早产儿童学龄前屈光状况较差的相关因素,还需要进一步进行探究,以期从根本上改善早产儿屈光状况。
综上所述,早产儿童学龄前的屈光状况较差,更易发展为近视或散光,临床上应加强对早产儿屈光检查的力度,定期进行随访及干预。此外,开展眼部保健工作也是预防近视及散光的重要手段之一,对足月儿来说,在学龄前进行眼部保健即可达到有效预防及矫正屈光不正的目的。但对早产儿来说,其正视化进程更快,在学龄阶段开始眼部保健已无法阻断近视的发生,因此在早产儿出生早期进行眼部保健是很有必要的。

