护理质量控制检查方法的改进与运作
护理质量的高低是衡量医疗服务水平的重要指标[1],为了确保护理质量必须采取切实可行的检查措施[2],为进一步提高护理质量,我院护理部于2015年7月,转变护理质控理念,改变质控项目、检查方式等质控形式,对护理质量的持续改进取得了满意的效果,报告如下。
1 资料与方法
1.1 一般资料
我院是一所地市级三级甲等综合性医院,开放床位2 050张,护理单元57个,在岗临床一线护士1 178人,男10人,女1 168人,年龄1~55岁,平均(31.1±2.25)岁;职称:主任护师3人,副主任护师34人,主管护师268人,护师371人,护士502人;学历:硕士:4人,本科722 人,大专435人,中专17人。我院根据等级医院评审要求制订了16项护理质量评价指标即单项护理质控检查项目包括病房管理、基础护理、专科护理、危重患者护理、输血管理、围手术期护理、身份识别、静脉治疗、压疮护理、跌倒护理、护理安全、消毒隔离、健康教育、优质护理、护理文书、教学管理(各单项护理质量指标满分为100分)护理部将这些指标分成四大类,组成六个护理质控小组,每组设小组长1名,组员三名,由各病区护士长兼任,每季度每个病区对16个项目覆盖一次(即每个月每个病区要接受6个项目的检查)称之为单项质量检查,此项目的检查作为每个月的院级检查并进行考核。
1.2 方法
1.2.1 改进方法 (1)每月质控检查项目的改变。保留改进前(2014年6月)每月的单项质量检查形式,但是检查项目由原来每月的6项改变成每月1项。增加薄弱环节的检查(薄弱环节即每个病区根据上一季度16项质控项目存在的护理问题的关键节点问题)及专科敏感指标(每个病区根据专科特点拟定的)改变后(2015年7月)即每月的院级检查共3项内容,每次质控检查患者的病例数按照各病区的住院总数的10%抽取(改进前后抽取病例数标准一样)。
(2)检查频次即时间的改变。改变原来每个病区每个月要接受6个质控人员的检查(约6次),变成每个病区上旬只接受1个单项质控员的检查,在下旬接受一次薄弱环节及专科敏感指标的检查,即改变后每月的检查频次为2次。
(3)固定检查人员。病区薄弱环节及敏感指标的检查由护理部主任和副主任分别带片区护士长进行交叉检查(片区护士长不能检查分管片区的护理质量)
(4)调整质控检查项目的适用性。改变原来单项质控项目检查的全覆盖性(每个月每个病区均要接受16项护理质控项目中的检查,每个季度均要覆盖)变成为检查项目根据受检科室的专科特点相结合,即如果质控项目的检查受检科室如不涉及或涉及局面,可以不检查或一年检查一次。如皮肤科、眼科不涉及压疮、输血、危重患者管理就不每季度覆盖检查。外科以围手术期及管道护理为重点检查。
(5)检查项目内容的改进。改变过去检查人员查病历、问患者、问护士的检查方式,现在检查的方式为检查解决问题的整改过程即在对问题节点的控制与改进过程中,是否引入了PDCA或品管圈进行改进的动态过程,解决问题的措施是否有效,必须有可量化的数据[3]。
(6)检查记录方式的改进。改变过去记录质量反馈单的形式,更改为相机拍照结合记录的方式即检查人员对检查存在的问题及亮点,用相机拍照,实时记录,更为客观和直观。
(7)以护士长例会的形式汇报检查结果。改变过去由护理部主管质量的副主任进行质量分析,改变为由病区护士长对病区的质量进行终末评估汇报的形式予以总结(对完成专案质量改进好的科室即薄弱环节检查进行经验介绍,对于完成不好的科室进行原因分析,提出合理化的建议及改进措施)。
1.2.2 评价方法 (1)比较改进检查方法前后的护理质量:改进前后护理质量(16项单项质量)的评分情况。(2)比较改进前后护理不良事件(非计划拔管、用药错误、跌倒/坠床、院内压疮)的发生率。(3)比较患者满意度。(4)比较护士满意度。
1.2.3 统计学方法 采用SPSS11.0软件对所得数据进行统计学描述,计量资料比较采用t检验,计数资料比较采用χ2检验,检验水准a=0.05,P<0.05差异有统计学意义。
2 结果
2.1 改进前后护理质量评分比较
改进前后护理质量评分比较见表1。
2.2 改进前后年缺陷率比较
改进前后年缺陷率比较见表2。
2.3 改进前后年护士满意度与患者满意度比较
改进前后年护士满意度与患者满意度比较见表3。
表1 改进前后护理质量评分情况 (±s,分)
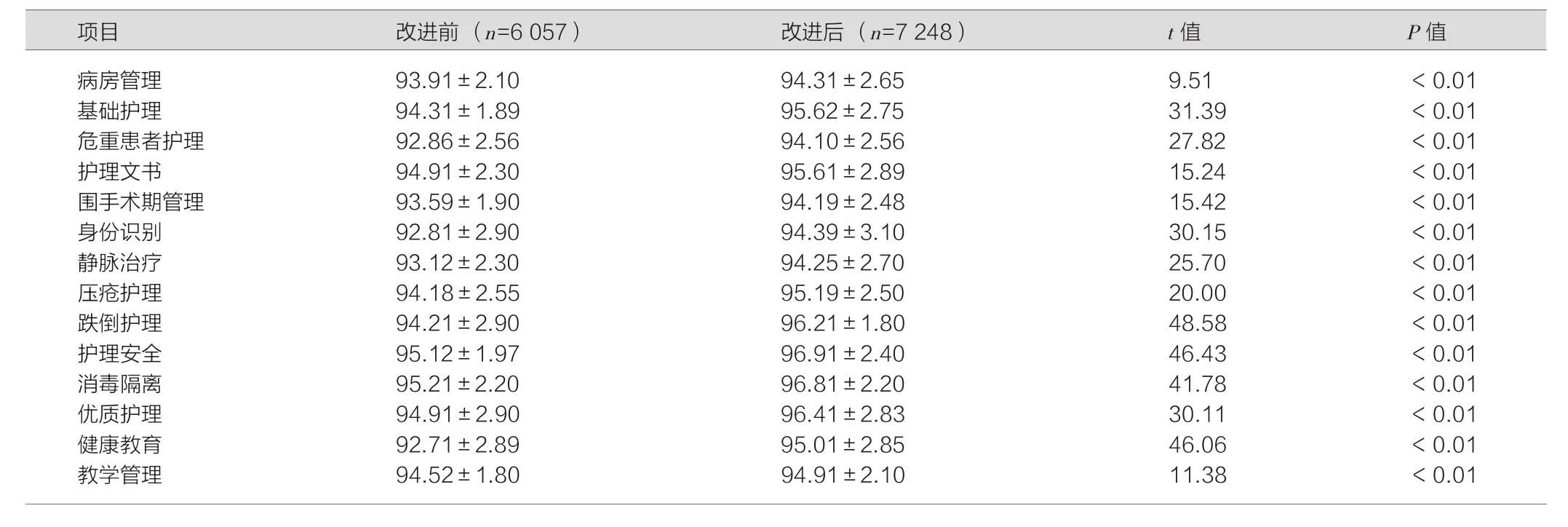
表1 改进前后护理质量评分情况 (±s,分)
病房管理 93.91±2.10 94.31±2.65 9.51 <0.01基础护理 94.31±1.89 95.62±2.75 31.39 <0.01危重患者护理 92.86±2.56 94.10±2.56 27.82 <0.01护理文书 94.91±2.30 95.61±2.89 15.24 <0.01围手术期管理 93.59±1.90 94.19±2.48 15.42 <0.01身份识别 92.81±2.90 94.39±3.10 30.15 <0.01静脉治疗 93.12±2.30 94.25±2.70 25.70 <0.01压疮护理 94.18±2.55 95.19±2.50 20.00 <0.01跌倒护理 94.21±2.90 96.21±1.80 48.58 <0.01护理安全 95.12±1.97 96.91±2.40 46.43 <0.01消毒隔离 95.21±2.20 96.81±2.20 41.78 <0.01优质护理 94.91±2.90 96.41±2.83 30.11 <0.01健康教育 92.71±2.89 95.01±2.85 46.06 <0.01教学管理 94.52±1.80 94.91±2.10 11.38 <0.01
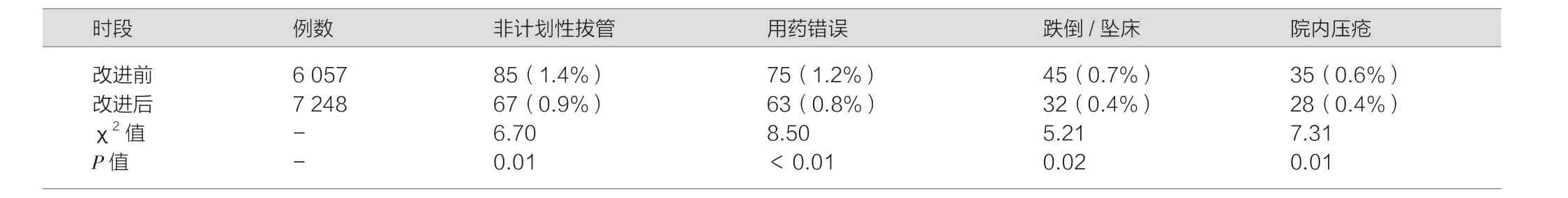
表2 改进前后年护理不良事件率比较n(%)

表3 改进前后年护士满意度与患者满意度比较n(%)
3 讨论
3.1 改进后检查方法的可行性
本研究结果显示,启用新的护理质量控制方法后各项护理指标均提高(P<0.05)。护理质量的形成包含了多个环节,如果只注重结果评价,忽略结构及过程质量评价,将可能造成护理质量的不稳定性[4]。薄弱问题的检查是由各病区护士长通过查检表进行统计,运用帕累托图筛选出主要节点问题上报护理部,这些问题的形成是病区护理管理流程及护士实践技能过程环节中质量缺陷的缩影,采用护理专案改善形式[5]、节点控制模式[6]三个月为一个周期,改变了过去反复检查反复未整改的局面,通过对这些节点问题的整改,达到质量持续稳定的状态[7]。通过薄弱问题的检查引导护士长在对问题节点的控制与改进过程中,引入PDCA、品管圈等质量管理工具,查找问题根源并协力解决,2015年度完成质量改进57项,形成修订制度、流程201项,编写了“护理质量改进典型案例汇编”。
3.2 专科敏感指标的作用
护理敏感指标是为了定量评价和监测影响护理结果的护理管理,临床等各环节而制订的指导护士照护患者和组织促进监测评价标准[8],通过对各病区上报的敏感指标的检查落实了专科护理措施落实的有效性,重点环节、重点指标监测的过程对科室管理、护士操作行为更具有指导和监督意义[9],对患者的照护质量具有前瞻性的护理干预和监测控制[10],从表2、表3可以看出,敏感指标检查后患者的满意度高于检查前,护理不良事件的发生率(非计划拔管、给药错误、 跌倒/坠床、院内压疮)低于检查前(P<0.05),提示专科敏感指标的检查对科室的质量控制更具有特异性、敏感性、可控性。
3.3 改进后的检查方法使护理质控更加科学、真实
护理质量检查的目的是了解实际工作与质量标准之间的偏倚度及影响工作达标的要素,以便找到工作改进点,制定质量改进策略[11]。我院原来的护理质控检查方法采取的是由院级质控员每月分别对6项单项质量进行检查,每季度全覆盖,检查时间按检查内容分为每个月的上、中、下旬进行。这种检查方法由于检查内容、时间过多,无重点性,检查者为各病区的护士长,为完成检查任务,往往走马观花,碍于情面,检查结果不能反映真实的临床工作,缺乏实际指导作用,被检查者既要忙于病区护理工作,又要应付各组护理质控检查,导致管理的双方都不堪重负,最后导致这个月存在的问题依然还是下个月存在的问题,浪费了大量的人力、物力,检查效果甚微。改进后的检查方式:检查时间为2次,检查内容只有三项,实际为2项(薄弱问题检查一季度一个主题,三个月为一个整改周期)检查内容减少了,整改周期延长了,调整质控检查项目的适用性,避免了检查的盲目性。改进后的质控员(薄弱环节及专科敏感指标的检查)由护理部主任及片区总护士长组成,交叉检查,已改传统的扣分为手段[12],在检查过程中起到指导、指引的作用,引导帮助护士长改进问题、提高了检查效果,使护理质控检查更加专业化,同时大大的激励护士长及护士工作的热情,对质控检查有积极满意的态度,从表3可见,护士的满意度较改进前显著提升。改进后的检查记录形式和汇报形式的改变,使检查结果更为直观,对存在的问题及亮点使用相机拍照,在护士长例会上对亮点进行经验介绍,以扬长避短,资源共享,整改在实质,不做面上,对护士长的管理起到显著的促进作用。

