自发性输尿管破裂1例报告
李文坚,王甘霖,朱喜山
(常州市第三人民医院泌尿外科,江苏常州 213001)
自发性输尿管破裂非常罕见,本文报道1例无明确病因的左侧肾盂输尿管自发性破裂病例。
1 病例报告
患者女性,56岁。因“左侧间歇性腰痛半月,加重伴畏寒发热1 d”于2016年4月7日入院。患者既往体健,近期无外伤、手术史,无腹部压迫史,本次发病来无尿频、尿急、尿痛、肉眼血尿等症状。体格检查:体温38.3 ℃,脉搏、呼吸、血压正常范围。左肾区叩击痛(+)。肠鸣音无亢进或减弱。血常规:白细胞 10.4×109/L,中性粒细胞百分比 82.9%,血红蛋白 107 g/L。尿常规:白细胞 125/μL (2+),红细胞 200/μL(3+),尿蛋白 1 g/L (2+)。血尿素氮 5.2 mmol/L,血肌酐80.5 μmol/L,血C反应蛋白 139.5 mg/L。血沉:50 mm/h。腹部增强CT:左侧肾盂及输尿管上段扩张,左侧肾周筋膜增厚、模糊,左肾周见少量积液,延迟扫描期见左侧肾周造影剂外泄。(图1A、B)入院诊断为:“左肾盂输尿管自发性破裂、左肾周围炎、尿路感染、左肾积水”。予抗感染、对症治疗并于入院次日顺利行膀胱镜下左侧输尿管双J管置入术。术后患者左侧腰部疼痛缓解,偶有低热,不超过38 ℃。行尿脱落细胞学检查未见异常。两周后复查腹部增强CT:左肾肿大,显影延迟,左肾后缘包裹性积液,延迟扫描期造影剂未外泄。(图1C、D)遂在超声引导下行左肾周积液穿刺引流术,引出30 mL淡黄色液体,留置引流管1根。(图1E)术后第5天,引流管无液体流出,拔除引流管。1周后复查腹部CT:左肾周无明显积液(图1F)。2周后拔除双J管。6个月随访增强CT示左肾显影正常,未见积水、肾周积液等异常征象。
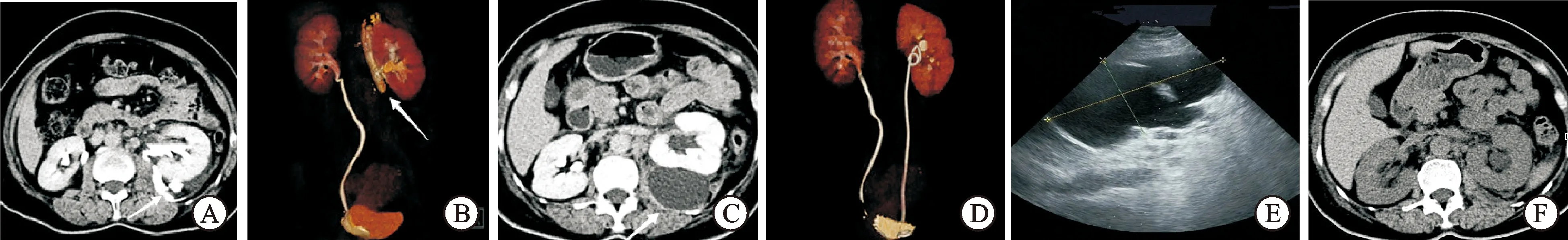
图1患者影像资料
A、B:入院时增强CT;C、D:入院2周增强CT;E:超声引导下的穿刺引流;F:入院4周CT。
2 讨 论
自发性输尿管破裂罕见,定义为无外部创伤、膀胱镜或输尿管镜检查史、体外压迫、肾脏损伤以及任何手术史的输尿管破裂[1]。其最常发生在输尿管结石患者,可能由结石压迫输尿管壁及下移过程中造成输尿管壁损伤从而导致破溃而形成[2]。本病无特异性临床症状,部分患者可以突然出现严重的腹痛和腰痛并伴有恶心、呕吐[3]。查体可能会有腹部压痛或肾区压痛及叩击痛。早期确诊困难,需与泌尿系结石、阑尾炎、胆囊炎、憩室炎和其他原因的腹痛疾病相鉴别。
静脉肾盂造影和超声检查有助于诊断,但增强CT不仅能发现输尿管破裂口位置、尿液流注方向、尿液外渗形成尿性囊肿及周围组织继发改变等,还能够发现导致破裂的原因,是确诊的主要检查手段,对于选择治疗也具有重要的价值。
本病可有严重并发症,包括尿性囊肿、肾周的或腹膜后脓肿、尿脓毒血症。治疗应根据患者的状态和输尿管破裂的程度而异,抗生素适用所有患者。尽管有开放手术成功治疗本病的报道,但目前认为大多患者通过双J管的置入和经皮穿刺引流可以达到满意的治疗效果[4-5]。如保守治疗失败可以考虑手术治疗。本文病例在抗感染、止痛治疗的同时予置入双J管,引流通畅,但肾周尿性囊肿吸收不理想,行穿刺引流后恢复良好。

