β受体阻滞剂在我院心功能Ⅲ~Ⅳ级患者中使用情况调查
王秋花
心衰是各种心血管疾病发展的终末阶段, 任何心脏结构或功能异常均可导致心室充盈或射血能力受损。由于交感神经系统受到长期持续性的过度激活和刺激, 心肌的β1受体下调, 功能受损, β受体阻滞剂能使β1受体上调, 恢复功能。有研究证明, 交感神经的过度兴奋与心衰的发生、发展相关, 也与心衰患者的猝死及全因死亡呈正相关[1]。近年来β受体阻滞剂的应用越来越得到关注, 心衰指南中推荐使用β受体阻滞剂控制心率, 且目标心率为55~60次/min[2]。本研究回顾性分析本院2016年1月~2017年5月心功能Ⅲ~Ⅳ级患者β受体阻滞剂使用情况, 并分析影响用药原因, 旨在更好提高β受体阻滞剂使用率, 提高患者疗效。现报告如下。
1 资料与方法
1.1 一般资料 选取2016年1月~2017年5月本院循环内科确诊为心功能Ⅲ~Ⅳ级患者216例, 其中男100例, 女116例, 平均住院时间11.89 d。
1.2 入选及排除标准 入选标准:①符合美国纽约心脏病学会(NYHA)分级Ⅲ~Ⅳ级的患者;②入院时有呼吸困难、水肿等症状。排除标准:①持续性低血压, 收缩压<110 mm Hg(1 mm Hg=0.133 kPa);②急性左心衰;③心动过缓(心率<55次/min), 无Ⅰ度以上房室传导阻滞、病态窦房结综合征、房颤、房扑;④β受体阻滞剂过敏;⑤哮喘、慢性阻塞性肺疾病;⑥恶性肿瘤者;⑦妊娠或哺乳期妇女等。
1.3 方法 采用回顾性分析的方法, 记录分析患者的基本情况、心率、β受体阻滞剂使用情况、联合用药物情况及不良反应 。
2 结果
2.1 患者基本情况 216例患者中, 主要诊断为高血压性心脏病12例, 心律失常13例, 扩张型心肌病8例, 缺血性心肌病3例, 心瓣膜病4例, 风湿性心脏病1例, 冠心病88例,不稳定型心绞痛65例, 心肌梗死22例。216例患者中81例患者合并糖尿病。
2.2 心率 多数患者存在房性期前收缩、室性期前收缩和心动过速等心律失常。入院前8例心率达标, 出院时12例心率达标。见表1。
2.3 β受体阻滞剂使用情况 本院216例患者中使用β受体阻滞剂79例, 未使用β受体阻滞剂137例, 用药及未用药患者治疗后的收缩压、舒张压及心率均较治疗前降低。见表2。用药患者β受体阻滞剂的品种包括琥珀酸美托洛尔(倍他乐克)和富马酸比索洛尔(康忻和苏莱乐)。患者中心功能Ⅲ级153例, 心功能Ⅳ级63例;心功能Ⅲ级患者中61例(39.87%)使用β受体阻滞剂, 心功能Ⅳ级患者中18例(28.57%)使用β受体阻滞剂。入院时已有48例患者使用β受体阻滞剂, 入院后根据患者病情31例给予β受体阻滞剂。

表1 216例患者入院前和出院时患者心率水平(n)
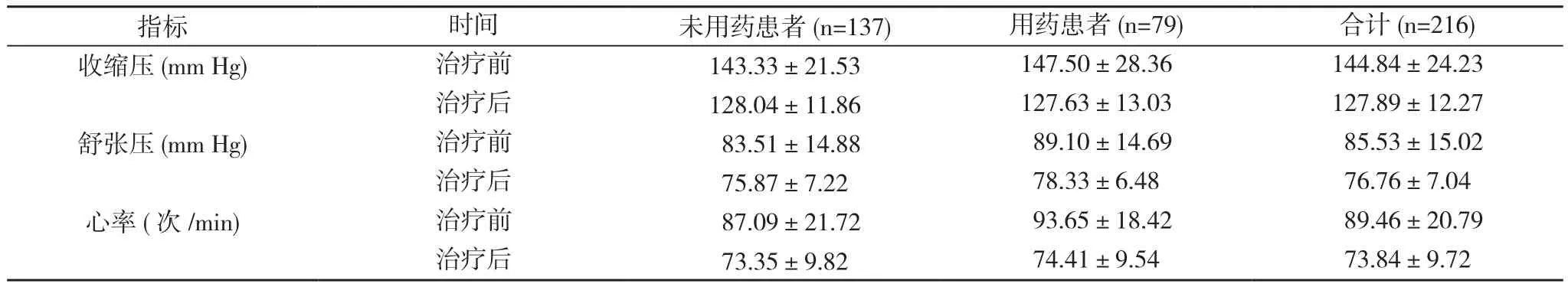
表2 216例患者治疗前后血压及心率比较( x-±s)
2.4 联合用药物情况 216例患者中, 200例使用阿司匹林, 216例使用硝酸酯类药物(硝酸异山梨酯和单硝酸异山梨酯缓释片), 216例使用利尿药呋塞米, 216例使用ACEI或ARB(缬沙坦、福辛普利、贝那普利和氯沙坦钾氢氯噻嗪),123例使用螺内酯。
2.5 不良反应 216例患者中有1例因心率较慢停用比索洛尔。
3 讨论
高静息心率与心血管疾病发病率、心血管疾病和全因死亡率相关, 与传统的危险因素无关。较高的心率可能导致更高的心血管风险, 原因可能有以下几点。例如较高的心率会导致心肌缺氧和心脏控制从副交感神经控制转移到交感神经支配, 这可能会增加心肌缺血和电不稳定性的可能性, 也能够加快硬性动脉硬化患者动脉粥样硬化的进展[3];心率较快时交感神经兴奋, 肾素水平较高, 激活了体内的肾素-血管紧张素系统(RAS), 继而导致血管紧张素Ⅱ(AngⅡ)、醛固酮水平增高, 进一步加重心衰。
心率在对心功能的分级及对心衰的预后中有着重要意义。研究中可以发现, 大多数患者心率较快时常常伴随血压的升高, 可能原因是交感神经的过度激活导致静息心率加快,从而引起一系列反应, 如增加血流动力学压力, 继而也增加了机械负荷、低水平切应力及牵张力;静息心率的增快也可使心脏舒张期缩短, 心脏做功增加, 继而使心肌耗氧量增加, 产生不同程度的缺血症状。而选择性β1受体阻滞剂能减慢心率, 可防心脏猝死, 降低室性及室上性心律失常的发生, 延缓充血性心力衰竭(CHF)病程进展[4-8]。《中国心力衰竭诊断与治疗指南2014》中推荐心衰患者长期使用β受体阻滞剂, 持续用药>3个月, 能够有效改善心功能, 并且能有效提高左心射血分数(LVEF);用药4~12个月, 能够延缓或逆转心室重构, 改善心室的形状, 可有效降低心室肌重量和容量。
研究表明, 住院患者大多数冠心病史较长, 而入院时β受体阻断剂使用率低, 心率达标率更低。研究可以发现心功能Ⅲ~Ⅳ级患者中, 很多患者合并不同程度的心律失常, 入院时心率较快。心功能Ⅳ级患者β受体阻断剂使用率极低。由于患者入院时心功能处于失代偿期, 病情平稳后, 医生才能给予患者小剂量β受体阻断剂, 出院时心率达标率依旧偏低。很多长期服用β受体阻断剂患者, 住院期间β受体阻断剂剂量的调整未严格按照指南推荐过程进行, 指南中推荐如患者能耐受前一剂量, 每隔2~4周将剂量加倍;如若出现不良反应, 可延迟加量直至不良反应消失。而本研究中只有少数几例在入院1周后剂量加倍, 其他患者剂量未改变过。这说明临床用药过程中有些医生已注意到β受体阻断剂的重要性, 但使用剂量不足的情况未得到重视, 患者经住院治疗后情况有所改善, 但仍需进一步的关注和改进。作者分析了未使用及用药不足原因。①不良反应。患者用药过程中出现心动过缓等不良反应。随着患者年龄的增加, 病情逐渐加重, 使用率越来越低, 也可能与医生担心高龄患者出现心动过缓等不良反应有关[9,10]。②对患者用药教育不足。很多患者不清楚药物的治疗作用, 而有些患者自己阅读说明书, 怕用药后对血糖等有影响, 擅自停用。③依从性差。由于患者文化程度参差不齐, 病情不同, 大多数患者只注重血压, 对心率的关注度较差, 患者擅自停用。④随访差。大多数患者出院后很少随访, 只有在不舒服时, 才到医院就诊, β受体阻断剂的剂量未滴定到最大剂量, 心率控制较差。本研究存在以下不足:①样本量相对偏小;②研究不够深入。以上不足有待于在进一步研究中不断改进和完善。

