儿童反复哮喘发作与贫血、血液流变学相关性研究
练万里 徐春辉 谢玲
哮喘属于临床上常见的慢性气道炎症疾病, 其中具有多种细胞以及细胞组分参与, 极易引起气道高反应性, 从而产生可逆性气流受限, 临床症状主要表现为气喘、咳嗽、胸闷以及呼吸困难等, 通常在夜间或者凌晨发作, 症状较轻者可自行缓解, 但儿童自身免疫能力较差, 机体各功能发育尚未成熟, 若未及时采取有效治疗或者治疗不当可能延长病情, 同时造成反复发作, 严重者甚至出现低氧血症, 直接威胁患儿生命安全, 受到医疗界广泛关注[1]。随着专业人士对儿童反复哮喘进行深入研究发现, 患儿发作期间可能产生一系列病理生理变化, 但关于血液流变学及贫血的相关报道较少[2]。因此本院展开研究, 探讨儿童反复哮喘发作与贫血、血液流变学的相关性, 现将结果报告如下。
1 资料与方法
1.1 一般资料 选取本院2015年8月~2017年5月收治的80例反复哮喘患儿作为研究组, 另选取同一时间来本院体检的80例健康者作为对照组。研究组男43例, 女37例, 年龄9个月~11岁, 平均年龄(6.4±2.3)岁。对照组男38例, 女42例, 年龄8个月~10岁, 平均年龄(6.5±2.2)岁。两组一般资料比较差异无统计学意义(P>0.05), 具有可比性。
1.2 方法 清晨取两组受检者静脉血(4 ml), 加入含有20 U肝素的试管内, 并在采血后4 h内进行检查。选择血液流变学仪器检测患儿全血粘度(高切、中切、低切)、血浆粘度、红细胞聚集指数, 将温度调整为25℃。同时选择全血细胞计数仪器检测患儿红细胞压积, 并按照氰化高铁法检测血红蛋白。
1.3 统计学方法 采用SPSS22.0统计学软件进行数据统计分析。计量资料以均数±标准差 ( x-±s) 表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
研究组患儿高切、中切、低切全血粘度及血浆粘度、红细胞聚集指数、红细胞压积、血红蛋白水平分别为(7.65±2.53)mPa·s、(8.63±2.78)mPa·s、(10.45±3.38)mPa·s、(2.67±0.88)mPa·s、(6.15±1.94)、(0.41±0.13)%、(104.28±5.68)g/L, 对照组分别为 (4.57±1.42)mPa·s、(6.02±1.84)mPa·s、(8.12±2.67)mPa·s、(1.36±0.44)mPa·s、(5.49±1.73)、(0.35±0.11)%、(122.45±4.26)g/L;研究组患儿高切、中切、低切全血粘度及血浆粘度、红细胞聚集指数、红细胞压积水平均高于对照组, 血红蛋白水平低于对照组, 差异有统计学意义 (P<0.05)。见表 1。
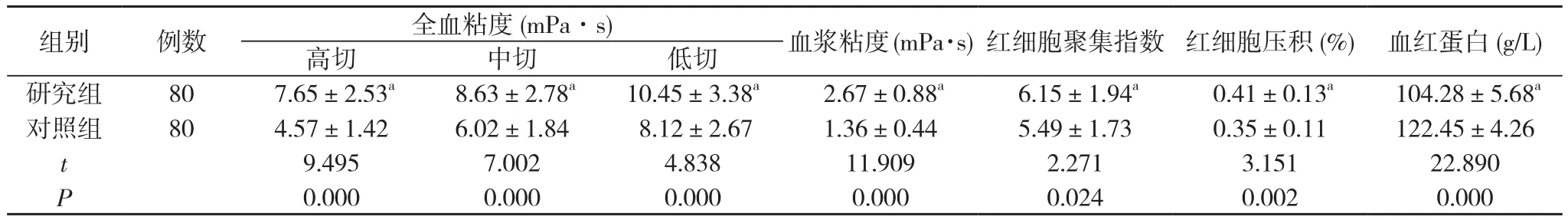
表1 两组患儿血红蛋白及血液流变学指标水平比较( x-±s)
3 讨论
随着医疗水平不断完善, 血液流变学属于新兴的生物力学及生物流变学分支, 主要研究血液宏观流动性质。既往研究显示, 充足的血流灌注是机体内细胞存活以及组织器官保持正常功能的前提条件, 因此血液流变学出现异常, 可能直接影响机体内组织器官的正常血流灌注, 从而造成疾病产生与发展[3,4]。哮喘主要以气管反应性升高以及可逆性阻塞为主, 发作期间可能出现不同程度的炎性细胞浸润以及介质产生现象, 可能对血液流变学以及微循环造成影响。
血液流变学中高切的全血粘度能够反映出患儿血细胞的变形能力, 而低切的全血粘度表示细胞的聚集状态;血浆粘度不受切变率影响, 而是受大分子影响;红细胞压积则是表示血液中血浆与血球成分, 即血液粘稠度, 若其水平升高表示患儿全血浓厚且粘稠, 其粘连度明显提高, 导致流动性降低, 提示机体中可能存在血瘀。另外血红蛋白属于红细胞主要成分, 直接反映贫血程度[5]。本文研究结果显示, 研究组患儿高切、中切、低切全血粘度及血浆粘度、红细胞聚集指数、红细胞压积水平均高于对照组, 血红蛋白水平低于对照组,差异有统计学意义(P<0.05)。由此说明反复哮喘患儿的血液流变学指标水平明显高于健康者, 甚至出现贫血症状。患儿反复发作哮喘, 极易造成低氧血症, 使膜蛋白性质发生变化,增加红细胞膜硬度, 导致其变形能力降低, 使其出现聚集现象, 明显提高粘度。由于受到血管炎影响, 提高毛细血管通透能力, 降低血液流速, 加重缺氧症状[6]。免疫复合物产生与沉着的过程可能改变红细胞表面电荷, 使聚集性明显提高,同时降低局部血液流速。加之患儿发生哮喘时, 可能出现呼吸加速及出汗增多现象, 从而促进血液浓缩, 血流缓慢, 提高粘度, 加剧红细胞聚集, 因此反复哮喘患儿血液流变学指标水平明显高于健康者[7]。另外患儿血浆中水分大量丢失,血液浓缩后极易影响血红蛋白水平[8]。
综上所述, 临床上应重点关注反复哮喘的儿童, 及时检测其血红蛋白及血液流变学指标, 为临床诊断以及治疗提供保障, 在治疗哮喘的同时给予针对性抗血液粘稠等治疗, 保障患儿身心健康。

