PS联合布地奈德混悬液气管内滴入治疗新生儿重度胎粪吸入综合征应用价值分析
陈秀群,陈健,李小红
(茂名市妇幼保健院儿三科,广东 茂名 525000)
胎粪吸入综合征(meconium aspiration syndrome,MAS)是指胎儿在宫内或娩出过程中吸入被胎粪污染的羊水,发生气道阻塞、肺内炎症和一系列全身症状的临床综合征,多见与足月儿或过期产儿,通常此类新生儿产前多有宫内窘迫、产程延长、胎盘功能不全等病史。调查发现[1],新生儿MAS发病率为1.2%~2.2%,病死率为7.0%~15.0%。MAS引起的并发症有肺损伤、呼吸衰竭、心衰、败血症、气漏和持续肺动脉高压(pulmonary hypertension,PPHN)等[2],若处理不当或不及时,均可导致新生儿死亡率增加。目前临床上针对MAS的治疗主要有肺表面活性物质气管内滴入、呼吸机辅助通气等方式,但仍存在30%左右的患儿出现气胸、PPHN、肺出血等严重的并发症,甚至导致患儿死亡。胎粪在新生儿肺内可通过损害肺血管内皮细胞和上皮细胞到达抑制PS活性,减少PS的合成。已有大量研究表明[3-4],应用PS治疗MAS可有效改善患儿氧合指数、PaO2/FiO2比值和肺泡顺应性,减少气漏和PPHN的发生,美国儿科学会新生儿复苏指南中指出[5],在MAS治疗时推荐早期、大剂量应用肺表面活性物质(PS),以改善患儿氧合功能。另外,MAS的发生发展与炎症因子具有一定相关性,研究表明[6],吸入肺内的胎粪能够引起体内巨噬细胞分泌大量炎症因子,导致肺损伤;糖皮质激素是目前最有效的抗炎类药物,在机体内可发挥强大的抗炎作用,能够抑制 MAS 炎性介质的产生,改善肺水肿和氧合,降低 PPHN 的发生风险[7]。国内学者张丽丽等人报道[8],吸入用布地奈德悬混液治疗MAS方面能够有效降低肺内炎症反应,提高PS的活性。但国内外鲜有关于PS联合糖皮质激素治疗MAS的报道,本研究采用前瞻性对照研究方式,对比观察单纯应用PS和PS联合布地奈德气管内滴入在治疗MAS方面的效果,为指导临床用药提供参考,报道如下。
1 材料与方法
1.1 一般资料
选取我院在2012年7月至2017年6月收治的80例新生儿重度胎粪吸入综合征患儿,男42例,女38例,发病日龄4~10 h,平均(6±3)h,纳入标准:(1)均符合《实用新生儿学》第4版关于新生儿MAS的诊断标准[9];(2)PaO2/FiO2<200;(3)患儿家属知情同意并签署同意书。排除标准:合并心衰、肾衰等其他脏器衰竭者;先天性畸形患儿;合并张力性气胸者;入院不足24 h即死亡或家属放弃治疗者。本研究报批医院伦理委员会。按照随机数字表法将患儿分为观察组和对照组,各40例,两组患儿在基线资料方面比较无统计学差异(P>0.05),见表1。
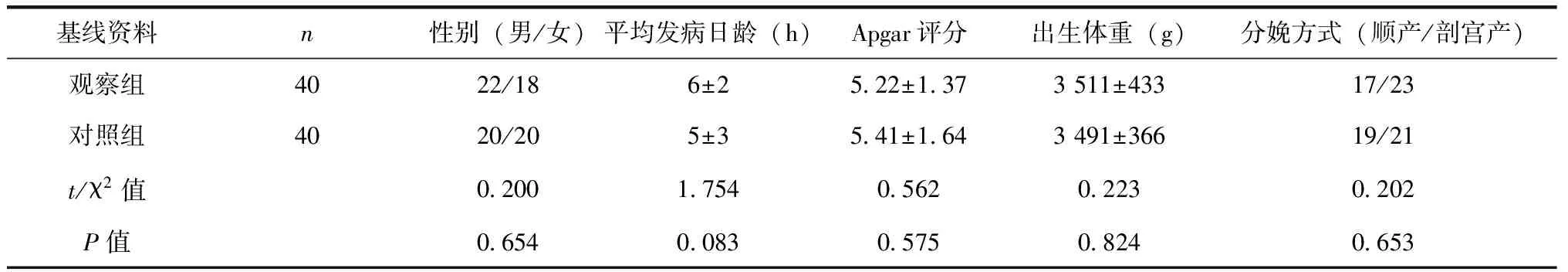
表1 两组患儿基线资料对比
1.2 治疗方法
(1)所有患儿入NICU后立即行血气分析、床旁胸片检查,给予常规抗感染、吸痰、加强营养、维持水电解质平衡等治疗;入NICU2h内给予PS(意大利Chiesi制药有限公司,商品名:固尔苏)200 mg/kg(首剂)气管内滴入;观察组首先给予布地奈德悬混液(阿斯利康国际公司中国无锡分公司),0.25 g/kg,而后给予PS气管内滴入治疗;治疗12 h后观察患儿呼吸困哪症状有无改善或加重趋势,若复查血气发现PaO2/FiO2<100或复查胸片提示肺部炎症较之前增多,则追加一次PS,100 mg/kg;(2)对于中度呼吸窘迫患儿给予面罩持续气道正压通气,氧流量设为6~8 L/min,PEEP设为4~6 cmH2O,若4 h内呼吸困哪情况持续不缓解,则改行气管插管呼吸机辅助通气,待病情好转后改为鼻塞持续气道正压通气,记录患儿呼吸机使用时间。
1.3 评价指标
(1)记录患儿PS重复使用率,呼吸机使用时间,住院时间、呼吸困难缓解时间、湿罗音消失时间、发绀消失时间;(2)分别于入NICU 0、2、12、24、48 h复查患儿血气分析,记录PaCO2、PaO2、OI、PaO2/FiO2指标;(3)记录患儿住院期间出现肺出血、心力衰竭、败血症、气漏、持续肺动脉高压(PPHN)发生情况及患儿死亡率;(4)治疗后48 h复查胸片,与前次胸片对照,若肺部炎症明显吸收或患儿呼吸窘迫症状明显好转记为有效;若胸片显示肺部仍存在大片炎症阴影或较上次胸片增多记为无效;计算临床有效率。
1.4 统计学分析
采用SPSS19.0软件进行数据处理,计量资料采用t检验,计数资料采用χ2检验,不同时间点数据比较采用方差分析,P<0.05具有统计学意义。
2 结 果
2.1 两组患儿治疗情况及症状缓解时间对比
观察组在呼吸机使用时间、PS重复使用率方面明显低于对组组,临床有效率高于对照组,差异具有统计学意义(P<0.05),见表2;观察组在住院时间、呼吸困难缓解时间、湿罗音消失时间、发绀消失时间方面明显短于对照组,差异具有统计学意义(P<0.05),见表3。
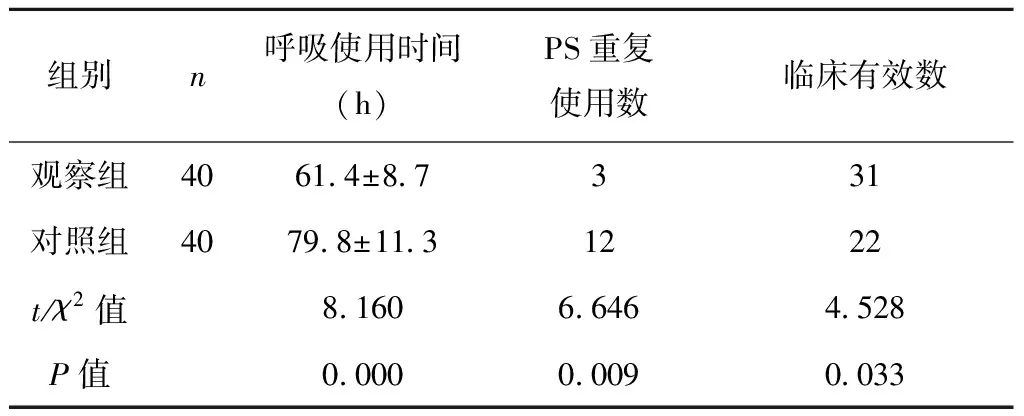
表2 两组患儿治疗情况对比
2.2 两组患儿血气分析结果比较
两组患者治疗后各时间点血气分析结果明显优于治疗前,且随着时间延长,PaO2、PaO2/FiO2逐渐升高,PaCO2、OI逐渐降低,差异具有统计学意义(P<0.05);且观察组在治疗后12、24、48 h血气分析结果明显优于对照组,差异具有统计学意义(P<0.05),见表4。

表3 两组患儿症状缓解时间对比

表4 两组患儿血气分析结果比较
2.3 两组患儿并发症发生率与死亡率比较
观察组并发症发生率和死亡率为7.50%、2.50%,对照组并发症发生率和死亡率为25.00%、15.00%,差异具有统计学意义(P<0.05),见表5。
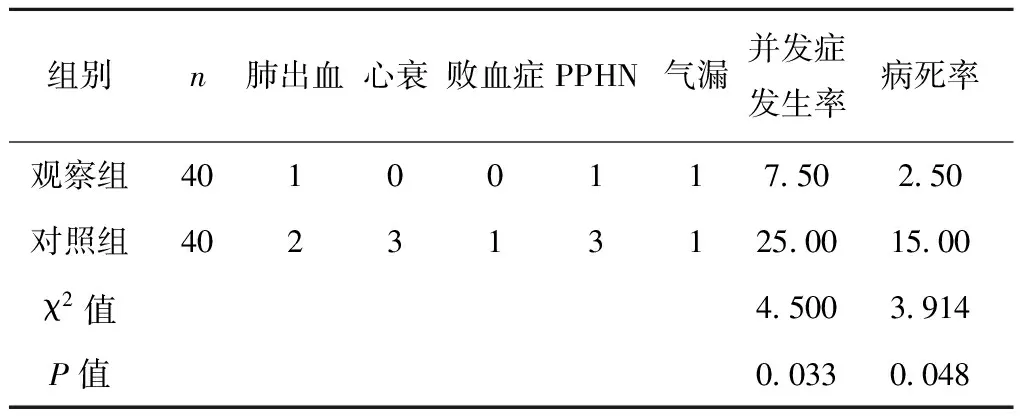
表5 两组患儿并发症发生率与死亡率比较(%)
3 讨 论
胎粪吸入综合征(MAS)多见与足月儿和过期儿,其主要原因为胎盘宫内不全,胎儿在分娩过程中发生宫内缺氧,胎儿在排除胎粪同时用力喘气,将混在羊水中的胎粪吸入肺内,进而形成新生儿胎粪吸入综合征。在过期产儿中,由于羊水量较少,胎粪无法被有效稀释,导致胎粪粘稠,一旦吸入胎儿呼吸道内,很容易引起呼吸道梗阻,导致肺不张[10]。研究表明:胎粪在吸入肺内后还可抑制肺表面活性物质(PS)的活性,引起肺血管内皮细胞和上皮细胞损害,胎粪中的游离脂肪酸、胆固醇及蛋白水解酶等多种成分能够抑制内源性PS的产生,增加PS的消耗,降低PS活性[11]。国内外许多研究指出[12-13],对于体内PS合成不足的患儿给予外源性PS治疗MAS能够补充体内PS含量,降低肺泡间隙的蛋白渗入,从而达到改善氧合功能、缩短住院时间、减少并发症发生率和死亡率。但临床实践发现[14],在MAS中,仍存在10%~15%左右的患儿出现肺出血、气漏、PPHN等并发症。另外,MAS的发生发展和体内促炎症因子密切相关,国外试验发现[15],MAS患儿体内存在IL-6、IL-10、TNF-α等多种炎症因子表达水平增高,且相关促炎症反应的酶类水平也相应增加。Mokra等研究表明[16],吸入类布地奈德作为一种糖皮质激素可有效抑制患儿肺部炎症反应,改善患儿的肺功能,避免部分肺泡PS失活,促进疾病康复。目前国内外对于PS与糖皮质激素联合应用以及静脉使用糖皮质激素的时机、疗程、剂量等指标尚无确切报道,因此研究上述两种药物联合应用是目前新生儿医生关注的热点问题。
肺泡表面活性物质(PS)治疗MAS的理论机制[17]为:(1)补充内源性PS的消耗,降低肺泡间隙的血浆蛋白渗入,拮抗胎粪抑制PS合成与分泌作用;(2)降低呼吸机辅助通气造成的肺和气管损伤严重程度;(3)下调巨噬细胞表明核转录因子(HF-KB)及IL-10、肿瘤坏死因子的表达,抑制肺部炎症反应。研究指出[18],布地奈德悬混液能够抑制肺泡II型细胞胸腺基质淋巴细胞生成素(TSLP)诱导的Th2型炎症反应,抑制TSLP与肥大细胞直接接触,进而抑制肥大细胞、巨噬细胞产生炎症因子;另外,布地奈德主要通过肝脏代谢,产物无明显激素活性,对患儿全身反应影响较小,已成为美国FDA批准的唯一可应用于各年龄段的吸入类糖皮质激素[19]。
本研究结果显示,观察组在呼吸机使用时间、PS重复使用率、临床有效率方面明显优于对照组,且临床症状缓解时间优于对照组(P<0.05);分析认为,两组药物联合应用可以相互促进,更有效的抑制肺部炎症反应,谭秀贞等人报道[20],联合应用PS和布地奈德悬混液治疗MAS,48 h后复查胸片显示89%的患者肺部炎症得到明显吸收,与本研究结果相符合。血气分析结果方面,观察组治疗后各时间点血气分析结果明显优于治疗前,且随着时间延长,PaO2、PaO2/FiO2逐渐升高,PaCO2、OI逐渐降低,且观察组在治疗后12、24、48 h血气分析结果明显优于对照组,进一步证实了联合应用PS和布地奈德能够有效改善氧合、PaO2/FiO2指标。
综上所述,PS联合布地奈德混悬液气管内滴入治疗MAS效果显著,能够有效改善患儿血气分析结果,提高临床有效率,降低并发症发生率和死亡率,但本研究样本量偏小,且尚无远期疗效的研究,今后仍需展开多中心、大样本随机对照研究来进一步验证此结论,以便更好的指导临床工作。

