IBS-D患者精神心理状况、肠道屏障功能及内脏敏感性分析
林永良 阮伟清 林英卓 关家喜 李青云
肠易激综合征 (irritable bowel syndrome,IBS)以腹痛、腹部不适并伴大便性状及排便习惯改变为主要临床表现[1],在我国发病率约为1%~16%[2]。腹泻型肠易激综合征 (diarrhea-predominant irritable bowel syndrome,IBS-D)是一种常见的IBS亚型,占IBS的23.3%~65.0%[3],以反复腹泻、腹痛发作为主要临床表现,常伴抑郁、焦虑等精神心理异常[4-5]。IBS-D严重影响患者的生活质量,同时也占用了大量医疗资源。IBS-D发病机制复杂,目前尚未完全阐明。在长期的临床实践中,我们发现IBS-D患者常伴明显的精神心理状况异常、肠道屏障功能受损及内脏敏感性高,可能在IBS-D的发生发展中发挥主要作用。本文旨在进一步明确IBS-D患者是否存在精神心理状况、肠道屏障功能及内脏敏感性的变化,并探讨其与病情程度的相关性,为IBS-D的防治提供依据。
资料与方法
一、一般资料
研究方案及提供给受试者的相关资料经阳江市人民医院医学伦理委员会批准后,选择2015年1月至2017年12月于阳江市人民医院消化科就诊的60例IBS-D患者为研究组对象。纳入标准:①年龄18~60岁,自愿参加研究并签署知情同意书;②基于RomeⅢ诊断标准确诊为IBS-D;③经实验室检查、影像学及内镜等检查排除消化系统器质性疾病。排除标准:①妊娠或哺乳期妇女;②合并严重精神障碍者;③合并内分泌、心脑血管等其它系统器质性疾病者;④入组前6个月内使用过抗抑郁等神经系统药、糖皮质激素者;入组2周内使用过非甾体抗炎药、抗菌药物、微生态制剂、抗酸药及胃肠动力药等。另选同期在阳江市人民医院体检的健康志愿者60例为对照组,纳入标准:年龄18~60岁,自愿参加研究并签署知情同意书。排除标准同研究组。
二、研究方法
1.临床症状及精神心理状况分析
(1)采用 IBS病情调查表(IBSSymptom Severity Scale,IBS-SSS)评估研究组患者的症状严重程度。IBS-SSS表包括5个条目,总分500分。75~174分为轻度 IBS,175~299分为中度 IBS,300~500分为重度IBS。
(2)采用IBS相关生存质量表 (IBS-specific Quality of Life,IBS-QOL)评估两组研究对象的生活质量,IBS-QOL表包括34个条目,总分100分,分值越小,评估对象在IBS状态下的生活质量越差。
(3)采用汉密尔顿抑郁量表(Hamilton Depression Scale,HAMD)和汉密尔顿焦虑量表(Hamilton Anxiety Scale,HAMA)评估两组对象的抑郁、焦虑状况。评分越高,抑郁、焦虑状况越严重。HAMD≥20分则肯定存在抑郁症;HAMA≥14分则肯定存在焦虑症。
(4)采用内脏敏感指数(Visceral Sensitivity Index,VSI)评估两组对象胃肠道症状相关的内脏敏感性,VSI表包括15个条目,各条目分值在1~5分之间,各条目分值相加为VSI总分,评分越高,评估对象内脏敏感性越高。
2.肠道屏障功能评估
通过酶联免疫吸附法和酶学分光光度法检测血清二胺氧化酶(diamine oxidase,DAO)和D-乳酸(d-lactate)水平以反映两组对象的肠道屏障功能,DAO和D-乳酸水平越高,提示被测对象肠道屏障功能越差。
3.内脏敏感性评估
采用直肠球囊扩张刺激法评估两组对象的内脏敏感性。检查前两组对象均使用开塞露,排空粪便。完善检查前准备后,将测压导管缓慢插入直肠,深度约15 cm,待测试对象适应后,以10 mL/5 s的速度缓慢注气,并询问测试对象感觉。受试者出现初始膨胀感时注入气体量记为初始感觉阈值;出现持续排便感时注入气体量记为持续排便阈值;出现不能耐受感时注入气体量记为最大耐受阈值。
三、统计方法
将所有原始数据录入Excel工作表,采用SPSS 22.0软件处理。计数资料以%表示,采用χ2检验;计量资料以x±s表示,采用双侧t检验;采用Spearman轶相关进行相关性分析。以P<0.05为差异具有统计学意义。
结 果
一、两组对象临床特征与精神心理状况分析
两组对象年龄、性别、体重指数(Body Mass Index,BMI)等资料比较差异无统计学意义 (P>0.05)。研究组60例患者IBS-SSS评分为(216.4±50.5)分,其中,轻度 IBS 患者 7 例(11.67%);中度IBS患者 46例 (76.67%); 重度 IBS患者 7例(11.67%)。研究组HAMD、HAMA及VSI评分显著高于对照组(P<0.001);而研究组IBS-QOL评分则显著低于对照组(P<0.001)。见表1。
二、两组对象内脏敏感性和肠道屏障功能相关指标的比较
IBS-D患者对直肠球囊扩张刺激的初始感觉阈值、持续排便阈值、最大耐受阈值均明显低于健康组(P<0.05);IBS-D患者的血清DAO和D-乳酸均显著高于健康组(P<0.001);见表2。
三、IBS-D病情与各指标间的相关性分析
采用Spearman轶相关分析IBS-D患者IBS-SSS评分与其它各指标间的相关性,结果表明IBSSSS评分与HAMD评分、HAMA评分、VSI评价、血清 DAO及 D-乳酸之间呈显著正相关 (P<0.01);与肠初始感觉阈值、持续排便阈值及最大耐受阈值呈显著的负相关(P<0.01);见表3。

表1两组临床特征及精神心理状况分析
表2两组内脏敏感性和肠道屏障功能相关指标的比较 ±s)
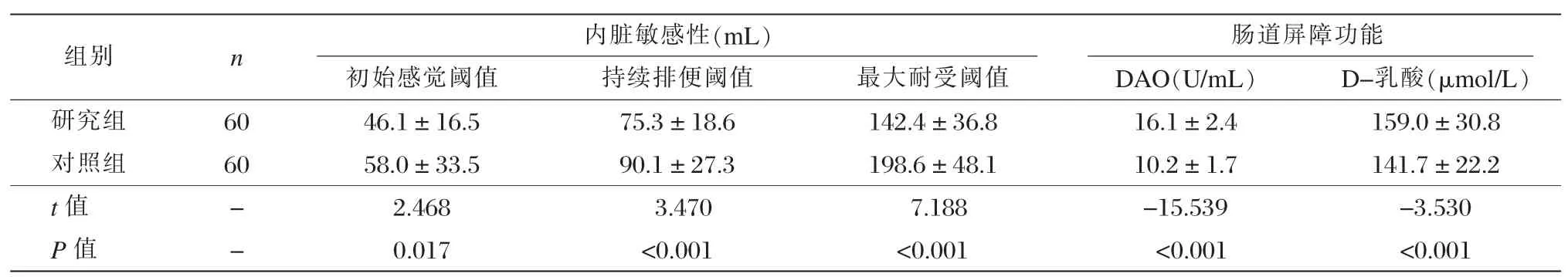
表2两组内脏敏感性和肠道屏障功能相关指标的比较 ±s)
组别 n 内脏敏感性(mL) 肠道屏障功能初始感觉阈值 持续排便阈值 最大耐受阈值 DAO(U/mL) D-乳酸(μmol/L)研究组 60 46.1±16.5 75.3±18.6 142.4±36.8 16.1±2.4 159.0±30.8对照组 60 58.0±33.5 90.1±27.3 198.6±48.1 10.2±1.7 141.7±22.2 t值 - 2.468 3.470 7.188 -15.539 -3.530 P值 - 0.017 <0.001 <0.001 <0.001 <0.001

表3 IBS-SSS评分与各指标的Spearman相关性分析
讨 论
IBS-D作为一种常见的胃肠道功能性疾病,其发病机制尚未完全阐明,目前考虑与环境、遗传、患者的精神心理状况、胃肠道功能状况及生活习惯等多种因素相关[6-7]。由于IBS-D病理生理机制不明确,临床上尚无良好的治疗方法。国外学者对IBSD的发病机制作了大量研究,认为精神心理应激、胃肠生理及功能紊乱、神经内分泌异常等多种因素参与到了IBS-D的发生发展[1,8-9]。在长期的临床实践中,我们发现IBS-D患者常伴明显的精神心理异常、肠道屏障功能受损及内脏高敏感性,上述因素可能在IBS-D的发生发展过程中发挥主要作用。
研究结果表明,IBS-D患者焦虑、抑郁量表评分及内脏敏感指数评分均显著高于健康志愿者,且与IBS-D病情程度呈现显著的正相关。精神心理异常可能通过脑-肠轴以及多种神经内分泌介质导致肠道动力、敏感性及分泌功能的紊乱[1,10]。在临床实践中,我们发现部分患者具有明显的焦虑、抑郁情绪和敏感、神经质的人格特征,在给予精神心理干预后,这部分患者病情有明显好转或痊愈。提示精神心理异常可能在IBS-D的发生发展中起到关键的作用,并与IBS-D的严重程度有明显的正相关,在IBS-D的发病机制研究及防治中应该予以充分重视。
本研究通过直肠球囊扩张刺激检测发现IBSD患者对直肠球囊扩张刺激的初始感觉阈值、持续排便阈值、最大耐受阈值均明显低于健康志愿者,且与IBS-D的病情程度呈现显著的负相关。提示内脏高敏感性也在IBS-D发生发展中起到重要作用,且与病情严重程度密切相关,这与国内外其他的一些研究结果一致[10-11]。内脏高敏感性即肠道对物理、化学、生理等刺激的敏感性增强,在直肠球囊扩张刺激检测中表现为感觉阈值降低[1]。肠道高敏性时,较小的物理、化学或生理等刺激即可导致肠黏膜低度炎症、菌群和神经内分泌紊乱,诱发并加重IBS-D。据此,我们认为,针对IBS-D肠道的高敏感性进行干预,有望缓解IBS-D症状,成为IBS-D的新治疗策略。
血清DAO、D-乳酸是常用的反应肠道屏障功能的指标。正常情况,DAO、D-乳酸均存在于肠道中,进入血液循环的量很少。肠道上分布着大量的毛细血管,当肠道屏障功能受损时,DAO、D-乳酸即可进入血液循环[12]。本研究结果表明,IBS-D患者血清DAO、D-乳酸均显著高于健康志愿者,且与患者的IBS-D严重程度呈显著正相关,提示IBS-D患者存在明显的肠道屏障功能受损,且肠道屏障功能受损越严重,IBS-D病情越重。当肠道屏障功能受损,肠道黏膜更易暴露于各种物理、化学因子与病原微生物,进一步激活局部炎症反应,释放炎症介质,直接导致肠道功能紊乱;另一方面还可敏化肠道神经末梢,加剧内脏高敏感性[13]。
综上所述,精神心理状况异常、内脏高敏感性和肠道屏障功能受损均参与了IBS-D的发生发展,且与IBS-D的严重程度存在显著相关性。临床上对IBS-D患者的精神心理状况、内脏高敏感性和肠道屏障功能进行针对性干预可能成为IBS-D的有效治疗策略。

