耐高压注射型PICC导管异位的原因分析及处理对策
郑雪贞, 陈 真, 郑素惠, 黄韩英
(福建医科大学附属协和医院 PICC门诊, 福建 福州, 350001)
经外周静脉穿刺中心静脉置管(PICC)是一种经周围静脉导入且末端位于中心静脉的深静脉置管技术。PICC置管过程及日常维护过程中亦存在并发症,如导管移位。导管移位分为原发性与继发性。原发性PICC移位又称导管异位,是指置管过程中导管进入各种异常位置[1],文献[2-3]报道其发生率约6.70%~11%。耐高压注射型PICC材质是强化聚氨酯,其进入体内后逐渐软化,置管过程更容易出现导管异位,且导管软化更难以调整。本研究回顾性分析耐高压注射型PICC导管置管异位的原因,并将处理对策总结如下。
1 临床资料
1.1 一般资料
本院2012年2月—2017年8月置入耐高压注射型PICC导管3 219例,单腔2 739例,双腔480例;其中胃癌1 975例,急性白血病452例,肠癌250例,食管癌248例,胰腺肿物162例,淋巴瘤45例,急性再生障碍性贫血26例,其他61例。发生导管异位452例。经过调管处理后451例恢复正确位置,1例调管失败。452例患者中,男241例,女211例,年龄2~89岁,中位年龄52岁。
1.2 方法
材料选择美国巴德公司耐高压注射型(前端开口式)PICC导管,规格分为4 Fr(单腔)和5 Fr(双腔)。操作流程参照美国静脉输液治疗协会有关PICC的操作规则[4]和2012年出版的《输液治疗护理实践指南与实施细则》[5]及2014年由卫生部颁布的静脉治疗护理技术操作规范。
操作流程:患者平卧,床头抬高15°,穿刺侧上肢外展90°;测量自穿刺点至右胸锁关节然后向下至第三肋间隙;建立无菌区;预冲导管;静脉穿刺(耐高压注射型PICC导管均选择上臂B超引导下置管);送导丝及插管鞘;修剪导管长度;采用套管法置入导管;抽回血及撕裂插管鞘送导管至0刻度;B超排除颈内异位;固定导管;胸部摄片定位,记录。但其中测量方法通过一段时间的实践后改良为:穿刺点至右胸锁关节然后根据患者身高右侧加4~6 cm,左侧加5~8 cm,不包括小儿患者。操作人员则由接受过PICC正规培训,取得PICC输液技术培训合格的本院专科护士。
2 结果
452例导管异位患者其异位的部位:右颈内静脉237 例,左颈内静脉145例,对侧锁骨下静脉14例,奇静脉 17例,反折锁骨静脉腋静脉 29例,导管过深(进入心房心室)10例,见表3和表4。头静脉置管异位率(36.84%)明显高于贵要静脉(13.10%)和肱静脉(15.15%),左侧静脉置管异位率明显高于右侧静脉,见表1。双腔导管的异位率(27.50%)明显高于单腔导管的异位率(11.68%),见表2。452例异位导管经调整处理后451例导管调至正确位置,1例调管失败导管调管过程在体内打结拔管困难,而后介入科在DSA下协助拔管。

表1 不同静脉路径导管异位率

表2 不同导管腔数导管异位率
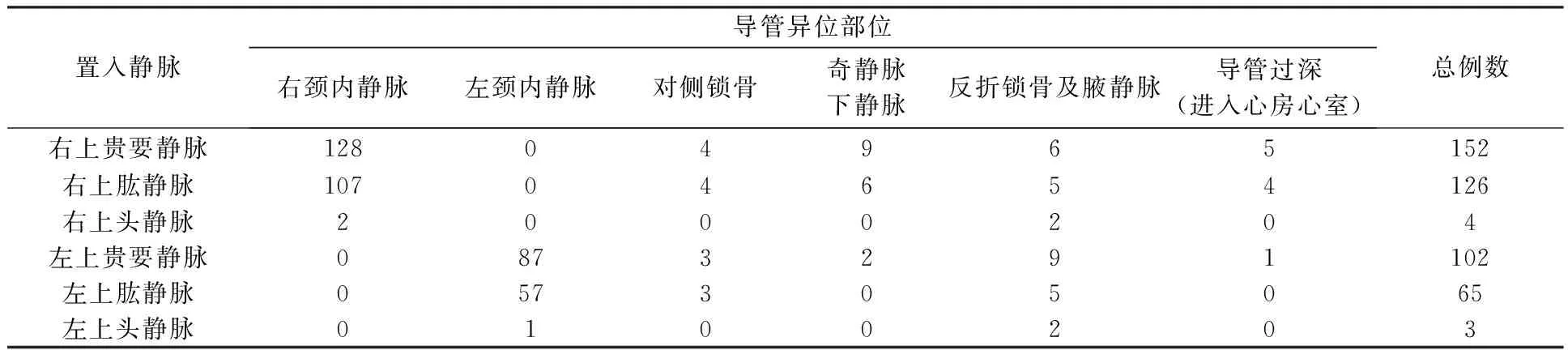
表3 不同静脉路径导管异位部位

表4 不同导管腔数导管异位部位
3 讨论
3.1 PICC导管异位原因分析
3.1.1 导管异位与血管选择有关: 从表1可见不同静脉路径的导管异位率存在差异,头静脉置管异位率明显高于贵要静脉和肱静脉。贵要静脉粗、直、静脉瓣少,是达到上腔静脉最短的途径;而头静脉进入腋静脉处角度较大,尽量避免选择头静脉置管。左侧静脉置管异位率明显高于右侧静脉,考虑可能为两侧静脉长度不一,左侧头、臂静脉长于右侧,左侧外周静脉至上腔静脉较右侧长[6],因此容易异位。
3.1.2 导管异位与体表测量不准确有关: 雷国华等[7]和杜萍等[8]研究指出不同体表测量方法导致PICC置入上腔静脉下段有显著性差异。李健等[9]报道传统的测量方法使导管异位发生率高达54.64%,其中置入过深占30.93%,过浅23.71%。范倩倩等[10]两种PICC体外测量方法的临床观察研究中指出,不同的体外测量方法导致PICC导管置入上腔静脉成功率是有差异的, A组(从穿刺点至右胸锁骨关节再向下反折至第二间)导管进入右心房较B组(从穿刺点至颈静脉再根据穿刺静脉加3~5 cm)高,且B组方法通过改良后导管位于上腔静脉下1/3的几率提高。本研究通过临床总结采用穿刺点至右胸锁关节然后根据患者身高右侧加4~6 cm,左侧加5~8 cm(排除小儿患者)。在10例导管置入过深的患者中,有6例采用传统测量方法,4例采用改良测量法;而4例采用改良测量法患者中,有3例系患者血管畸形所致,分别是左上腔静脉、双上腔静脉畸形和镜面人(3例均是左侧置管),1例为测量不准确。
3.1.3 导管异位与患者自身解剖有关: 不同患者由于个体的差异,其血管瓣膜可能存在解剖变异,这种情况下置管,可导致瓣膜抵住导管或者畸形血管分叉处而不能继续送管,这些容易引起导管误入其他静脉。本研究收集的病例多数是消化道肿瘤及长期化疗的患者,特别是老年患者身形消瘦肌肉萎缩,牵拉血管走向改变,及一些患者先天血管畸形、纵隔肿物等,在PICC送管的过程中遇到阻力,切勿强行继续送管,应及时联系放射科予以透视或造影检查。尤其小儿发育未成熟,血管变异多,其异位率更高。另外本研究收集的案例中3例上腔静脉解剖异常,而引起导管过深。
3.1.4 导管异位与患者体位有关: 置管过程中,患者头偏向穿刺侧,下颌紧贴肩部有利于提高置管成功率。王秀华等[11]认为,送管至腋静脉可将穿刺侧上肢上举再送管,可减少PICC异位的发生率。黄群爱等[12]研究指出PICC置管过程中,送管至肩部时,予以抬高床头45°或成半卧位的体位,可减低PICC异位的发生率。然而临床中常有患者不能有效屈颈而压迫颈内静脉的情况发生,如强迫体位、肥胖、颈项强直、气管切开、无法沟通等,同时操作者又未使用有效的方法压闭颈内静脉,导致导管异位至颈内静脉。
3.1.5 导管异位与导管粗细有关: 从表2可见双腔导管的异位率(27.50%)比单腔导管的异位率(11.68%)明显高,原因是导管粗不易通过血管狭窄处,且置入双腔导管多数是血液病术前移植患者,血液病患者移植前一般都先经过多疗程的化疗,可能与化疗和置管等引起血管内膜受损有关。
3.1.6 导管异位与其他因素有关: 置管过程中患者紧张、导管刺激血管内膜导致患者血管收缩致送管困难导致异位。袁丽等[13]研究表明PICC置管过程中呼吸配合能够减少导管异位颈内静脉和腋静脉的发生率,而小儿置管过程中不配合、哭闹等引起胸腔压力高容易异位。耐高压注射型PICC导管其材质是强化聚氨酯,其进入体内后逐渐软化,且其导管的导丝较软,不容易通过血管狭窄部位及异位奇静脉等。本院根据患者的置管需求情况,置入不同PICC导管,如非抗高压导管(硅胶材质),2002年开展置管至目前未出现异位奇静脉的案例,而耐高压注射型PICC导管异位奇静脉17例,发生率0.53%,耐高压注射型PICC导管易于异位奇静脉可能与本身导管材质进入体内软化有一定关系。
3.2 导管异位不同静脉的处理方法
3.2.1 导管异位颈内的处理: 异位颈内静脉时先把导管退出至锁骨下静脉(一般成人大约退出10~15 cm),然后①边推生理盐水边送管;②患者头转向穿刺侧,下颌紧贴肩膀再送管;③B超机查看颈内静脉位置,助手用手压住颈内静脉再送管;④患者取坐位或抬高床头位置再送管;⑤增加或改变置管侧手臂与患者躯体的角度再送管;⑥嘱患者做深呼吸动作,吸气时送管。
3.2.2 导管异位对侧锁骨下静脉的处理: 摄片后对电脑上传图像测量长度,退出至同侧无名静脉的长度,然后取坐位边推生理盐水边送管。
3.2.3 导管异位奇静脉的处理: 奇静脉一般自右膈角处起自右腰升动脉,在食管后方沿脊柱右前方上行,至第4胸椎高度,向前勾绕右肺根上方,形成奇静脉弓,于第2肋软骨平面注入上腔静脉。奇静脉主要收纳右侧肋间后静脉、右肋下静脉、食管静脉等。退出7~8 cm取坐位重新送管,或者边推生理盐水边送管,借助重力的作用使导管顺利达到上腔静脉。
3.2.4 导管异位心房心室(过深)的处理: 摄片后对电脑上传图像测量长度而退出相应的长度。
3.2.5 导管反折锁骨下静脉腋静脉的处理: 摄片后对电脑上传图像测量长度而退出相应的长度,然后①边推生理盐水边送管;②使用塞丁格穿刺技术引导导丝放入导管内(增加导管硬度),应注意导管前端的导丝是软头,导丝不可过导管前端,应保持部分导丝在导管外或用夹子夹住导丝,避免导丝滑入体内;③如果导管置入的长度超过38 cm,而①②无法调至正常位置,则用三向瓣膜导管的导线协助进行送管。根据患者的置管需求情况,置入不同PICC导管,以无菌方式保留三向瓣膜导管的导线,其导丝总长57 cm,耐高压注射型PICC导管从0刻度至接口长度是12 cm,其塞丁格导丝50 cm长度不够,原导丝过软,可用三向瓣膜导管的导线放入耐高压注射型PICC导管内(增加导管硬度),然后再进行送管。本院反折锁骨下及腋静脉导管经①②无法调正常位置,而通过三向瓣膜导管的导线(三向瓣膜导管的导线是硬的,应保证安全,导丝不可过导管前端)调管成功15例,临床上可以借鉴此方法。
耐高压注射型PICC导管除了具备常规导管的优势外,因其能满足高压注射的需求,临床应用日益广泛,但其置管过程异位率明显高于普通型(三向瓣膜式)PICC导管。另外耐高压注射型PICC导管送管剩最后约3~5 cm长度则需先将扩张器撕裂后再送管,异位调管不成功更换血管则需要新的扩张器。前端修剪的导管浅无法再送入、深则拔出导管存在外露长度过长造成易脱管(其导管尾端7 cm是倒锥形设计)。耐高压注射型PICC是前端开口型导管,送管结束后应抽回血,且回血应非常顺畅,如果是间断回血或无回血则表明导管异位或打折的可能性极高,应退导管至能抽到顺畅回血处再重新送管。因此护士在置管前正确评估血管、置入长度、适当调整置管侧上肢的位置、掌握熟练的穿刺技术尤为重要,如3例患者上腔静脉解剖异常,置管前需认真评估患者胸片、CT、心脏彩超等检查。伍焱等[14]置管前测量X线胸部正位片上右胸锁关节下缘到第6胸椎下缘的距离,再加体表测量穿刺点到右胸锁关节的距离,以避免此类患者导管过深。另一方面置管过程发生异位是难免的,置管前应与患者及家属交接清楚,避免纠纷。
 Journal of Clinical Nursing in Practice2018年6期
Journal of Clinical Nursing in Practice2018年6期
- Journal of Clinical Nursing in Practice的其它文章
- 肥胖患者颈椎前路手术后应用3D打印颈托的效果观察
- 子午流注纳子法中医定向透药治疗膝痹病的效果及护理
- 一种免排序方便避光药盒的设计与应用
- 骨科住院患者跌倒原因分析及防范措施
- 实施综合能力评估提升妇科临床带教质量
- 家庭雾化吸入治疗慢性阻塞性肺疾病急性发作的疗效观察
