综合护理干预对小儿功能性消化不良的临床效果
冯淑芳
中山市人民医院普通儿科,广东 中山 528403
功能性消化不良为小儿常见消化系统疾病之一,患儿常有上腹痛、恶心、嗳气、烧灼感等临床症状,易反复发作[1]。治疗不及时易使患者出现焦虑、抑郁等不良心理情绪,严重影响患者的生活质量[2-4]。研究显示,功能性消化不良的发生机制中,心理因素在发病过程中有着重要的作用[5]。加强对功能性消化不良患者的心理状态评估,并给予针对性的护理干预,可显著改善患者功能消化不良症状,提高生活质量。既往对小儿功能性消化不良的研究中,因患儿年龄较小,交流、沟通困难,忽视了对患儿心理状态对功能性消化不良的影响。基于此,本研究探讨综合护理干预对小儿功能性消化不良心理状态的影响,及对功能性消化不良临床效果、生活质量的影响,结果如下:
1 资料与方法
1.1 一般资料
我院2017年1月~2018年1月共收治100例功能性消化不良患儿,采用随机数表法将100例患儿随机分为对照组与观察组,每组50例。对照组男30例,女20例,年龄6~12岁(10.54±2.25岁);观察组男31例,女19例,年龄6~12岁(10.55±2.28岁)。两组一般资料差异无统计学意义(P>0.05)。
纳入标准:(1)符合功能性消化不良临床诊断标准[6];(2)患儿可读懂或经讲解理解问卷调查内容;(3)患儿及家属均对本次研究知情同意,自愿签署知情同意书。排除标准:(1)合并严重肝肾功能异常者;(2)实验室辅助检查有其他器质性病变者;(3)合并精神疾病或有精神疾病家族史者。
1.2 护理方法
对照组采用常规护理。所有患儿均接受相同的护理,包括提供温馨的住院环境,定期检查患儿胃动力学指标,给予饮食、心理护理等。
观察组采用综合护理干预,具体如下:(1)个性化健康宣教:根据患儿性别、年龄、爱好、病情差异,采用讲故事、做游戏等患儿易于接受的方式进行健康宣教,对家属进行常规健康宣教,包括疾病相关知识、发病机制、病程进展、药物作用机理、预后等;(2)心理护理:入院后以问卷量表详细评估患儿不良心理状态,针对患儿不同的心理问题,加强沟通、交流,积极引导患儿,缓解患儿焦虑、抑郁、不安等不良心理状态,使患儿及家属以积极的心态接受治疗及护理;(3)饮食指导:根据患儿的饮食习惯,制定个性化的饮食指导。由于功能性消化不良患儿胃肠功能受损,故饮食上应多食用开胃的食物。三餐前禁止甜食及甜饮料,避免刺激性食物的摄入。嘱咐患儿定量进餐,细嚼慢咽,避免粗纤维食物的摄入。饮食后勿立即躺下,以避免食物反流。饮食30 min后,嘱患儿外出走动;(4)用药指导:护理人员详细向患儿家属讲解病情,对病情严重的患儿给予药物治疗,上腹部疼痛及烧灼感强烈的患儿,给予抑酸药物治疗,同时给予胃黏膜保护剂。对餐后有饱胀感、早饱的患儿,给予促胃动力药物治疗。用药过程中注意观察患儿不良情况发生情况,有不良反应发生时及时告知医师处理。
1.3 观察指标
疗效标准[7]:治疗后,患者临床症状、体征消失,胃动力学指标恢复正常,预后良好为痊愈;治疗后,患者临床症状、体征缓解,胃动力学指标有所改善,预后较好为好转;治疗后,临床症状、体征无好转,胃动力学指标无改善,预后不佳为无效。
焦虑、抑郁评价采用抑郁自评量表(SDS)及焦虑自评量表(SAS)判断[8]。分值越高抑郁/焦虑程度越严重,评分50分以下为正常,50~60分为轻度,61~70分为中度,70分以上为重度。
依从性指标[9]:分坚持遵医嘱服药、避免诱发因素、发作时应急处理、定期复诊4个方面。每个项目0~4分,总分16分,做不到为1分,偶尔做到为2分,基本做到为3分,完全做到为4分。
护理前后生活质量评价采用国际通用的健康状况调查问卷(SF-36)[10]判断,包括:生理功能、生理职能、躯体疼痛、总体健康、活力、社会功能、情感职能、精神健康等8个方面,分值越高,生活质量越好。
1.4 统计学分析
采用SPSS22.0统计学软件对实验数据进行统计分析,计量资料以均数±标准差表示,组间比较采用t检验。计数资料以率表示,组间比较采用卡方检验。P<0.05为差异有统计学意义。
2 结果
2.1 治疗效果比较
治疗及护理后,观察组痊愈34例,好转15例,无效1例,总有效率为98.00%。对照组痊愈26例,好转14例,无效10例,总有效率为80.00%。观察组总有效率高于对照组(P<0.05)。所有无效患者采用观察组治疗及护理方法继续1个疗程后好转(表1)。

表1 治疗效果比较[n(%)]
2.2 焦虑、抑郁改善情况
2组干预前SAS、SDS评分差异无统计学意义(P>0.05)。观察组干预后SAS、SDS评分低于同组干预前(35.02±4.13分vs51.56±8.21分;18.11±3.28分vs48.52±8.16分,P<0.05),对照组干预后SAS评分、SDS评分显著低于同组干预前(42.17±6.54分vs51.28±8.16分;29.53±5.1分vs48.26±8.12分,P<0.05)。观察组干预后SAS、SDS评分低于对照组(P<0.05,表2)。
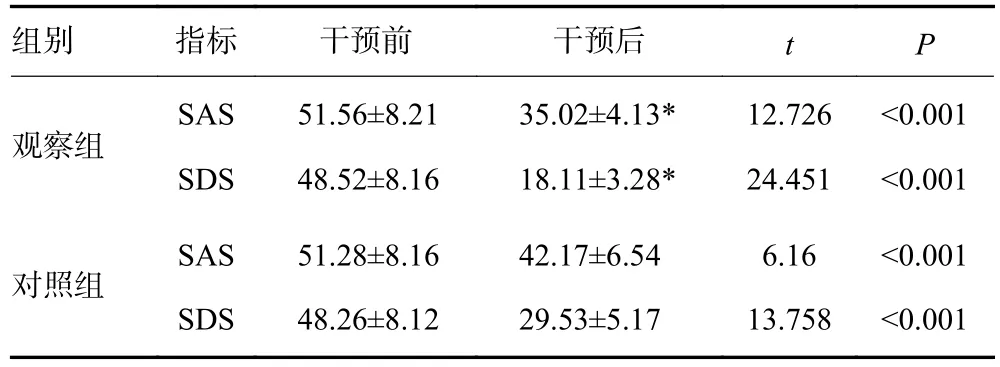
表2 焦虑、抑郁改善情况(Mean±SD,分)
2.3 治疗依从性
观察组坚持遵医嘱服药评分3.68±0.38分、避免诱发因素评分3.39±0.35分、发作时应急处理评分3.59±0.35分、定期复诊依从性评分评分3.27±0.4分。对照组坚持遵医嘱服药评分2.36±0.35分、避免诱发因素评分2.25±0.36分、发作时应急处理评分2.31±0.34分、定期复诊依从性评分评分2.16±0.33分。观察组上述评分均高于对照组(P<0.05,表3)。

表3 治疗依从性比较(Mean±SD,分)
2.4 生活质量改善情况
2组干预前SF-36评分差异无统计学意义(P>0.05)。观察组干预后SF-36评分高于干预前(69.36±6.62分vs61.25±6.53分,P<0.05),对照组干预后SF-36评分高于干预前(64.16±6.58分vs61.38±6.27分,P<0.05)。观察组干预后SF-36评分高于对照组(P<0.05,表4)。

表4 生活质量改善情况(Mean±SD,分)
3 讨论
功能性消化不良患儿主要临床表现为上腹部疼痛、非疼痛性不适感,临床症状顽固,且易反复发作,给患儿身心造成严重创伤,易出现程度不同的焦虑、抑郁等情感障碍,严重者可有食欲减退、能力供应不足等表现,使焦虑、抑郁程度大大加重,严重影响患儿的生活质量[11]。有研究显示,有功能性消化不良的患者,在精神上出现焦虑、抑郁情绪的比例高达90%以上,极大地影响了患儿的康复进程[12-15]。功能性消化不良的发病机制尚未完全阐清,其中心理因素在发病中有着重要的作用[16-18]。故对功能性消化不良患儿在积极药物治疗的同时,改善患儿心理状态,提高患儿的心理应激能力,对疾病预后意义重大。
功能性消化不良患儿出现心理问题后,无法主动寻求治疗,从而使心理障碍加重,常规护理方法无法有效缓解患儿的焦虑、抑郁状态,需给予综合护理干预方法进行护理[19-20]。近年来,国内外对护理干预应用于功能性消化不良患者的康复效果进行了深入的探讨,认为综合护理干预在功能性消化不良患者中有明显的促进作用。心理护理干预可显著改善患者不良心理状态[20]。严小英等[21]研究发现,给予心理护理干预可明显减轻功能性消化不良患儿焦虑、抑郁状态,保持良好的心情,从而改善患儿的临床症状,稳定病情。刘芳宜等[22]发现,对功能性消化不良患儿在药物治疗的基础上,给予心理干预可稳定患儿的心理状态,改善身心健康,利于控制病情,促进患儿早日康复。本研究在仔细评估观察组患儿心理特征后,给予个性化的健康教育及心理护理,改变患儿对疾病的不正确/扭曲的认知,改善心理状态。结果显示,观察组治疗后SAS、SDS评分均显著低于对照组,提示观察组护理方案可有效改善患儿心理状态。
临床报道显示,功能性消化不良发生机制中,饮食等行为因素有着重要的作用[23]。功能性消化不良患者均有程度不同的跳餐、过点吃饭、加餐、夜宵饮食习惯,加强对患者的饮食指导可减轻胃肠负担,促进胃肠功能恢复。近年来,随着我国小儿出生率的显著上升,小儿喂养不当问题日渐突出。小儿辅食添加不当、饮食不规律的现象十分常见,这也造成功能性消化不良易反复发作。本组研究中根据患儿的饮食习惯,制定个性化的饮食指导。患儿饮食逐渐恢复正常。胃肠运动功能障碍、胃酸分泌异常、幽门螺杆菌等因素为功能性消化不良常见致病因素,以胃肠运动功能障碍最为常见[24]。常用的治疗小儿功能性消化不良的药物包括:胃动力药、助消化药、根除幽门螺杆菌药等。由于患儿年龄较小,极度排斥静脉注射及静脉滴注治疗,需对症给予用药指导。观察组经护理后,患儿坚持遵医嘱服药、避免诱发因素、发作时应急处理、定期复诊依从性评分均显著高于对照组,提示观察组护理方案可显著提高治疗依从性。在治疗后生活质量的比较中,本研究采用国际通用的健康状况调查问卷[25],对患儿生理功能、生理职能、躯体疼痛、总体健康、活力、社会功能、情感职能、精神健康等8个方面进行评价,结果显示,观察组SF-36评分显著高于对照组,提示观察组护理方案利于患儿生活质量的提升。
综上所述,综合护理干预可提高小儿功能性消化不良的临床效果,改善患儿不良心理状态,提高治疗依从性及生活质量,值得临床推广应用。