Y形支架辅助栓塞颅内动脉分叉部宽颈动脉瘤临床效果分析
徐远杰, 管 生, 袁永杰, 郭新宾, 范 锋, 徐浩文, 王子博, 陈 振
颅内动脉瘤在人群中发病率约为3.2%[1],蛛网膜下腔出血是其常见死亡原因之一。血管内治疗逐渐成为该病首选方案。但颅内动脉分叉部宽颈动脉瘤仍是血管内治疗难题之一。2004年报道首例Y形支架[2]以来,越来越多分叉部处宽颈动脉瘤接受交叉或平行双支架辅助栓塞治疗。本研究回顾采用Y形支架辅助栓塞治疗的28例分叉部部宽颈动脉瘤患者临床资料,分析该技术可行性、安全性及有效性。
1 材料与方法
1.1 临床资料
选取2013年4月至2017年8月接受Y形支架辅助栓塞治疗的28例颅内分叉部宽颈动脉瘤患者(包括术前计划或术中临时改行双支架辅助栓塞的补救性手术)。其中男12例,女16例;年龄41~69岁,平均58.6岁;入选动脉瘤:瘤颈>4 mm或体/颈比<2,瘤囊累及2支流出道;小型动脉瘤(<5 mm)10枚、中型(5~10 mm)12 枚、大型(10~25 mm)6枚;13枚未破裂,15枚破裂(Hunt-Hess 1级5例,2级8例,3级1例,4级1例);动脉瘤位置:前交通动脉7枚,大脑中动脉14枚,基底动脉分叉部6枚,后交通动脉起始部1枚。
1.2 术前准备
对动脉瘤未破裂患者,术前至少5 d常规给予口服氯吡格雷(75 mg/d)和阿司匹林(100 mg/d);对动脉瘤破裂患者,术中支架释放前或释放时给予替罗非班(10 μg/kg)静脉推注,微量泵(0.15 μg·kg-1·min-1)持续泵入,50 mL泵完前2 h给予口服负荷量氯吡格雷和阿司匹林各300 mg。术前对部分患者作CYP2C19基因代谢型检查,明确对氯吡格雷等抗血小板药物敏感性,同时作血小板功能或血栓弹力图检查,观察血小板抑制率是否达标,若不达标则增加剂量或更换药物种类。
1.3 手术方法
手术在全身麻醉下进行,经股动脉穿刺置鞘管,6 F/8 F Guiding导管配合泥鳅导丝引入同侧颈内动脉C1段或椎动脉V2段,3D-DSA造影明确动脉瘤及载瘤动脉形态;交叉Y形支架技术:路图下配合微导丝将支架导管引入一侧分支,栓塞导管头端引入瘤囊内,完全释放支架,支架导管穿越首枚支架置入对侧流出道,跨越瘤颈口半释放支架,密实填塞动脉瘤,完全释放支架并撤出支架导管及栓塞导管;平行Y形支架技术:路图下前循环经8 F鞘管、后循环经双侧6 F或单侧8 F鞘管同时引入2枚支架导管至双侧流出道,栓塞导管头端引入瘤囊后双支架跨越瘤颈口半释放,密实填塞动脉瘤,撤出栓塞导管,完全释放支架后撤出支架导管。术毕复查造影观察动脉瘤栓塞及载瘤动脉情况,缝合股动脉穿刺点。术中第1枚支架导管通常选送至与近端载瘤动脉成角难超选一侧,术后患者口服氯吡格雷6~12个月,阿司匹林建议长期服用,高血脂患者加服他汀类等降脂药。
1.4 术后评估及随访
术后即刻根据Raymond分级评估动脉瘤栓塞效果,出院时根据改良Rankin量表(mRS)评分评估患者生活能力。对部分住院期患者复查MRI、CT,明确病情变化。影像学和临床随访4~24个月,平均9.5个月。
2 结果
28例颅内分叉部宽颈动脉瘤患者中27例经Y形支架辅助栓塞技术成功植入支架(表1、图1),其中5例为补救性计划外手术;1例失败(右大脑中动脉分叉部动脉瘤,术中大脑中动脉下干与近端血管呈近180°成角,改行单支架辅助配合微导管分区栓塞)。术后即刻Raymond分级Ⅰ级13例(48.2%),Ⅱ级 8例(29.6%),Ⅲ级 6例(22.2%);mRS评分 0~1分24例,4分3例。发生手术相关并发症4例,其中2例术中支架内急性血栓形成,予溶栓后无明显神经功能缺失;1例围手术期脑梗死,治疗后右侧肢体永久性功能障碍;1例非手术区右后交通动脉起始部破裂动脉瘤继发血肿,单支架辅助填塞术中发现弹簧圈突出瘤颈口,改用双支架辅助填塞,术后氯吡格雷高敏感性使头痛症状波动,复查CT提示右侧枕叶少量出血,停用阿司匹林,间歇复查CT出血逐渐吸收,康复出院。
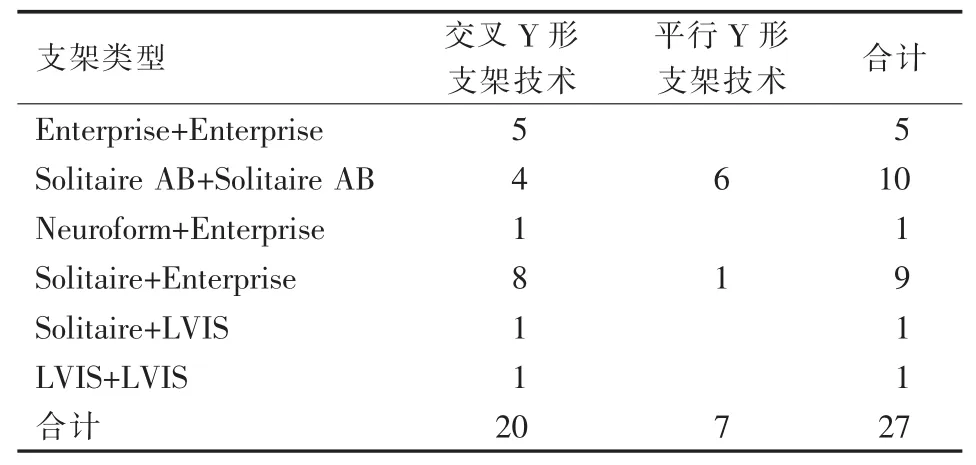
表1 植入支架类型及方式 n
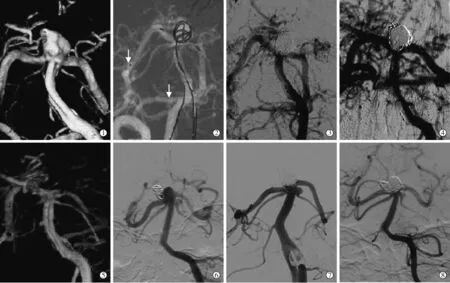
图1 Y形支架辅助栓塞手术及复查影像
平均随访9.5个月,17例(63%)复查Raymond分级,结果Ⅰ级 11例(64.7%),Ⅱ级 6例(35.3%),其中2例Ⅱ级及2例Ⅲ级患者显示Ⅰ级,3例Ⅲ级患者显示Ⅱ级,栓塞好转率为41.2%;1例大脑中动脉分叉处梭形动脉瘤患者术后7个月复查提示瘤颈口少量复发。复查mRS评分显示0~1分24例,3分1例,4分2例。复查RaymondⅡ级患者暂未二次手术,继续随访观察。
3 讨论
颅内动脉瘤治疗方法主要有外科手术夹闭及血管内治疗,外科手术创伤大、恢复周期长,血管内治疗逐渐成为首选方案。窄颈动脉瘤单纯栓塞即可达到良好手术效果,部分宽颈动脉瘤可选用单支架等辅助栓塞[3-4],但分叉部动脉瘤解剖位置复杂、累及动脉较多,采用传统栓塞方法难以达到良好栓塞效果。
颅内动脉分叉部宽颈动脉瘤手术要保护流入道及流出道通畅,降低动脉瘤复发率,Y形支架技术为之提供了新方法,并演化出T形、X形等结构支架。Brinjikji等[5]研究发现,动脉瘤初次栓塞不完全、血流持续冲击及瘤颈口未完全内膜化是复发的重要因素。Kono等[6]分析比较8种不同支架构型对平均血流速度的影响,发现平行Y形、交叉Y形支架技术分别降低瘤颈口及瘤囊内最大血流速度约48%、54%,明显优于单支架技术(19%)。Y形支架技术可预防瘤囊内弹簧圈被压缩,利于瘤囊内淤血形成血栓[7]。Y形支架植入后能校正流出道与流入道夹角,缓解血流对瘤颈口冲击程度,减少血流对瘤颈口内膜化的影响,且术前夹角越小重塑效果越明显[8]。 Cekirge 等[9]报道采用双 Enterprise 支架 Y形构筑治疗分叉部宽颈动脉瘤,大脑中动脉动脉瘤(直径<10 mm)治疗后取得良好栓塞效果,但基底动脉分叉部动脉瘤则有2/3复发率。本组有5例补救性计划外手术,术前计划用单支架辅助填塞,术中支架植入校正流出道角度后单支架对对侧流出道保护减弱,弹簧圈影响对侧流出道,遂及时植入第2枚支架保护对侧流出道。因此,双支架能够有效防止弹簧圈逃逸,密实填塞瘤颈口,同时保护双侧流出道,改变瘤颈口血流动力学,利于瘤颈口完全栓塞。
本组患者支架构型主要为交叉Y形和平行Y形。本中心早期报道交叉Y形支架辅助栓塞基底动脉动脉瘤[10],后逐渐扩展应用于大脑中动脉分叉部,前交通、后交通段。Y形支架传统上多由开环+闭环支架构成[11],根据患者不同血管条件,双开环或双闭环支架也逐渐应用于临床[8,12-14]。本组患者多接受闭环Solitaire支架作为第1枚植入支架(20/27),与开环支架相比,其易于输送、适用条件广、贴壁性良好,支架头端无导丝,在支架解脱前可完全回收、调整支架位置。Solitaire支架可在不解脱情况下完全释放,以预防支架植入过程中移位;支架网眼较其它闭环支架大,以预防第2枚支架植入时支架内狭窄,尾端无效段可减少载瘤动脉内金属覆盖率,理论上降低缺血并发症。由于部分动脉瘤流入道流出道呈“↑”形,交叉Y形支架植入过程中易疝入瘤腔内,造成动脉瘤破裂,为降低出血风险并减少支架内狭窄率,平行Y形支架技术展现出优势[15]。平行Y形支架不交叉,可降低支架发生移位及支架内狭窄概率[16-17];技术操作相对简单,成功率高,本组患者应用无失败。但有体外试验及临床研究发现,双Enterprise或双Neuroform支架构筑平行Y形支架游离金属较多,且3套微导管同时操作,可能增加细小血管中缺血并发症发生率[8,13]。对于双侧A1段发育良好的前交通动脉动脉瘤,X形支架较Y形支架可更好地覆盖瘤颈口,理论上利于减少复发率。本中心也采用该技术成功地栓塞前交通段动脉瘤,但不能用于大脑中动脉及基底动脉分叉部动脉瘤[18-19]。
本组患者Y形支架技术成功率为96.4%(27/28),与其它文献报道基本一致;术后即刻Raymond分级Ⅰ级、Ⅱ级占77.8%,复查患者中Ⅰ级占64.7%,Ⅱ级占35.3%,整体栓塞好转率为41.2%。文献报道Y形支架术后即刻RaymondⅠ级为25%~96%,随访Ⅰ级为 60%~98.5%, 栓塞好转率为 42.4%[18,20-22]。Yavuz等[20]报道Y形支架术后即刻Ⅰ级栓塞率仅为25.4%(考虑Y形支架有较强的血流导向作用),复查时完全栓塞患者达95.7%。
支架辅助弹簧圈栓塞动脉瘤术中及术后面对的主要问题,有颅内缺血并发症及动脉瘤复发。宽颈动脉瘤相对易复发,而双闭环支架在成角较小或迂曲血管内引起缺血风险较开环支架高。本组术后缺血并发症3例(11.1%),其中1例永久性肢体功能障碍,2例经短期抗凝、抗血小板聚集治疗后痊愈;复发1例。文献报道手术相关并发症及复发率因样本量不同有很大差异。有研究报道188例患者193枚动脉瘤,手术并发症发生率为2.7%,动脉瘤复发率为2.2%,其中大、巨大动脉瘤复发率分别为3.8%、40%[17]。另有研究分析97例患者105枚动脉瘤,手术并发症发生率为19%,其中10%引起永久性神经功能障碍,死亡率为1%[18]。一项纳入1 517例患者的meta分析显示手术并发症为19%,9%与手术技术相关(支架不能完全打开为4%,支架移位或位置不佳为 5%)[21]。 Fargen 等[23]报道多中心研究结果,相关临床疗效和并发症与支架构型、种类无明显相关性,可能与操作者技术、经验等有关。本组27例患者植入54枚支架未出现支架开放不良、移位及复查时支架内狭窄,但仍不能忽视因Y构型导致的支架狭窄或载瘤动脉闭塞情况。
Zhang 等[24]基于“双颈”理论发现,单支架或单支架配合另一侧微导管技术用于两瘤颈几近相同时,弹簧圈逃逸发生缺血事件可能性较高。本组5例补救性计划外手术针对此有所体现。Leo支架横行置放也能很好地处理分叉部宽颈动脉瘤,但对Willis环完整性要求较高,不能广泛应用于临床[25]。有文献报道“灯笼”技术治疗分叉部宽颈动脉瘤,但该技术置放支架时动脉瘤破裂风险较高,支架不能很好地覆盖瘤颈口,不能广泛推广应用[26-28]。Aydin等[29]采用Leo支架T形植入动脉分叉部辅助栓塞动脉瘤,该技术对操作要求高,且第2枚短支架难以置于准确位置,近心端易疝入瘤腔内。新型辅助支架PulseRider较“灯笼”技术具有良好的覆盖瘤颈口能力,其金属覆盖率较少有助于降低手术相关缺血并发症发生率。Gory等[30]回顾性分析19例接受PulseRider支架治疗患者,术后6个月复查显示有效栓塞率达94.7%(18/19,RaymondⅠ级 12例,Ⅱ级6例),1例瘤颈口复发,未见缺血并发症。与颅内支架相比,编织型腔内桥(WEB)作为新型瘤腔内扰流装置手术过程简单、术后患者不需口服抗血小板药物,对破裂动脉瘤诱导止血能力强。多中心前瞻性研究显示,153例WEB装置手术后1年随访显示RaymondⅠ级52.9%,RaymondⅡ级26.1%,其中6.9%动脉瘤接受再次治疗;术后缺血并发症发生率为14.4%,永久性功能障碍发生率为3%[31-32]。但该装置对应用对象的选择较严格,否则还需弹簧圈或支架辅助填塞。
本研究结论认为,Y形支架辅助弹簧圈栓塞治疗颅内动脉分叉部宽颈动脉瘤可行、安全有效,但需由经验丰富的神经介入医师操作完成,根据不同血管条件选择合适支架种类及构筑,不能忽视缺血等并发症。本研究属回顾性研究,近期疗效满意,但样本量较小,远期疗效有待进一步随访观察。