促肾上腺皮质激素-皮质醇节律对肾上腺意外瘤亚临床库欣综合征的诊断价值
李乐乐,赵玲,窦京涛,杨国庆,谷伟军,吕朝晖,巴建明,母义明,陆菊明,潘长玉
肾上腺意外瘤(adrenal incidentaloma,AI)亚临床库欣综合征(subclinical Cushing syndrome,SCS)高检出率及其严重心血管不良结局已经在多项研究中得到论证,提示对于AI患者,须仔细筛查SCS。在正常人体内,皮质醇分泌具有昼夜节律,在6:00am~8:00am皮质醇分泌达到高峰而在正常睡眠的前半期分泌最低。国内外指南均推荐皮质醇昼夜节律作为诊断库欣综合征(CS)的一线筛查试验[1-2],并已广泛应用于临床[3]。对于AI患者,指南也推荐其用于筛查SCS,但是对其诊断价值及切点选择尚未得出一致性的结论,我国更是缺乏足够的基于中国人群的循证医学数据。
基于上述原因,本研究回顾性分析了解放军总医院内分泌科收治的88例诊断明确的SCS患者和161例以AI首诊经内分泌功能评估且术后病理证实为肾上腺无功能腺瘤(NFA)患者的临床资料,对两组患者8:00am、16:00pm、0:00am血清皮质醇进行比较,采用受试者工作曲线(ROC)评价其诊断价值,寻找敏感性和特异性均较高的诊断切点。
1 资料与方法
1.1 研究对象 收集2008年1月-2016年12月在解放军总医院内分泌科住院诊治的AI患者的病例资料。AI诊断标准依据2009年美国内分泌临床医师协会(AACE)与美国内分泌外科医师协会(AAES)联合编写的AI诊治指南进行定义[4]。同一患者多次就诊记录最后一次住院诊治信息。排除标准:经临床及内分泌功能评估(手术患者同时参考术后病理)结果为原发性醛固酮增多症(PA)、嗜铬细胞瘤、肾上腺皮质癌(ACC)、肾上腺转移癌、先天性肾上腺皮质增生症(CAH)、节细胞神经瘤/副神经节瘤、神经鞘瘤、肾上腺血肿以及未明确诊断者;有严重基础疾病(例如肝肾功能衰竭、急性重症感染等)可能影响下丘脑-垂体-肾上腺轴(HPA轴)功能者;无手术病理结果者;妊娠。所有纳入患者经详细病史询问排除酗酒、劳累、创伤、感染、抑郁病史、服用糖皮质激素以及其他影响下丘脑-垂体-肾上腺轴功能药物的病史。本研究经解放军总医院伦理委员会审查通过,所有受试者均签署知情同意书。
1.2 研究方法 采用回顾性研究方法,记录并分析所有纳入患者的病例资料。诊断标准:所有入选的患者在详细病史采集及体格检查后,依据2009年AACE和AAES对AI的诊断指南[5]进行内分泌功能评估。SCS诊断标准:SCS诊断确立基于术前午夜1mg地塞米松抑制试验(1mg-DST)及小剂量地塞米松抑制试验(LDDST)后血清皮质醇均不受抑制(以50nmol/L为诊断切点)且术后病理证实为肾上腺皮质腺瘤。NFA诊断标准:均为手术病理证实为腺瘤者,为排他性诊断,在除外功能性肿瘤后可考虑为NFA。
1.3 主要检测指标 促肾上腺皮质激素(ACTH)-皮质醇昼夜节律:患者入院日21:00pm后禁食卧床,次日8:00am、16:00pm、0:00am采取外周血测定ACTH和皮质醇(F),分别简称为ACTH8:00am、ACTH16:00pm、ACTH0:00am、F8:00am、F16:00pm、F0:00am。血清皮质醇、血浆ACTH及24h尿游离皮质醇(24h-UFC)采用化学发光法测定,试剂盒购于西门子公司。血浆ACTH检测仪器型号Immulite 2000 Analyzer,皮质醇检测仪器型号ADVIA Centaur Analyzer。
1.4 统计学处理 采用Excel 2007及SPSS 17.0软件进行统计分析。计量资料以表示,组间比较采用Studentt检验或Mann-WhiterU检验;计数资料以例(%)表示,组间比较采用χ2检验;采用ROC曲线评价不同诊断指标的诊断价值并找出最佳切点值。P<0.05为差异有统计学意义。
2 结 果
2.1 两组患者的一般特征比较 本研究最终纳入SCS患者88例,NFA患者161例,SCS组女性患者所占比例明显高于NFA组(P=0.001),双侧病变所占比例也明显高于NFA组(14.77%vs.4.97%,P=0.008,表1)。
2.2 两组患者的血清ACTH-皮质醇昼夜节律及地塞米松抑制试验结果 表2中列出了两组人群3个时间点的血清ACTH和皮质醇水平。可以看出,SCS组0:00am、8:00am、16:00pm这3个时间点的血清皮质醇水平均明显高于NFA组(P<0.05),ACTH水平均明显低于NFA组(P<0.001)。SCS组午夜1mg地塞米松抑制试验后血清皮质醇水平明显高于NFA组[190.55(117.19,377.39)vs.25.7(25.7,37.76)nmol/L,P<0.001]。
2.3 不同诊断指标的ROC曲线下面积 以SCS为试验组,NFA为对照组,F0:00am的曲线下面积为0.841(95%CI 0.792~0.890,SE=0.025),F8:00am的曲线下面积为0.585(95%CI 0.513~0.657,SE=0.037),F16:00pm的曲线下面积为0.675(95%CI 0.605~0.745,SE=0.036),可见F0:00am的诊断效能最高,其最佳切点为113.35nmol/L。以F0:00am/F8:00am作为检验量,诊断SCS的ROC曲线下面积为0.807(95%CI 0.751~0.862,SE=0.029),最佳切点为0.3。以ACTH8:00am作为检验量,诊断SCS的ROC曲线下面积为0.833(95%CI 0.781~0.885,SE=0.027),最佳切点为3.0pmol/L(图1)。

表1 SCS与NFA两组人群一般特征比较Tab.1 General characteristics of patients in SCS and NFA groups

表2 SCS和NFA两组人群血清ACTH-皮质醇节律比较Tab.2 Comparison of ACTH-cortisol rhythm between NFA and SCS group
2.4 不同诊断指标取不同切点时的诊断价值 F0:00am在SCS与NFA两组人群的分布见图2。以113.35nmol/L作为切点,F0:00am诊断SCS的准确性最高。表3中列出了文献[5-7]中先后推荐的110nmol/L、135nmol/L、149nmol/L的诊断价值。以110nmol/L为诊断切点,NFA组中有39例(24.2%)会被误诊,SCS组中有18例(20.5%)会被漏诊;以135nmol/L为诊断切点,NFA组中有25例(15.5%)会被误诊,SCS组中有31例(35.2%)会被漏诊;以149nmol/L为诊断切点,NFA组中有21例(13.0%)会被误诊,SCS组中有39例(44.3%)会被漏诊。

图1 以F0:00am、F8:00am、F16:00pm作为检验量诊断SCS的ROC曲线Fig.1 ROC curves of F0:00am, F8:00am and F16:00pm as the diagnostic parameter for patients with SCS

图2 F0:00am在SCS与NFA两组人群的分布Fig.2 The F0:00am values distributed in SCS and NFA groups
F0:00am/F8:00am以0.3为切点的敏感性为76.1%,特异性为78.3%,Youden指数为0.544,阳性预测值为77.8%,阴性预测值为75.9%。如果以F0:00am较F8:00am下降50%以上,即F0:00am/F8:00am>0.5认为节律存在,反之则节律消失[5,8],SCS组中47例(53.41%)患者节律存在,NFA组中19例(11.80%)患者节律消失,敏感度为46.59%,特异度为88.20%。
ACTH8:00am切点为3.0pmol/L时敏感性为79.5%,特异性为72.7%,Youden指数为0.522,准确率为76.1%,阳性预测值为74.4%,阴性预测值为78.0%。以指南中推荐的2.2pmol/L为诊断切点[4,9],NFA组中有16例(9.9%)会被误诊,SCS组中有37例(42.1%)会被漏诊。
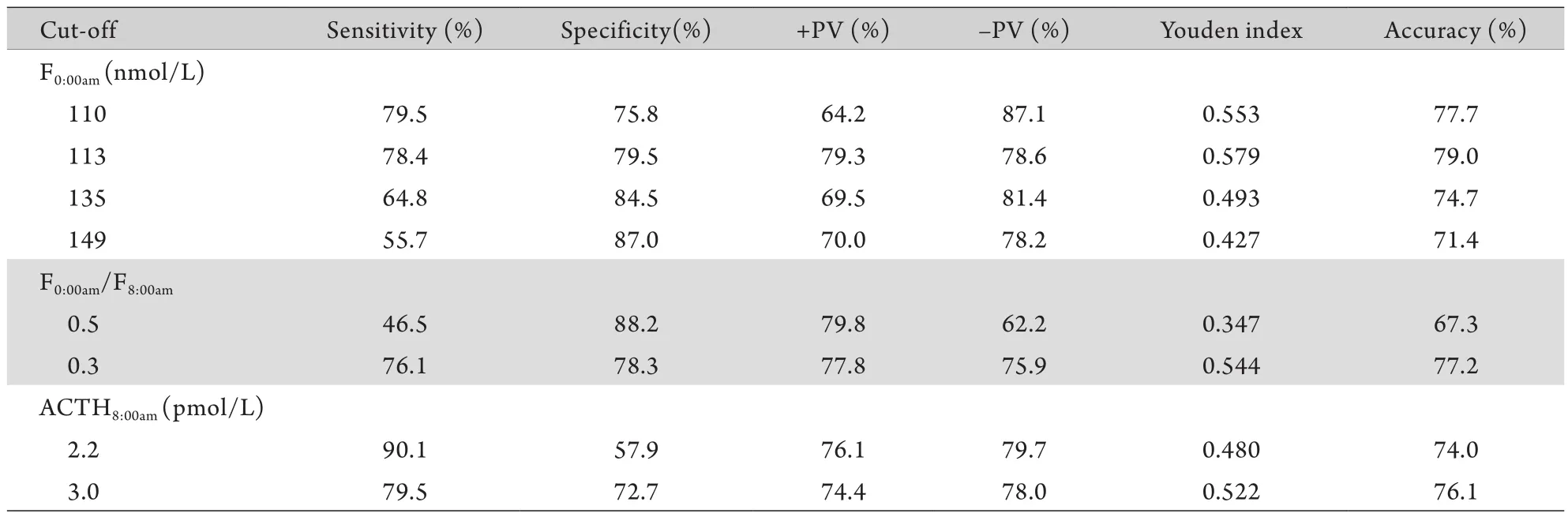
表3 不同诊断指标取不同切点时的诊断价值Tab.3 The diagnostic value of different parameters with different cut-off points
3 讨 论
在正常人群、SCS和CS患者中,皮质醇水平呈正常分泌到轻度高分泌再到过多分泌的“连续谱”,三者之间存在很大部分重叠,并无明确的界限[9],因此,如何将SCS从AI中鉴别出来是临床医师面临的一大挑战。
本研究纳入SCS患者88例,NFA患者161例,SCS组女性患者所占比例明显高于NFA组(70.45%vs.47.83%,P=0.001),男女比例约1:2.38,不及典型CS的男女比例差异(文献中报道男女比例为1:4)显著,这与既往研究报道相符[10]。双侧病变所占比例也明显高于NFA组(14.77%vs.4.97%,P=0.008)。SCS组糖尿病、高血压以及冠心病、脑卒中的发生率均高于NFA组(P<0.05),证实SCS患者具有严重的心血管危险因素及不良结局。
ACTH-皮质醇分泌具有明显的昼夜节律性变化,正常人在清晨清醒后1~2h内血浆ACTH和血清皮质醇浓度达高峰,之后逐渐下降,在夜间熟睡后1~2h内降至最低点,次晨再次上升。文献报道部分AI患者存在ACTH-皮质醇节律异常,表现为午夜皮质醇水平升高[5,11-14]。本研究结果显示SCS组0:00am、8:00am、16:00pm各时间点血清皮质醇均高于NFA组,ACTH均低于NFA组,皮质醇水平以0:00am差异最为明显,ACTH以8:00am差异最大,SCS组F0:00am/F8:00am比值高于NFA组,提示SCS患者午夜血清皮质醇与晨8:00am皮质醇相差幅度缩小。以F0:00am/F8:00am比值诊断SCS的最佳切点为0.3,低于诊断CS所采用的0.5,主要原因在于CS患者ACTH-皮质醇节律紊乱较SCS更为严重。
一般认为,在8:00am、16:00pm、0:00am各时间点的血清皮质醇水平中,0:00am血清皮质醇对CS的诊断价值较高,而8:00am血清皮质醇的诊断作用有限,如根据北京协和医院的资料,CS患者中只有半数8:00am血清皮质醇水平升高[15]。本研究比较了3个不同时间点血皮质醇曲线下面积,得到各点血皮质醇对CS诊断的固有效能,该效能不受切点取值的影响[16]。8:00am,16:00pm,0:00am血皮质醇ROC曲线下面积逐渐增大,以午夜血清皮质醇曲线下面积最大,诊断价值最高。这与CS类似,提示午夜皮质醇水平升高是一项早期且较敏感的指标。但是,对于诊断切点尚存在争议,文献报道的切点有110nmol/L、135nmol/L、149nmol/L[5-7],相对应的特异性和敏感性亦不同,不过,这几项研究采用的金标准也不一致,我们难以对其诊断价值进行评价。本研究得出以113.35nmol/L作为切点,F0:00am诊断SCS的准确性最高。对于CS诊断,国外指南还推荐采用午夜唾液皮质醇,其标本收集相对简单,费用低廉,适用于门诊患者,但是,该指标对于SCS的诊断价值存在诸多争议[14],国内鲜有单位开展该项检查。
负反馈抑制效应是HPA轴的主要调节机制,过多的皮质醇作用于下丘脑和垂体前叶,减少ACTH的合成和分泌。理论上讲,SCS患者肾上腺腺瘤自主分泌皮质醇,可以反馈抑制垂体ACTH分泌,因此低水平的ACTH有助于诊断非ACTH依赖性CS。8:00am ACTH水平用于诊断SCS也已经推荐于各项指南中[4,9]。本研究以ACTH8:00am作为检验量,诊断SCS的AUC为0.833(95%CI 0.781~0.885,SE=0.027),最佳切点为3.0pmol/L,切点值高于CS指南中推荐的2.2pmol/L,考虑与SCS患者HPA轴抑制程度弱于CS患者有关。
综上,在我院实验室条件下,ACTH-皮质醇节律各指标中,午夜血清皮质醇诊断价值最高,最佳切点为113.35nmol/L,其次是晨8:00am ACTH水平,最佳切点为3.0pmol/L。

